Introducción
El 7 de enero de 2020, las autoridades chinas identificaron a un nuevo coronavirus (2019-nCoV) como posible responsable de 27 casos con síndrome respiratorio agudo, rápidamente se registraron casos en otros países de Asia y de manera progresiva en otras regiones del mundo.1
El 11 de marzo de 2020 la COVID-19 fue considerada una pandemia. El 30 de enero de 2020, el Comité de Emergencias convocado por el Director General de la Organización Mundial de la Salud en virtud del Reglamento Sanitario Internacional (RSI 2005), convino en que el brote del nuevo coronavirus (2019-nCoV) cumplía los criterios para declarar una emergencia de salud pública de importancia internacional. En febrero de 2020 se denominó al nuevo virus SARS-CoV-2.1
En Cuba, se diseñó en enero de 2020 el plan de medidas para el enfrentamiento a la COVID-19, el 11 de marzo de 2020 se confirmaron los primeros casos de la enfermedad en el país.
El mayor número de niños positivos al SARS-CoV-2 en la región oriental, correspondió a la provincia de Santiago de Cuba con 7 niños (70 %), seguida por Granma con 2 casos (20 %) y Guantánamo con 1 caso (10 %). La vía de transmisión, de persona a persona ya que el mayor porcentaje fue contacto con pacientes positivos al SARS-CoV-2 y la complicación más frecuente fue la neumonía bacteriana. No se registraron fallecidos.2) En Santiago de Cuba se realiza un estudio descriptivo y longitudinal de 10 niños diagnosticados con el virus SARS-CoV-22) que abarcó las edades de 0 a 18 años.
El objetivo de este estudio fue examinar una de las complicaciones de la infección por SARS-CoV-2 infrecuente en la edad pediátrica y su tratamiento.
Presentación del caso
Lactante de 2 meses de edad producto de un parto distócico por cesárea a las 41,5 semanas, procedente de la provincia de Guantánamo, el cual por condiciones maternas permaneció con su madre en el hospital durante 45 días. Egresa y a los 15 días de estancia en casa consultan y refieren fiebre de 38 ℃ durante tres días consecutivos, se constata frecuencia cardiaca elevada estado eutérmico acompañado de letargia, por lo que se ingresa en terapia intensiva pediátrica con impresión diagnóstica de taquicardia supraventricular.
La madre se ingresa con el niño y se sospecha que fue la fuente de trasmisión ya que se les realizaron las pruebas de reacción en cadena de la polimerasa con transcriptasa inversa (RT-PCR) y PCR para SARS-CoV-2, que fueron positivas, además, se le realizó al bebé Rx de tórax antero posterior y a su ingreso un electrocardiograma en el que se apreció una taquicardia de origen supraventricular, con frecuencia cardiaca de 300 latidos/min.
Se constata una neumonía relacionada con los cuidados sanitarios y se traslada al hospital de Santiago de Cuba para ser valorado por cardiología pediátrica. Se ingresa en la sala de cuidados intensivos pediátricos (UCIP), se comienza la monitorización no invasiva con equipo DOCTUS III y por la gravedad del cuadro se decide administrar adenosina 3 mg endovenoso. Se revierte el cuadro y mejora la frecuencia cardiaca del paciente.
Es importante resumir que el lactante procedía de zona en fase epidémica de transmisión autóctona limitada del SARS-COV-2. Los síntomas principales: fiebre de 38 ℃. y letargo alternando con irritabilidad. La madre infectada con SARS-CoV-2.
Al examen físico se constata: en el aparato respiratorio, no aleteo nasal, tiraje alto supraclavicular, frecuencia respiratoria de 56 respiraciones por min, murmullo vesicular rudo con estertores húmedos en bases pulmonares, saturación al 100 % de la oxihemoglobina (HbO2).
En el aparato cardiovascular: ruidos cardiacos taquicárdicos 350 latidos por min, rítmicos, no se auscultaron soplos, no ingurgitación yugular, pulsos periféricos presentes y sincrónicos de buen tono. Buena perfusión distal.
Se muestran los resultados de los exámenes de laboratorio (Tabla).
Tabla Exámenes de laboratorio
| Resultados | |
|---|---|
| Hemoglobina | 111 g/L |
| Hematocrito | 0,37 % |
| Leucos |
10,8×10 9/l. poli 0,46, linfo 0,53, eos 0,01 %. |
| CK | 56 U/L |
| CK. MB | 245 U/L |
| TGO | 312 U/L |
| TGP | 21 U/L |
| Bilirrubina directa | 7.6 mmol/L |
| Bilirrubina indirecta | 2.6 mmol/L |
| Bilirrubina total | 10,2 mmol/L |
| Fosfatasa alcalina | 608 UI |
| Proteínas totales | 56 g/L |
| Albumina | 37 g/L |
| Globulinas | 19 g/L |
| Ferritina | 41 mg /L |
| Dímero D | > 0.5 mg/ dl |
| Urea | 2.1 mmol/L |
| Creatinina | 38 mmol/L |
Para el estudio de imágenes, se realizó Rayos X de tórax antero posterior (Fig.1).
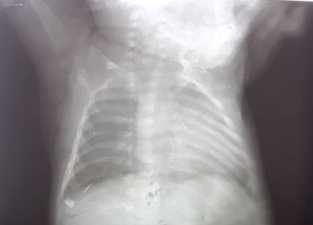
Fig. 1 Rayos X de tórax antero posterior con opacidad de aspecto inflamatorio en el pulmón izquierdo. Probable componente atelectásico asociado.
El electrocardiograma (ECG) fue otro de los métodos utilizados (Fig. 2).
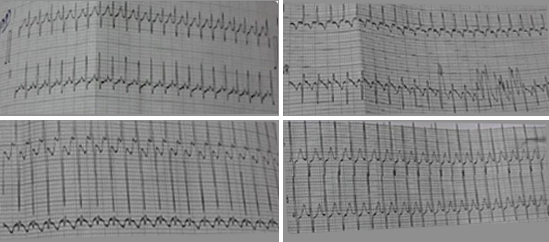
Fig. 2 El electrocardiograma muestra la existencia de un flutter auricular con presencia de onda F más evidentes en las derivaciones D2 y AVF, en este caso con una conducción 1:1, y complejos QRS estrechos que descartan una taquicardia de origen ventricular.
Se realizó ecocardiograma con equipo doppler marca Samsung Doppler (Samsung-Dong, Kangnam-Ku, South KoreaTM) donde se observó: situssolitus, concordancia auriculo-ventricular y ventrículo-arterial. VI y VD relación 2:1 con buena función sistólica biventricular, no masas, no derrame pericárdico, no trombos. Ausencia de alteraciones valvulares con tabiques interauricular e interventricular íntegros, conexiones aorto-pulmonares normales. Flujo pulsátil en aorta abdominal y drenaje adecuado de venas pulmonares, no anomalías coronarias, ni segmentarias.
Se realizó una ecografía transfontanelar: con equipo doppler de la misma marca anterior: ventrículo derecho mide 9 mm, ventrículo izquierdo mide 9 mm, en cresta sagital mide 6 mm, sin alteraciones intracraneales y una ecografía abdominal con equipo similaren el que se observó: hepatomegalia de 2 cm normal para su edad sin dilatación de vías biliares, vesícula contraída, no se observa alteración en bazo y riñones, no derrame pleural.
El presente estudio fue aprobado por el consejo científico de las instituciones participantes. La investigación se realizó conforme a los principios de la ética médica y la Declaración de Helsinki. Se procedió según las normas éticas institucionales y nacionales vigentes. Las imágenes o información personal de los pacientes, están autorizados por los familiares del paciente presentado.
Criterios diagnósticos
Se realizó una discusión diagnóstica teniendo en cuenta los datos en la anamnesis, examen físico con base en el método clínico y exclusión de los exámenes complementarios. Luego de esto, se tomaron los hallazgos electrocardiográficos para realizar diagnóstico definitivo.
Planteamiento sindrómico
Teniendo en cuanta el antecedente epidemiológico, la fiebre y la irritabilidad, se plantea un síndrome de infección respiratoria aguda, además de un síndrome de arritmia supraventricular por la presencia de taquicardia al examen físico corroborada en el monitor y el ECG con origen a ese nivel.
Diagnóstico nosológico
Se plantea infección por SARS-CoV-2corroborada por los tests de PCR y neumonía bacteriana asociada relacionada con los cuidados sanitarios, por los datos obtenidos en anamnesis y el examen físico y hallazgos del estudio radiológico. Además, una arritmia supraventricular dada por la producción de impulsos con anomalías del ritmo originados en la región por encima del haz de Hiss como se observa en el monitor y en los ECG realizados con complejos QRS estrechos.
Diagnóstico topográfico
Se plantea proceso de origen de impulsos eléctricos originado en las aurículas y anormalmente rápido, o sea, una taquicardia supraventricular.
Diagnóstico diferencial
Taquicardias originadas en el nodo sinusal
Entre ellas, la taquicardia sinusal con frecuencia mayor de 166 latidos por min en la primera semana de vida y de 176 latidos por min en el resto del 1er. mes de vida, 125 latidos por min a los 2 años. Por lo general, la taquicardia sinusal tiene un inicio y un fin gradual. El intervalo P-P puede cambiar ligeramente de ciclo a ciclo, sobre todo con una frecuencia baja, cuando el contorno normal puede presentar más amplitud y puede afilarse. Las ondas P aparecen antes de cada complejo QRS con un intervalo PR estable a menos que haya un bloqueo AV concomitante. Casi siempre se producen debido a alteraciones extracardíaca y raramente sintomáticas; se tratará la causa de la taquicardia (anemia, fiebre y otros) que se descartan en este paciente.
Taquicardias que implican al nodo auriculo ventricular
La onda P puede estar ausente u ondas P negativas que pueden seguir al QRS. Este es normal en morfología y duración. Pueden ser:
Ritmo nodal acelerado: en presencia de una frecuencia sinusal normal y conducción AV normal, si el nodo auriculo ventricular (NAV): región NAv Haz de His) presenta un “automatismo” aumentado, toma la función de marcapasos. Las ondas P están ausentes o son negativas, retrógradas. En el neonato y lactante sano, la causa más frecuente es la miocarditis. No suele tener significación clínica ni precisar tratamiento. La descartamos en este paciente.
Taquicardia con implicación nodal: la frecuencia ventricular varía de 220-280 latidos por mins en neonatos a 180-240 latidos por min en niños de más edad y adolescentes. El QRS es generalmente normal y se pueden clasificar en:
Ectópicas (por automatismo), se caracterizan por tener una frecuencia ventricular mayor o igual que la auricular, no es el caso de nuestro paciente.
Reentrada o “paroxísticas”, el nodo AV participa en el circuito de reentrada y son las taquicardias más frecuentes en la edad pediátrica, menos frecuentes en el neonato. Se descarta en nuestro paciente.
Taquicardias originadas en las aurículas
Pueden ser:
Taquicardia auricular: las taquicardias ectópicas son raras. Su mecanismo no es del todo conocido, un foco único o múltiple a nivel auricular o microreentradas auriculares podrían ser sus causantes. La frecuencia ventricular (QRS) varía, pues hay ondas P bloqueadas. En neonatos y lactantes, existe un tipo denominado incesante que se caracteriza por mantenerun ritmo auricular ectópico el 90% del tiempo, rebelde al tratamiento antiarrítmico habitual con digital, tampoco responde a la cardioversión y pueden desaparecer espontáneamente hasta 90 % antes de los 6 meses. Se descarta en este paciente.
Fibrilación auricular: se caracteriza por una frecuencia auricular extremadamente rápida (350-600/min) con “ondas F” y una respuesta ventricular irregularmente irregular con QRS normal. La fibrilación sugiere una enfermedad subyacente significativa. La no sincronía entre la aurícula y el ventrículo da lugar a una disminución del gasto cardíaco. Se descarta en este paciente.
El aleteo (o flutter) auricular es el prototipo de arritmia auricular con microreentradas. El aleteo auricular típico es una arritmia con reentrada en la aurícula derecha, constreñida por delante por el anillo tricuspídeo y por detrás por la cresta terminal y el rodete de la inserción de la válvula de Eustaquio, la frecuencia cardíaca durante el aleteo auricular característico suele ser de 300 latidos × min y, a veces, más lenta. En el aleteo auricular característico, el ECG revela ondas de aleteo en dientes de sierra regulares, que recurren de la misma manera y signos de actividad eléctrica continua y ondas P características en forma de “dientes de sierra” (ondas F). El ventrículo responde con bloqueo de diferentes grados 2:1,3:1, 4:1, y QRS normal, que suelen verse mejor en las derivaciones II, III, aVF o V1 por lo que no se descarta en este paciente.3En este caso particular se manifiesta con una conducción 1:1 que se observa con menor frecuencia y puede ser más difícil de diagnosticar.
Diagnóstico definitivo
Infección porSARS-CoV-2complicada con una neumonía bacteriana relacionada con los cuidados sanitarios y taquicardia auricular macro reentrante del tipo flutter auricular 1.1.
Intervenciones terapéuticas farmacológicas
Se tuvo en cuenta los hallazgos en el ECG y la presencia de QRS estrecho con taquicardia por reentrada.
En esta taquicardia auricular macro reentrante del tipo flutter auricular 1.1, en un momento determinado se inició tratamiento con flecainida y adenosina por pensar que se trataba de una taquicardia intranodal, pero aumentó la arritmia y se decidió suspender flecainida. Los electrocardiogramas de este paciente denotaban una frecuencia de 300 latidos por min auricular, con flutter auricular 1.1; ya entonces la terapia farmacológica que se decidió usar como terapéutica de inicio teniendo en cuenta la edad del paciente fueron: amiodarona en infusión por 24 h reforzado con propanolol por vía oral para evitar los fenómenos proarrítmicos de la flecainida que están descritos en esta arritmia en los pacientes pediátricos; luego de esto mejora el cuadro clínico del paciente y a las 12 h de iniciada la terapéutica muestra electrocardiogramas sin arritmias.
Para el flutter auricular macro-reentrante tipo 1.1:
Adenosina 2 mg dosis, una sola dosis.
Amiodarona 5 mg × kg dosis, luego 0,9 microgramos ×kg/h.
Propanolol 1mg ×kg en papelillos de mantenimiento.
Flecainida 2 mg/ día (después de las 6 h de administrados se suspende junto a la adenosina).
Antimicrobianos: meropenen 60 mg kg día, vancomicina 60 mg ×kg/día.
Se valorará escala de Tal inicial con: 3 puntos.
El tratamiento protocolizado por la infección del SARS-COV-2:
lopinavir/ ritonavir (kaletra) 4mg/kg/dosis vía oral.
Interferón recombinante: Heberon® alfa R liofilizado 1 000 000 U/kg subcutáneo, días alternos.
Oseltamivir: 2 mg ×kg ×dosis cada 12 h vía oral.
Monitorización continua y oximetría de pulso permanente, equipo DOCTUSIII.
Los resultados de la presente investigación y la opinión de sus autores, necesariamente no refleja la posición de la Sociedad Cubana de Pediatría o del Grupo Nacional de la especialidad.
Discusión
El 31 de marzo de 2020 se realizó la Asamblea de Pediatría del Comité Internacional de la American Thoracic Society en la cual los neumólogos pediátricos de todo el mundo compartieron su experiencia sobre la enfermedad del nuevo coronavirus (COVID-19) en niños.4) Como se describe en artículos recientes de China y Corea, los casos pediátricos constituyen un pequeño porcentaje del total de casos hospitalizados por COVID-19 en todo el mundo y se informa una baja mortalidad en niños. La neumonía bacteriana fue la complicación más común entre los niños sintomáticos según el Centro para el Control y la Prevención de Enfermedades de China, el 2 % de los casos hospitalizados eran menores de 19 años; en Corea, menos de 5 % de los casos eran menores de 19 años. La enfermedad tiene una amplia gama de síntomas en los niños, que incluye diarrea, vómitos y fatiga. Concluyeron que los niños con una presentación clínica grave por lo general tenían enfermedades comórbidas subyacentes como neoplasias oncológicas, diabetes e inmunodeficiencia. La enfermedad respiratoria crónica no pareció emerger como un factor de riesgo de enfermedad grave por COVID‐19, sin embargo, se necesita un seguimiento a largo plazo para confirmar esta observación.4
De las principales complicaciones asociadas a infección por SARS-CoV-2 está el síndrome inflamatorio multisistémico en niños (MIS-C); se ha descrito como una afección hiperinflamatoria con afectación multiorgánica similar a la de la enfermedad de Kawasaki o al síndrome de choque tóxico, en este caso en niños con evidencia de infección por SARS-CoV-2. También se describe mayor incidencia de estas complicaciones en pacientes con trastornos neurológicos, hipertensión arterial, cardiopatía congénita, diabetes, anomalías cromosómicas, enfermedad pulmonar crónica, enfermedad renal crónica, neoplasias e inmunosupresión.5
En un estudio retrospectivo en Francia y Suiza, se recolectó información sobre pacientes con insuficiencia cardíaca aguda con el síndrome inflamatorio multisistémico en niños en el contexto de la pandemia global de SARS-CoV-2 en la que ingresaron niños en 14 centros para tratamiento del shock cardiogénico, disfunción ventricular izquierda y estado inflamatorio severo. La mediana de edad al ingreso fue de 10 años. Las comorbilidades estuvieron presentes en 28 % con inclusión de asma y sobrepeso. Los síntomas gastrointestinales fueron prominentes. La fracción de eyección del ventrículo izquierdo fue <30 % en un tercio; 80 % requirió soporte inotrópico y 28 % se trató con oxigenación por membrana extracorpórea. Los marcadores de inflamación sugerían tormenta de citosinas (mediana de interleucina 6,135 pg/ mL) y activación de macrófagos (mediana del dímero D, 5284 ng/ mL). La media de BNP (péptido natriurético de tipo B) estaba elevada (5743 pg/ mL). La función ventricular izquierda se restauró por completo en 25 de 35 pacientes de los dados de alta de la unidad de cuidados intensivos. Ningún paciente murió y se concluyó que los niños pueden experimentar una descompensación cardíaca aguda causada por un estado inflamatorio severo después de la infección por SARS-CoV-2. El tratamiento con inmunoglobulina parece estar asociado con la recuperación de la función sistólica del ventrículo izquierdo.6
Las complicaciones cardíacas asociadas con COVID-19 se han informado con frecuencia en pacientes adultos y algunas de ellas pueden ocurrir en niños gravemente enfermos. La fisiopatología de las complicaciones cardiovasculares implica la lesión viral directa, hipoxemia, inestabilidad hemodinámica que conduce a hipoperfusión, aumento de la inflamación sistémica, regulación local de la expresión de los receptores ACE2, aumento de la producción de catecolaminas y una mayor incidencia de toxicidad por medicamentos. Estos signos y síntomas conducen a dolor torácico debido a una lesión isquémica cardíaca aguda (8-12 %), insuficiencia cardíaca (23-52 %), arritmia (8,9-16,7 %), miocarditis aguda y en ocasiones shock cardiogénico.7,8
Los pacientes con COVID-19 presentan síntomas asociados con disfunción del sistema respiratorio y cambios hematológicos, que incluyen linfopenia, trombocitopenia y trastornos de la coagulación; los casos graves de infección por COVID-19 tienden a tener recuentos de leucocitos y una proporción de neutrófilos/ linfocitos más altos en paralelo con la linfopenia debido a que se producen cantidades reducidas de linfocitos y niveles elevados de IL-6, TNF, plasmina, dímero D y ferritina, en asociación con aumento de la coagulopatía y la mortalidad.
La evidencia acumulada apunta al hecho de que COVID-19 infecta las células endoteliales (CE) a través de la enzima convertidora de angiotensina 2 (ACE2), que se expresa en la superficie de las CE. El efecto destructivo de COVID-19 sobre las CE se demostró principalmente en las necropsias de pacientes críticamente enfermos con COVID-19 que mostraron estructuras de inclusión viral en las CE, y los análisis histológicos revelaron una acumulación de células inflamatorias en paralelo con abundancia de cuerpos apoptóticos en el endotelio de la mayoría de los vasos pequeños. El aumento de la apoptosis de CE parece estar relacionado, al menos en parte, con la señalización de interferón (IFN) y la sobreactivación de la vía del ligando Fas-Fas (proteína de membrana tipo II de 40 kDa con dominio citoplasmático de muerte celular).
La patogenia del daño de la CE y la CID en las pequeñas ramas arteriales de las arterias pulmonares, cardiovasculares y del mesenterio de los pacientes con COVID-19 es un proceso multifactorial complejo. El hallazgo de anticuerpos antifosfolípidos positivos en algunos pacientes infectados con COVID-19 no está directamente involucrado en la trombosis relacionada con COVID-19, sin embargo, la microtrombosis potencialmente mortal y la CID en COVID-19 comparten características clínicas y de laboratorio similares. En ambos, la afectación de múltiples órganos, incluidos los pulmones, las arterias mesentéricas y el sistema cardiovascular se asocia con una morbilidad grave. Asi mismo, las citosinas proinflamatorias, el dímero D y la ferritina aumentan en asociación con la coagulopatía.8,9,10
Los hallazgos del examen físico y los datos en la anamnesis permitieron realizar el diagnóstico del paciente en su etapa temprana; esta complicación del COVID-19 está en relación con lo encontrado en la literatura como una afección grave.
Se descartó en el paciente presentado las causas congénitas de las alteraciones del ritmo cardiaco, y se considera que la trasmisión ocurrió por continuidad de madre a hijo, sospecha que surgió de la encuesta epidemiológica y lo confirmó el resultado de las pruebas realizadas a ambos; en su evolución no se precisaron más alteraciones hemodinámicas y no se registraron alteraciones hematológicas ni de la coagulación.
Las complicaciones cardíacas de la COVID 19 son más frecuente en pacientes adultos, pero algunas de ellas pueden ocurrir en niños gravemente enfermos.
Se concluye que los hallazgos del examen físico y los datos en la anamnesis permiten realizar el diagnóstico del paciente en su etapa temprana. La fisiopatología de las complicaciones en niños está en la regulación local de la expresión de los receptores ACE2, aumento de la producción de catecolaminas y una mayor incidencia de toxicidad por medicamentos que producen lesión cardíaca aguda y arritmia, síntomas que pueden estar asociados con disfunción del sistema respiratorio y cambios hematológicos o no en la edad pediátrica.














