Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Obstetricia y Ginecología
versión impresa ISSN 0138-600Xversión On-line ISSN 1561-3062
Rev Cubana Obstet Ginecol v.33 n.2 Ciudad de la Habana Mayo-ago. 2007
Hospital Ginecoobstétrico “Ramón González Coro”
Tumor del sitio trofoblástico. Presentación de 2 casos y revisión de la literatura
Dra. Georgina Areces Delgado,1 Dra. Raysa Ruiz Llorens,2 Dr. Roberto Román Perez,3 Dra. Dagnelia Castillo Jones4 y Dr. Juan Manuel Ariosa Roche5
Resumen
El tumor del sitio trofoblástico (TST) es una forma clínica de la enfermedad trofoblástica, constituye su variedad más infrecuente, la cual se investiga y se publican diversas propuestas para su manejo adecuado. Se presentan 2 casos de pacientes atendidas en el Servicio de Ginecología del Hospital Ginecoobstétrico “Ramón González Coro” y se describen sus características en cuanto a formas de presentación clínica, enfoque diagnóstico, manejo terapéutico y evolución posterior que ejemplifican las dificultades que reportan los autores en torno a esta entidad, tanto por la no respuesta al tratamiento habitual como por lo imprescindible de un certero diagnóstico imagenológico.
Palabras clave: Tumor sitio trofoblástico, enfermedad trofoblástica, gonadotropina coriónica humana.
El llamado tumor del sitio trofoblástico (TST) se reconoce como una forma clínica de la enfermedad trofoblástica y ha sido descrita bajo diversas denominaciones como “coriocarcinoma atípico”, “syncitioma”, “corioepiteliosis” y “pseudotumor trofoblástico”.1 Su comportamiento clínico tiene un rango amplio, desde formas benignas confinadas al útero, hasta las altamente agresivas con metástasis sistémicas.2 Puede presentarse después de un embarazo molar o una gestación normal, 3 se considera como de valor pronóstico lo reciente de este evento en relación con el momento del diagnóstico.2,4 Los reportes en la literatura son escasos y producto de revisiones de más de 15-20 años aún en centros especializados en enfermedad trofoblástica, lo que provoca que esta entidad sea manejada con criterios no protocolizados.3,5 Según diferentes autores, representa entre 0,2-0,4 % de todos los casos de enfermedad trofoblástica gestacional.1,5,6 Su forma de presentación clínica más constante es el sangrado vaginal, no abundante, y la presencia de niveles elevados de hormona gonadotropina coriónica (HCG) en sangre, aunque en concentraciones considerablemente más bajas que las esperados en una gestación normal y aun en una ectópica.7,8 Se plantea, a diferencia de otras formas clínicas de la enfermedad trofoblástica, el TST no responde satisfactoriamente a quimioterapia, y se mantiene entonces la resección quirúrgica como forma principal de tratamiento.9,10 De este modo, en los casos confinados al útero la indicación es generalmente una histerectomía, aunque pueden identificarse metástasis en un 30 % de los casos al momento del diagnóstico, principalmente en pulmones, cerebro, hígado y hasta vagina.11
Reportamos, en el presente artículo, la experiencia de 2 casos tratados en el Servicio de Ginecología del Hospital “Ramón González Coro” y el estado actual del seguimiento de las pacientes. Se presentan además algunos aspectos relevantes relacionados con el TST encontrados tras una revisión de la literatura.
Caso No. 1 ACR, HC 261762
Paciente de 28 años, que ha consultado en varias ocasiones desde tres meses previos al diagnóstico, por sangrado vaginal posterior a aborto del primer trimestre. Mantiene aún manchas oscuras, intermitentes, sin recuperar su patrón menstrual habitual. En el examen ginecológico se identifica útero no involucionado. Las determinaciones en sangre y orina de HCG se mantienen en concentraciones bajas, sin llegar a hacerse negativas. La ecografía inicial mostró un útero con cavidad totalmente ocupada por una masa compleja, predominantemente sólida, sin definirse porción mural del mismo.
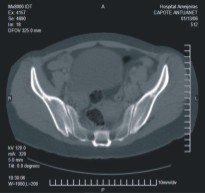
En su evolución se manejaron diferentes posibilidades diagnósticas: mola hidatidiforme, embarazo ectópico, restos ovulares, entre otros. Finalmente se obtiene diagnóstico histológico por muestra de legrado que confirma tumor trofoblástico del sitio de inserción placentaria, por lo que se lleva a discusión en el Servicio y se decide realizar estudios de tomografía axial computadorizada previos a laparotomía (fig. 1). Se informó la presencia de una masa sólida en relación con útero, muy vascularizada, mayor hacia pared anterolateral izquierda, que en conjunto mide 73 x 73 x 57 mm. La vena ovárica izquierda estaba dilatada, saliendo de la masa hipervascularizada. El resto de las investigaciones fueron negativas, incluyendo pruebas de función renal y hepática, Rx y TAC de tórax.
Fig. 1. TAC de pelvis.
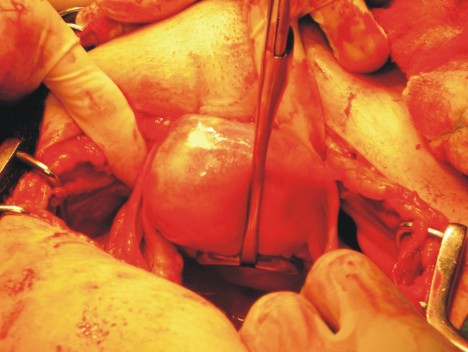
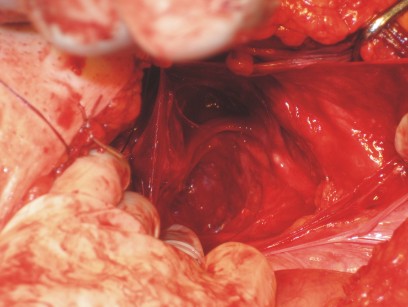
Se practicó histerectomía total abdominal, sin anexectomía, se encontró un aumento de volumen del útero próximo a cuerno izquierdo, reblandecido y coloración irregular (fig.2). No se encontraron adenomegalias en retroperitoneo ni en regiones periaórticas (fig.3).
Fig. 2. Hallazgo transoperatorio: Tumoración blanda, circuscrita a fondo y cara posterior del útero.
Fig. 3. Área expuesta del retroperitoneo sin hallazgos relevantes.
Resultados del estudio histológico:
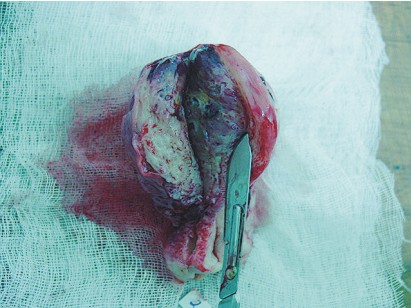
Al corte de la pieza y examen macroscópico, resultó evidente el tumor con sus áreas de necrosis y su proximidad hasta 3 mm de la serosa peritoneal (fig. 4).
Fig. 4. Corte en fresco de la pieza.
En el estudio microscópico, se evidenció la presencia de células con abundante citoplasma, la infiltración en miometrio y el hallazgo, de muy buen valor pronóstico, de pocas imágenes mitóticas, en este caso de menos de 2 por campo (fig 5).
Caso No. 2 CFR, HC 292643
Paciente de 29 años, sin hijos, con consultas en otro centro desde hace aproximadamente 20 meses por trastornos menstruales que han alternado desde períodos de amenorrea a sangrados aislados, sin estabilizar un patrón, generalmente escasos; con examen ginecológico sin hallazgos relevantes. Ha sido legrada en varias oportunidades sin llegarse a diagnóstico histológico concluyente. Se le realizó la laparoscopia para descartar embarazo ectópico por sospechas derivadas de niveles de HCG elevados sin presencia de saco intrauterino. La cuantificación de esta hormona ha fluctuado, a lo largo de esos casi 2 años, entre cifras de 89, 112, hasta 642 mUI/ml. En una ocasión recibió un ciclo con Metotrexate, manteniendo elevada la dosificación hormonal posteriormente. A su llegada a nuestro Servicio se identifica imagen por US de masa vascularizada, circunscrita, en cara anterior del útero en el espesor del miometrio. Luego de completar otros estudios imagenológicos y discusión colegiada, se decidió cirugía abierta donde se resecó área descrita pero sin confirmar tumor trofoblástico a ese nivel. La paciente se encuentra asintomática después de la cirugía, pero continúa con niveles elevados de HCG, se mantiene en seguimiento y conducta expectante.
Toda vez que se presenta una entidad sumamente infrecuente, se aborda el obstáculo de encontrar series muy reducidas reportadas por los autores aun considerando intervalos prolongados. No obstante, en los reportes revisados, aparece de manera uniforme el sangramiento mantenido por vía vaginal como síntoma principal.3,7 En el primer caso presentado, el diagnóstico se confirma a los 3 meses del último embarazo, momento en que mantenía un “plateaux” de HCG del orden de 15-19 uI/ml y no se habían identificado metástasis, las imágenes por ultrasonido resultaban características del tipo hipervascular, la paciente tenía un hijo y no deseaba preservar se fertilidad, por lo que se optó por la propuesta de histerectomía y la posibilidad de conservar ovarios según hallazgos laparotómicos, considerando que se reportan menos del 2 % las recaídas luego de dicha opción.
La conducta seguida con la segunda paciente encuentra algún sustento en la literatura reciente por sugerirse que la terapia, ya sea por poliquimioterapia (PQT) o cirugía solo debe realizarse si se identifica la neoplasia a algún nivel, manteniendo un seguimiento muy estrecho que excluya sitios lejanos de metástasis o hasta un adenoma pituitario 8 y apoyándose en el rastreo imagenológico como elemento fundamental para su identificación 12,13 intentando, sin riesgo para la paciente, preservar la fertilidad.9
Creemos de interés destacar, en relación con las diferentes situaciones clínicas que dificultaron un diagnóstico más temprano, las siguientes consideraciones:
- Mantener la sospecha de TST ante todo caso que no negativize las cifras de HCG en el tiempo establecido, siempre que se haya descartado la gestación ectópica, incluso la rara localización abdominal.
- Agotar todos los recursos que ofrecen las técnicas de imagenología ante un hallazgo poco frecuente como resulta este tumor.
- Lo decisivo, como siempre que se trate de una enfermedad oncológica, es la garantía de una adecuada muestra histológica que posibilite el diagnóstico, un punto de partida del cual es posible establecer las estrategias terapéuticas, añadiendo, como ocurrió en estos casos, elementos que contribuyan en el orden pronóstico, como la presencia de menos de 5 mitosis por campo y presencia o no de células claras como lo avala la literatura actualizada.3,4
- El rol de la quimioterapia coadyuvante en casos confinados a útero parece no ser determinante en el curso clínico posterior, aunque hay autores que lo mantienen como controvertid.9
- El uso de histeroscopia como herramienta para el diagnóstico ha sido reportada desde 1995,6 pero su uso para manejo conservador por resección a través de esa vía (complementado con quimioterapia) resulta muy reciente y pudiera constituir una opción en casos seleccionados de mujeres jóvenes, con tumores circunscritos confinados a endometrio, para preservación de su fertilidad.9,13
Summary
Placental site trophoblastic tumor. Report of 2 cases and literature review
Placental site trophoblastic tumour (PSTT) is a clinical form of gestational trophoblastic disease, and its most uncommon variety. Two cases managed at the “Ramón González Coro” Hospital were reported, and their clinical features, diagnostic approaches, management and clinical evolution, were described. Those cases are examples of the difficulties reported by the authors due to the non-response to common treatment and to the need of an accurate imaging diagnosis. A review of the published data regarding PSTT was also presented.
Key words: Placental site trophoblastic tumor, trophoblastic disease, human chorionic gonadotropin.
Referencias bibliográficas
1. Kurman RJ, et al. Trophoblastic pseudotumour of the uterus: an exaggerated form of “syncitial endometritis” stimulating a malignant. Cancer.1976;38:1214-26.
2. Scully RE, Young RH. Trophoblastic pseudo tumour: a reappraisal. Am J Surg Pathol. 1981;5: 75-6.
3. Hassadia A, et al. Placental site trophoblastic tumour: clinical features and management. Gynecol Oncol. 2005; 99(3) 603-7.
4. Hoekstra AV, et al. Placental site trophoblastic tumour: a review of 7 cases and their implications for prognosis and treatment. J Reprod Med. 2004; 49(6).
5. Papadopoulus AJ, et al. Twenty five years’ clinical experience with placental site trophoblastic tumours. J Reprod Med. 2002;47:460-4.
6. Denny LA, et al. Placental site trophoblastic tumour: three cases report and literature review. Gynecol Oncol.1995;59:300-52.
7. Ajithkumar TV, et al. Placental site trophoblastic tumours. Obste Gynecol Surv. 2003; 58: 484-94.
8. Kohorn FI. What we know about low-level hCG: definition, classification and management. J Reprod Med. 2004;49(6) 433-7.
9. Tsiuji Y, et al. Case of PSTT treated with chemotherapy followed by open uterine tumor resection to preserve fertility. Gynecol Oncol. 2002; 87: 303-7
10. Carlson N, et al. Case report: successful management of metastatic placental site trophoblastic tumour with multiple pulmonary resections. Gynecol Oncol. 2002; 87:146-9.
11. Arato G, et al: Placental site trophoblastic tumour. Pathol Oncol Res. 2000; 6(4):292-4.
12. Sakamoto C, et al. Sonographic appearance of placental site trophoblastic tumours. J Ultrasound Med.1990; 9: 533-55.
13. Matchinger R, et al. Placental site trophoblastic tumours: outcome of five cases including fertility preserving management. Gynecol Oncol. 2005; 96: 56-61.
Recibido: Aprobado:
Dra. Georgina Areces Delgado. Hospital Ginecoobstétrico “Ramón González Coro”, 21 entre 2 y 4, El Vedado, Ciudad de La Habana, Cuba.
1Especialista de II Grado en Obstetricia y Ginecología. Profesora Auxiliar.
2Especialista de I Grado en Oncología.
3Especialista de I Grado en Obstetricia y Ginecología. Instructor.
4Especialista de I Grado en Anatomía Patológica. Instructor.
5Especialista de I Grado en Obstetricia y Ginecología.