Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Obstetricia y Ginecología
versión impresa ISSN 0138-600X
Rev Cubana Obstet Ginecol v.36 n.2 Ciudad de la Habana abr.-jun. 2010
OBSTETRICIA
Análisis de un quinquenio en la histerectomía obstétrica de emergencia
A five-year analysis in the emergence obstetric hysterectomy
Viviana Sáez CanteroI; Carlos E. Daudinot CosII
IEspecialista de II Grado en Ginecología y Obstetricia. Profesora Auxiliar. Hospital General Docente "Enrique Cabrera". La Habana, Cuba.
IIEspecialista de I Grado en Ginecología y Obstetricia. Hospital General Docente "Enrique Cabrera". La Habana, Cuba.
RESUMEN
La histerectomía obstétrica de emergencia (HOE), realizada en casos de hemorragia obstétrica severa e incontrolable, se relaciona con una significativa morbilidad materna. Se realizó un estudio descriptivo de corte transversal en el hospital general docente "Enrique Cabrera", para caracterizar a las pacientes obstétricas histerectomizadas de urgencia e identificar las indicaciones y morbimortalidad asociadas al proceder. Todas las puérperas histerectomizadas en el quinquenio 2002-2006, constituyeron el universo de trabajo. De las historias clínicas se obtuvieron datos sociodemográficos, obstétricos y aquellos relacionados con la indicación de la histerectomía, técnica y complicaciones. Se utilizaron distribuciones de frecuencias y otras técnicas de estadística descriptiva, mediante el procesador estadístico para Windows, SPSS, versión 13. El 47 % de las HOE ocurrió en mujeres mayores de 30 años, el 44 % de las pacientes fueron primíparas, la atonía uterina fue la indicación en el 48 % de los casos, la morbilidad incluyó la politransfusión (80 %), admisión en unidad de cuidados intensivos (88 %) y coagulación intravascular diseminada (45,4 %). Se concluyó que la edad materna mayor de 30 años predominó entre las pacientes histerectomizadas, que los eventos hemorrágicos fueron la primera indicación para HOE y entre ellos la atonía uterina y que el proceder se asoció a una elevada morbilidad materna.
Palabras clave: Histerectomía obstétrica, indicaciones de emergencia, morbimortalidad.
ABSTRACT
Emergence obstetric hysterectomy (EOH), carried out in cases of severe and uncontrollable obstetric hemorrhage is related to a significant maternal morbidity. A cross-sectional and descriptive study was conducted in "Enrique Cabrera" Teaching General Hospital to characterize the obstetric patients underwent an emergence hysterectomy and to identify the indications and morbidity and mortality associated to procedure. Sample included all the hysterectomy puerperants during 2002-2006. From medical records it was possible to collect the sociodemographic, obstetric data and those related to prescription of hysterectomy, technique and complications. Frequency distribution and other descriptive statistic techniques were used by statistical processor for Windows, SPSS version 13. The 47% of EOHs was in women aged over 30, the 44% of patients were primipara, uterine atomy was the indication in the 48% of cases; morbidity included polytransfusion (80%) and disseminated intravascular coagulation (45.4%). We conclude that mother aged over 30 predominates among hysterectomy patients, that hemorrhagic events were the first indication for EOH and mainly the uterine atony and that procedure was associated with a high maternal morbidity.
Key words: Obstetric hysterectomy, emergence indications, morbidity and mortality.
INTRODUCCIÓN
La histerectomía obstétrica de emergencia (HOE) es una intervención quirúrgica poco frecuente pero que se asocia con una relativa elevada incidencia de morbilidad y mortalidad materna.1-3
La mortalidad en nuestros días es rara, pero la morbilidad es notable, e incluye complicaciones que van desde la politransfusión, la coagulación intravascular diseminada, la admisión en unidades de cuidados intensivos (UCI) y otras complicaciones médicas y quirúrgicas no menos graves.1-6
En el pasado, las indicaciones más frecuentes para HOE, eran la atonía uterina y la rotura uterina,7-9 en reportes recientes, la placentación anormal (placenta previa/acreta), ha emergido como la principal indicación, atribuida fundamentalmente a la elevación del parto por cesárea.2,10,11
Varios factores se asocian con la incidencia de HOE, cicatriz de cesárea anterior, edad materna avanzada, multiparidad, uso de oxitocina y otros factores de riesgo que elevan la probabilidad de hemorragia posparto.12,13
En nuestro centro, la incidencia de HOE se duplicó en el quinquenio 2002-2006, con una fuerte asociación con la operación cesárea y en el 86,6 % de las pacientes histerectomizadas luego de un parto quirúrgico la cesárea fue primitiva.
Con los objetivos de caracterizar a las pacientes obstétricas histerectomizadas de urgencia según edad, paridad y tiempo de gestación e identificar las indicaciones y morbimortalidad asociadas a la HOE, se realizó este estudio.
MÉTODOS
Se realizó un estudio retrospectivo, descriptivo de corte transversal, en el hospital general docente "Enrique Cabrera", del 1º de enero del 2002 al 31 de diciembre del 2006.
Se incluyeron todas las pacientes a las cuales se les realizó una histerectomía obstétrica de urgencia, desde el alumbramiento hasta los 42 días del puerperio, independientemente de la vía del parto y se excluyeron aquellos casos en que no fue posible obtener de la historia clínica todos los datos requeridos. El universo de trabajo quedó constituido por 25 pacientes.
Las variables estudiadas fueron: edad materna, paridad, edad gestacional al parto, indicación de la histerectomía, tipo de histerectomía, otros procederes realizados, admisión en UCI, reintervenciones quirúrgicas, complicaciones y estado al egreso.
Los datos se registraron en una base de datos en Excel 2003 y se procesaron utilizando el programa estadístico para Windows SPSS versión 13. Se utilizaron distribuciones de frecuencias y otras técnicas de estadística descriptiva. Se empleó una PC Pentium IV, con ambiente de Window XP. Los textos se procesaron con Word XP y las tablas y gráficos con Excel XP.
RESULTADOS
En la tabla 1, se muestran los resultados encontrados en cuanto a la edad materna, la paridad y la edad gestacional. La edad materna media fue de 30,9 (rango= 19-42, desviación estándar = 7,4). Observamos que el mayor grupo de histerectomías puerperales, 47 %, ocurrió en mujeres mayores de 30 años, 16 % en el grupo entre 30 y 34 años y 31 % en las de 35 años o más.
Atendiendo a la paridad, el 44 % de las pacientes fueron primíparas, el 40 % eran secundíparas y multíparas solamente el 16 %. En cuanto a la edad gestacional, la media fue de 37,6 (rango = 29,2-42, desviación estándar = 4,2). La mayoría de las pacientes tenían una gestación a término, aunque no es nada despreciable que el 28 % fueran gestaciones pretérmino.
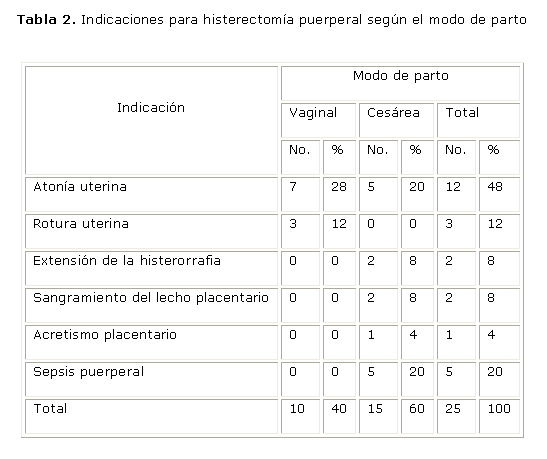
Las indicaciones para HOE se relacionan con el modo de parto, en la tabla 2. Las hemorragias fueron responsables del 80 % de los casos, siendo la atonía uterina la causa más frecuente, presente en el 48 % de las pacientes, seguida por la rotura uterina. Otras causas de sangramiento fueron el sangramiento del lecho placentario, la extensión de la histerorrafia y la placenta acreta, que fue la indicación en un solo caso.
En la quinta parte de las pacientes la histerectomía se realizó por sepsis puerperal, destacando que en el 100 % de la pacientes histerectomizadas por esta razón, el nacimiento fue por operación cesárea, lo cual resultó significativo (p= 0,03).
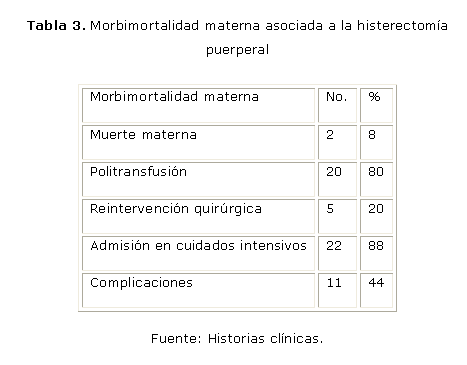
Durante el quinquenio estudiado se produjeron 2 muertes maternas, el 80 % de las pacientes recibieron politransfusión sanguínea, el 20 % fueron reintervenidas quirúrgicamente, el 88 % requirió admisión en la unidad de cuidados intensivos, y en el 44 % de las pacientes se presentaron otras complicaciones. (Tabla 3).
Entre las complicaciones destacan como las más frecuentes la coagulación intravascular diseminada (CID), presente en el 45,4 % de los casos y las complicaciones respiratorias, como el síndrome de distress respiratorio del adulto (SDRA), en el 27,2 % del grupo estudiado y las infecciones pulmonares, en igual porcentaje de casos. Además se presentaron otras complicaciones médicas, cardiovasculares y gastrointestinales y entre las quirúrgicas una lesión vesical y una vascular. Todas ellas se muestran en la tabla 4.
La figura muestra el tipo de histerectomía realizada. En el 84 % de las pacientes se realizó histerectomía total abdominal, mientras que la intervención fue subtotal en el 16 % de los casos. En ambos grupos predominó la técnica con conservación de los anejos.
DISCUSIÓN
La edad materna ha sido identificada como un factor que incrementa la morbilidad materna, se producen complicaciones obstétricas con mayor frecuencia a medida que aumenta la edad.14,15 La edad avanzada se ha valorado como un factor de riesgo de histerectomía puerperal.16
En su revisión de 15 años en un centro de Nigeria, Okogbenin y otros,17 encontraron una incidencia que aumentó con la edad de 0,10 % a los 20 años, a 0,706 % a los 40 años. Por otra parte Selo-Ojeme,18 señala en su estudio de caso control que las pacientes histerectomizadas fueron significativamente mayores de 37 años de edad.
Los autores encontraron que la edad mayor de 30 años se asoció con mayor frecuencia de HOE. Según Romero-Maldonado y otros,19 durante las últimas décadas los nacimientos en mujeres mayores de 35 años han aumentado aproximadamente en 35-50 %, lo cual refuerza la necesidad de brindar una atención obstétrica diferenciada a las gestantes de edad avanzada.
La paridad es otro factor que se asocia a la mayor frecuencia de HOE. La mayoría de los autores señalan que la multiparidad eleva el riesgo.13,16,19,20 Katchy y otros,21 hallaron en su revisión un incremento con la paridad hasta 5 y luego una declinación. Okogbenin y otros,13 plantean que la incidencia aumentó con la paridad de 0,028 % con 0 partos a 1,298 % para mujeres granmultíparas. Solamente Nava Flores y otros,22 de Méjico encontraron mayor frecuencia de esta complicación obstétrica en nulíparas, similar a lo hallado en este estudio.
La atonía uterina y la placentación anormal, se mencionan como las principales indicaciones de HOE por la mayoría de los autores. La primera, es una complicación mucho más frecuente de lo reportado, si bien no se recoge su ocurrencia como dato primario, sino como causa de morbilidad mayor tales como shock hipovolémico, politransfusión, la propia histerectomía puerperal u otras más graves. Se reconocen varios factores que predisponen, por lo que su identificación temprana permitirá tomar las medidas tendientes a prevenir su ocurrencia. 2,20,23-26
La rotura del útero estuvo entre las principales indicaciones en esta serie, lo cual concuerda con lo reportado por otros autores.8,9,16,20 Roopnarinesingh y otros,7 señalan en su estudio, que la rotura uterina fue la principal causa de histerectomía y en todos los casos existía historia de cirugía uterina previa, contrario a lo encontrado por los autores, ya que los tres casos de rotura uterina ocurrieron en partos vaginales y en mujeres en su primer o segundo parto.
La mortalidad materna en nuestros días, continúa como un flagelo de la obstetricia y un problema a resolver en los países en desarrollo, donde ocurren el 99 % de las muertes maternas.27 En este trabajo hubo dos muertes maternas, asociadas con pérdida masiva de sangre por atonía uterina, es decir el 8 % de las pacientes histerectomizadas. Esta mortalidad representó una tasa de 1,14 por 10 000 nacimientos, lo cual concuerda con los resultados de Fuentes y Enríquez,28 en su revisión de 14 años.
Otros estudios reportan tasas de mortalidad materna que van de 0 a 29,8 %, señalando que las mayores ocurren en los países en vías de desarrollo, vinculadas a grandes pérdidas sanguíneas extremas y a infección puerperal severa.5,13,25
La politransfusión es una de las complicaciones en estos casos, en los cuales las indicaciones más frecuentes son aquellas que provocan pérdidas sanguíneas abundantes.5,6
El número de pacientes que ingresaron en UCI fue superior al reportado por otros autores;2,10,20 hallazgo que puede estar relacionado con la política que sigue el Programa de Atención Materno Infantil, que promulga el traslado precoz, más bien profiláctico, de las pacientes obstétricas complicadas, a estos servicios, donde el abordaje integral y multidisciplinario evita el desarrollo de otras complicaciones mayores.
La coagulación intravascular diseminada (CID) es una de las complicaciones en estas pacientes. La frecuencia con que se reporta por los diferentes autores, varía de 3,8 % a 71 %2,5,7,10,12,13 y suele aparecer predominantemente como complicación mediata.12
Entre las complicaciones quirúrgicas, las lesiones urológicas son complicaciones conocidas de la histerectomía obstétrica, habitualmente secundarias a la manipulación sobre la cicatriz de una cesárea previa. La poca frecuencia en este estudio se justifica por el bajo indicador de cesáreas iteradas.
La histerectomía total es probablemente el proceder favorecido por la mayoría de los obstetras y la más aconsejada por algunos autores,5,20 pero aumenta el riesgo de lesión del tracto urinario cuando se compara con la técnicamente más simple operación subtotal.29 Los detractores de la histerectomía subtotal, plantean que puede no ser efectiva en controlar el sangramiento en casos de placenta acreta que envuelve el segmento inferior30 y la posibilidad de problemas con el cuello remanente, tales como sangramiento cíclico o leucorrea.5
La técnica subtotal se considera más apropiada, sobre todo en casos donde existe riesgo de lesión del tracto urinario como es el caso de pacientes con cicatriz de cesárea anterior.13,19
El predominio de mujeres mayores de 30 años, con un número elevado por encima de los 35 años, entre las pacientes histerectomizadas nos orienta a brindar atención obstétrica diferenciada a este grupo de edad. La elevada frecuencia de HOE por atonía uterina nos plantea el reto de perfeccionar la identificación de los factores de riesgo para esta complicación con el objetivo de lograr su prevención, así como protocolizar medidas alternativas a la histerectomía cuando sea inevitable su desarrollo.
REFERENCIAS BIBLIOGRÁFICAS
1. Akinbiyi A, Olatunbosun O. Emergency Obstetric Hysterectomies (How Many Are Potentially Preventable?): A 28-Year Experience in Saskatoon. Journal of Gynecologic Surgery [serial on the Internet] [cited 2009 April 29];20(3). Available from: http://www.liebertonline.com/doi/full/10.1089/gyn.2004.20.81
2. Baskett TF. Emergency Obstetric hysterectomy. Journal of Obstet and Gynecol. 2003 Jul;23(4):353-5.
3. La Fontaine TE, Sánchez LM, Pugh PSa, Estrada CH. Morbimortalidad materna en histerectomía obstétrica de urgencia. Arch méd Camagüey. Ene-Feb. 2005;9(1). Disponible en: http://www.amc.sld.cu/amc/2005/v9n1/1035.pdf
4. Daskalakis G, Anastasakis E, Papantoniou N, Mesogitis S, Theodora M, Antsaklis A. Emergency obstetric hysterectomy. Acta Obstetricia et Gynecologica. 2007;86:223-7.
5. Eniola OA, Bewley S, Waterstone M, Hooper R, Wolfe CD. Obstetric hysterectomy in a population of South East England. J Obstet Gynecol. 2006 Feb;26(2):104-9.
6. Whiteman MK, Kuklina E, Hillis SD, Jamieson DJ, Meikle SF, Posner SF, et al. Incidence and determinants of peripartum hysterectomy. Obstet Gynecol. 2006 Dec;108(6):1486-92.
7. Roopnarinesingh R, Fay l, Mckenna P. A 27-year review of obstetric hysterectomy. Obstet and Gynecol. 2003 May;23(3):252-4.
8. Engelsen IB, Albrechtsen S, Iversen OE. Peripartum hysterectomy-incidence and maternal morbidity. Acta Obstet Gynecol Scand. 2001 May;80(5):409-12.
9. Rivero RD, Fuentes GL. Histerectomía puerperal. Nuestros resultados. Rev Cubana Obstet Ginecol. 1997;23(1):49-52.
10. Sharma A, Farah R, Aziz AI. Caesarean and post-partum hysterectomy. Journal of Obstetrics and Gynaecology. July 2005;25(5):455-7.
11. Rabenda-Lacka K, Wilczynski J, Radoch Z, Breborowicz GH. Obstetrical hysterectomy. Ginekol Pol 2003 Dec;74(12):1521-5.
12. Reveles Vázquez JA, Villegas Rivera G, Hernández Higareda H, Fernando Grover, Páez F, Hernández Vega CC, Patiño Segura A. Histerectomía obstétrica: Incidencia, indicaciones y complicaciones. Ginecol Obstet Mex 2008;76(3):156-60.
13. Okogbenin SA, Gharoro EP, Otoide VO, Okonta PI. Obstetric hysterectomy: fifteen years' experience in a Nigerian tertiary centre. J Obstet Gynecol. 2003 Jul;23(4):356-9.
14. Ziadeh S, Yahaya A. Pregnancy outcome at age 40 and older. Arch Gynecol Obstet. 2001 Mar;265(1):30-3.
15. Roman H, Robillard PY, Julien C, Kauffmann E, Laffitte A, Gabriele M, Marpeau L, Barau G. Pregnancy beyond age 40 in 382 women: a retrospective study in Reunion Island. J Gynecol Obstet Biol Reprod (Paris). 2004 Nov;33(7):615-22.
16. Kovavisarach E. Obstetric hysterectomy: a 14-year experience of Rajavithi Hospital 1989-2002. J Med Assoc Thai. 2006 Nov;89(11):1817-21.
17. Navia LF, Mitelman MG, Martínez AF, Bahamonde AF. Histerectomía obstétrica. Rev chil obstet ginecol. 2000;65(5):385-8.
18. Selo-Ojeme DO, Bhattacharjee P, Izuwa-Njoku NF, Kadir RA. Emergency peripartum hysterectomy in a tertiary London hospital. Arch Gynecol Obstet. 2005 Feb;271(2):154-9.
19. Romero-Maldonado S, Quezada-Salazar CA, Lopez Barrera MD, Arroyo Cabrales LM. Effect of risk on the child of an older mother (case-control study. Ginecol Obstet Mex. 2002 Jun;70:295-302.
20. Habek D, Becarevic R. Emergency periparturition hysterectomy in a tertiary obstetric center: 8-year evaluation. Fetal Diagn Ther. 2007;22(2):139-42.
21. Katchy KC, Ziad F, Al Nashmi N, Diejomaoh MF. Emergency obstetric hysterectomy in Kuwait: a clinicopathological analysis. Arch Gynecol Obstet. 2006 Mar;273(6):360-5.
22. Nava Flores J, Angulo Páez JA, Martínez GV, Valle VS, Hernández-Valencia M. Indicaciones y factores de riesgo para histerectomía obstétrica de urgencia. Ginecol obstet Méx. 2002;70(6):289-94.
23. Forna F, Miles AM, Jamieson DJ. Emergency peripartum hysterectomy: a comparison of cesarean and postpartum hysterectomy. Am J Obstet Gynecol. 2004 May;190(5):1440-4.
24. Ding DC, Hsu S, Chu TW, Chu TY. Emergency peripartum hysterectomy in a teaching hospital in Eastern Taiwan. J Obstet Gynecol. 2006 Oct;26(7):635-8.
25. Bai SW, Lee HJ, Cho JS, Park YW, Kim SK, Park KH. Peripartum hysterectomy and associated factors. J Reprod Med. 2003 Mar;48(3):148-52.
26. Gajewska M, Marianowski L, Szymanska K. Hysterectomy after caesarean section. Ginekol Pol. 2003 Jun;74(6):451-5.
27. Cabezas E. Mortalidad materna: un problema por resolver. Conferencia presentada en Diplomado de Perinatología. La Habana, Cuba; 2005.
28. Fuentes GL, Enríquez DB. Histerectomía puerperal: estudio de 14 años. Rev Cubana Obstet Ginecol; ene.-abr. 2005;31(1). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2005000100006&lng=es&nrm=iso&tlng=es
29. Gould DA, Butler-Manuel SA,Turner MJ, Carter PG. Emergency Obstetric Histerectomy. An increasing incidence. Obstet & Gynecol. 1999;19(6):580-3.
30. Zelop CM, Harlow BL, Frigoletto FD, Frigoletto FD, Safon LE, Saltzman DH. Emergency peripartum hysterectomy. American Journal of Obstetrics and Gynecology. 1993;168:1443-8.
Recibido: 20 de enero de 2010.
Aprobado: 3 de febrero de 2010.
Dra. Viviana Sáez Cantero. Hospital General Docente "Enrique Cabrera". Calzada de Aldabó # 11117 Altahabana, Boyeros. La Habana, Cuba. Correo electrónico: vamaya@infomed.sld.cu