Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Obstetricia y Ginecología
versión impresa ISSN 0138-600Xversión On-line ISSN 1561-3062
Rev Cubana Obstet Ginecol vol.42 no.1 Ciudad de la Habana ene.-mar. 2016
PRESENTACIÓN DE CASO
Presentación de un caso con toxoplasmosis congénita
Case presentation: congenital Toxoplasmosis
Rafael Amador Morán, María Julia Couto Ramos, Adis Peña Cedeño, Rosa María Alonso Uría, Lourdes Pupo Portal
Hospital Docente Ginecobstétrico de Guanabacoa. La Habana, Cuba.
RESUMEN
La toxoplasmosis, enfermedad conocida como “Parasitosis del Siglo XX”, cobra importancia en los neonatos cuyas madres se infectaron por primera vez durante la gestación. El objetivo del trabajo es presentar el caso de un recién nacido de 40 semanas con toxoplasmosis congénita. El peso al nacer fue de 3 500 g, Apgar 2/3. Requirió intubación orotraqueal y resucitación cardiopulmonar inmediata. Hubo presencia de líquido amniótico meconial, tiempo de rotura de membranas de 14 h, antecedentes maternos de sepsis vaginal, y con un descenso detenido de la presentación lo que llevó a cesárea de urgencia. A las 4 h de vida desarrolla cuadro de coagulación intravascular diseminada, acompañado de hipotonía marcada, mirada fija sin respuesta pupilar ni esfuerzo respiratorio. A las 48 h aparece insuficiencia renal aguda con evolución rápida a fallo múltiple de órganos. Ultrasonido de cráneo con aumento de la ecogenicidad cerebral, borramiento de las circunvoluciones cerebrales y ventrículos laterales dilatados. Evolución tórpida, sin recuperación neurológica, alteraciones del medio interno y trastornos del equilibrio ácido-base e hidroelectrolítico, empeoramiento progresivo de la función cardiaca y respiratoria, fallece a los 21 días de vida.
Palabras clave: toxoplasmosis congénita; toxoplasma gondii; infección neonatal.
ABSTRACT
Toxoplasmosis, known as the "Twentieth century parasites disease", becomes important in infants whose mothers were infected for the first time during pregnancy. The aim of this work is to present the case of a 40 weeks newborn with congenital toxoplasmosis. The birth weight was 3 500 g, Apgar 2/3. Immediate endotracheal intubation and cardiopulmonary resuscitation was required. There were meconium, 14-hour membrane rupture time, maternal history of vaginal sepsis, detained presentation prompting emergency caesarean section. At 4 hours of life, disseminated intravascular coagulation develops, accompanied by marked hypotonia, staring with no pupillary response or respiratory effort. At 48 hours, acute renal failure appears with rapid progression of multiple organ failure. Skull ultrasound showed increased brain echogenicity, effacement of the cerebral convolutions and dilated lateral ventricles. Torpid evolution, with no neurological recovery, internal disorders and disorders of acid-base and electrolyte balance, progressive deterioration of the cardiac and respiratory functions, dies at 21 days of life. Decease occurs at 21 days of life.
Keywords: Congenital toxoplasmosis; toxoplasma gondii; neonatal infection.
INTRODUCCIÓN
El Toxoplasma gondii es un parásito intracelular obligado, con una amplia distribución mundial. El mismo tiene tres formas de vida: una considerada la forma de resistencia interior o quiste; otra de resistencia en el medio exterior u ooquiste; y una tercera, los trofozoítos, relacionados con la forma proliferativa en la fase aguda de la enfermedad. La forma infectante es el ooquiste presente en la materia fecal de gatos y otros félidos.1
La toxoplasmosis es una enfermedad conocida como “Parasitosis del Siglo XX”, que cobra importancia en los neonatos cuyas madres se infectaron durante la gestación.2 La toxoplasmosis congénita ocurre casi siempre cuando la madre ha llegado a la edad adulta sin haber tenido contacto previo con el parásito, con serología negativa a anticuerpos contra Toxoplasma gondii, y que por descuido de sus hábitos de vida, entre otras causas, se infecta por primera vez durante el embarazo.2,3 También se ha hablado de esta entidad en madres que contraen la infección pocas semanas antes de la concepción (toxoplasmosis reciente), aunque esto es poco frecuente.4
Las lesiones que ocurren en el primer trimestre de gestación son más graves que las ocasionadas en el segundo y tercer trimestres. No obstante, la posibilidad de traspaso placentario durante el primer trimestre es muy baja; en contraste con el tercero, cuando los taquizoitos pueden atravesar la barrera placentaria con mayor facilidad.5 Se estima que la tasa de transmisión al feto es de 15 % si la infección materna es adquirida durante el primer trimestre, 30 % durante el segundo y 60 % durante el tercer trimestre de la gestación.5,6 Desde el punto de vista clínico, en más del 90 % de los casos en la mujer embarazada cursa de forma asintomática. Si se presentan manifestaciones, estas son inespecíficas.6
En el recién nacido el cuadro puede clasificarse en menos grave y más grave. Así el de menor gravedad puede nacer asintomático en más del 90 % de los casos y posteriormente puede desarrollar coriorretinitis, sordera, retardo del desarrollo psicomotor o mental.7,8 En el cuadro de mayor gravedad pueden presentarse abortos espontáneos, lesiones del sistema nervioso central como: hidrocefalia, microcefalia, meningoencefalitis, calcificaciones cerebrales; así como cuadros de sepsis generalizada al nacimiento (íctero, rash, anemia, hepatoesplenomegalia, trombocitopenia), y otras alteraciones oftalmológicas como microftalmía, anoftalmía y cataratas.8-10
Presentación de caso
Recién nacido femenino hijo de madre de 27 años de edad, serología no reactiva, grupo O factor Rh (+), con historia obstétrica de gestaciones 1, abortos 1 (provocado), partos 0. Antecedentes de sepsis vaginal tratada con metronidazol, clotrimazol, azitromicina y nitrofurantoina. El recién nacido fue producto de parto por cesárea debido a descenso detenido de la presentación a las 40 semanas de gestación, peso al nacer de 3 500 gramos, con líquido amniótico meconial, tiempo de rotura de membranas a las 14 h. El tiempo de trabajo de parto fue 7 h, placenta y cordón normales, presentación cefálica, Apgar 2 al minuto y 3 a los 5 minutos de vida, lo que requirió intubación oro traqueal y medidas de resucitación cardiopulmonar.
Posteriormente se traslada a la unidad de terapia intensiva neonatal y a las 4 h de vida comienza con un cuadro de hematuria, sangramiento por sonda orotraqueal y boca con complementarios positivos de una coagulación intravascular diseminada (CID), acompañado de un cuadro neurológico importante caracterizado por hipotonía marcada, mirada fija sin respuesta pupilar ni esfuerzo respiratorio. A las 48 h de vida comienza con oligoanuria y evolución rápida a un fallo múltiple de órganos. Se realizan complementarios y presenta cifras de urea en 15,92 mmol/L, creatinina 203,28 mmol/L, ácido úrico 735,80 mmol/L y filtrado glomerular 10,2 mg, lo que se interpreta como una franca insuficiencia renal aguda intrínseca secundaria a la asfixia intraparto y se interconsulta con nefrología, quienes hacen reajustes en el tratamiento antibiótico inicial (ampicillin y amikacina). Ante la persistencia del cuadro neurológico y por indicación del neuropediatra se agrega Fenobarbital. Al cuarto día se cambia antibioticoterapia, por empeoramiento clínico, y se indica meronem y vancomicina a dosis calculadas para el fallo renal. A los 12 días se aisló en cultivo de secreciones traqueales una infección por pseudomona aeruginosa y se cubrió con piperacillim y tazobactam.
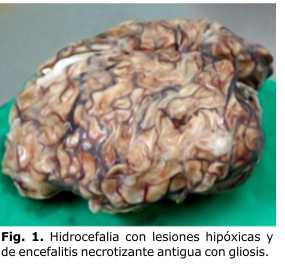
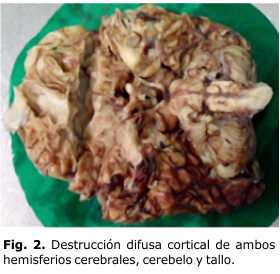
Se realiza ultrasonido de cráneo con aumento de la ecogenicidad cerebral con borramiento de las circunvoluciones cerebrales y ventrículos laterales dilatados. Mantiene evolución tórpida, sin recuperación neurológica, con alteraciones del medio interno por trastornos del equilibrio ácido-base e hidroelectrolítico. La función cardiaca y respiratoria empeora de forma progresiva y fallece a los 21 días de vida. El informe anatomopatológico describe hidrocefalia con lesiones hipóxicas y de encefalitis necrotizante antigua con gliosis y destrucción difusa cortical de ambos hemisferios cerebrales, cerebelo y tallo (Fig. 1 y 2)
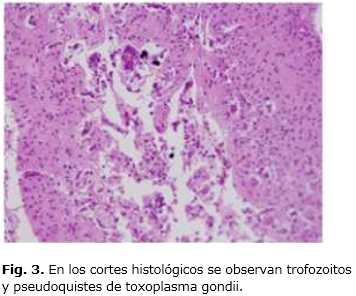
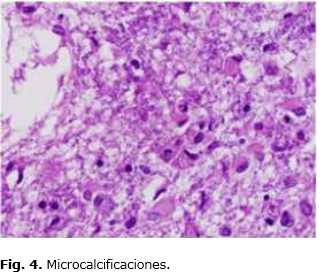
En los cortes histológicos se observa la presencia de trofozoitos y pseudoquistes de toxoplasma gondii y microcalcificaciones (Fig. 3 y 4) Otros hallazgos incluyen bronconeumonía con membranas hialinas y trombosis mural del ventrículo izquierdo y tronco de arteria pulmonar.
DISCUSIÓN
La prevalencia de la toxoplasmosis varía según la edad y la ubicación geográfica, aunque, por supuesto que dentro de esta última se enmarcan otros factores, como hábitos higiénico-dietéticos, la cultura y el clima.1,3 En Norteamérica se reporta alrededor de 25 % de prevalencia, mientras que en algunos países sudamericanos y del continente africano existen seroprevalencias entre 50 y 75 %.4,11-14
En Cuba, según la encuesta nacional sobre toxoplasmosis, 29,7 % de la población tiene títulos de anticuerpos contra Toxoplasma gondii.15,16 Las personas se infectan generalmente porque consumen verduras contaminadas con las heces de gatos que tienen estos parásitos; carne de algunos animales, como cerdos o reses que habían ingerido pastos o alimentos contaminados. Otras formas menos frecuentes de contagiarse son las transfusiones de sangre y los trasplantes, aunque la vía trasplacentaria aun es la más antigua.5,9,11,17
La enfermedad en el recién nacido puede ser inadvertida en el momento del nacimiento, pero se puede manifestar meses o incluso años después. El diagnóstico prenatal de infección por Toxoplasma gondii es recomendado cuando se establece un diagnóstico de toxoplasmosis adquirida en la gravidez o antes de la concepción, es muy sugestivo si se tienen como referencia los resultados de pruebas serológicas.3,18 Se han utilizado técnicas que evidencian la presencia del parásito, tales como: inoculación en ratones de sangre fetal obtenida por cordocentesis o de líquido amniótico tomado después de las 18 semanas de gestación.19
El diagnóstico serológico es el más empleado y la técnica de Sabin-Feldman es el método de referencia. Necesita los microorganismos vivos para procesar las muestras, detecta IgG que aparece de 1 a 2 semanas después de iniciada la infección, los títulos máximos se obtienen de entre 6 y 8 semanas y declinan gradualmente de 1 a 2 años.10,16,18
La inmunofluorescencia indirecta (IFI), muestra una cinética similar, pero es más económica, rápida, fácil de realizar y no necesita de parásitos vivos. Detecta anticuerpos contra T. gondii según el antisuero que se emplee. Es el método más utilizado en Cuba que emplea anti-IgG humana marcada con fluoresceína. Se necesitan sueros pareados (uno al inicio y otro a los 21 días), tratando de hacer evidente una seroconversión o aumento en al menos dos títulos entre el primero y el segundo suero. El resultado se da según el título de mayor fluorescencia.16
También se han empleado la hemaglutinación indirecta, la fijación del complemento, el ISAGA (Immuno Sorbent Agglutination Assay), altamente sensible y específico, recomendado en la Toxoplasmosis Congénita, pues detecta Immunoglobulinas (IgA, IgM e IgE).18-20
Otros hallazgos de laboratorio pueden sugerir infección fetal, como el aumento de IgM total, eosinofilia, plaquetopenia, elevación de la concentración de gamma-glutamiltransferasa y deshidrogenasa láctica. La ultrasonografía puede revelar anormalidades como la dilatación de ventrículos cerebrales, el engrosamiento de la placenta y hepatomegalia. La presencia de hidrocefalia y calcificaciones cerebrales son características pero no son patognomónicas de toxoplasmosis congénita.10,16,20,21 En el suero del recién nacido la presencia de títulos elevados de anticuerpos IgG, que aumentan y no se hacen negativos en un período de hasta 18 meses, es indicativo de toxoplasmosis congénita.18,19
En el tratamiento de la toxoplasmosis los medicamentos más utilizados son los inhibidores de la síntesis del ADN, entre ellos los análogos del PABA (sulfametoxasol, sulfadiazina y dapsona) y los inhibidores de la dihidrofolatoreductasa (trimetropín, pirimetamina y trimetrexato).22-25
CONCLUSIÓN
Consideramos que los resultados alcanzados con las distintas estrategias de pesquizaje y acciones terapéuticas que se han desarrollado en Cuba respecto a la madre y al feto no deben ser un impedimento para avanzar en el conocimiento acerca del comportamiento de la toxoplasmosis congénita en nuestro medio, debido a la gravedad y lo inusual que puede llegar a ser la presentación clínica. Lo que es importante tener en cuenta para que casos como este no vuelvan a ocurrir, si se continúa trabajando desde la perspectiva de la medicina preventiva.
CONFLICTO DE INTERESES
Los autores no declaran conflicto de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Robert-Gangneux F, Dardé ML. Epidemiology of and diagnostic strategies for toxoplasmosis. Clin Microbiol Rev. 2012;25(2):264-96.
2. Kieffer F, Wallon M. Congenital toxoplasmosis. Handb Clin Neurol. 2013;112:1099-101.
3. Fonseca A, Silva R, Fux B, Madureira AP, Sousa F, Margonari C. Epidemiologic aspects of toxoplasmosis and evaluation of its seroprevalence in pregnant women. Rev Soc Bras Med Trop. 2012;45(3):357-64.
4. Boyer K, Hill D, Mui E, Wroblewski K, Karrison T, Dubey JP, et al. Toxoplasmosis study group unrecognized in gestion of Toxoplasma gondii oocysts leads to congenital toxoplasmosis and causes epidemic North America Clin Infect Dis. 2011;53:1081-9.
5. Ocampo L, Duarte I. Modelo para la dinámica de transmisión de la toxoplasmosis congénita. Rev Salud Pública (Bogotá). 2010;12(2):317-26.
6. Capobiango JD, Breganó RM, Navarro IT, Rezende C, Casella AM, Mori FM, et al. Congenital toxoplasmosis in a reference center of Paraná, Southern Brazil. Braz J Infect Dis. 2014;18(4):364-71.
7. Kaye A. Toxoplasmosis: diagnosis, treatment, and prevention in congenitally exposed infants. J Pediatr Health Care. 2011;25(6):355-64.
8. González RI. Toxoplasmosis ocular. Presentación de dos casos. Rev Méd Electrón. [Seriada en línea] 2010 [citado Marzo 2015];32(4). Disponible en http://www.revmatanzas.sld.cu/revista%20medica/ano%202010/vol4%202010/tema10.htm
9. Andrade G, Vasconcelos D, Carellos E, Romanelli R, Vitor R, Carneiro A, et al. Congenital toxoplasmosis from a chronically infected woman with reactivation of retinochoroiditis during pregnancy an underestimated event? J Pediatr (Rio J). 2010;86(1):85-8.
10. Oz HS. Fetal and maternal toxoplasmosis. In Recent Advances in Toxoplasmosis Research. 1st Edn, Chap. 1, ed. CM Lee (Lexington, KY: Nova Science Publication. 2014 p. 1-33.
11. Di Carlo P, Romano A, Cillino S, Schimmenti MG, Mancuso G, et al. Investigation and management of Toxoplasma gondii infection in pregnancy and infancy: a prospective study. Acta Pharmacol Sin. 2011;32:1063-70.
12. Avelino M, Amaral W, Rodrigues I, Rassi A, Gomes M, Costa T, et al. Congenital toxoplasmosis and prenatal carestate programs. BMC Infect Dis. 2014;14(33):1471-2334.
13. Bichara CN, Canto G, Tostes C, Freitas J, Carmo E, Póvoa M, et al. Incidence of congenital toxoplasmosis in the city of Belém, state of Pará, northern Brazil, determined by a neonatal screening program: preliminary results. Rev Soc Bras Med Trop. 2012;45(1):122-4.
14. Contiero-Toninato AP, Cavalli H, Marchioro A, Ferreira EC, Caniatti M,Breganó R, et al. Toxoplasmosis: an examination of knowledge among health professionals and pregnant women in a municipality of the State of Paraná. Rev Soc Bras Med Trop. 2014;47(2):198-203.
15. Sosa RY, Sosa J, Jordán M, González G. Toxoplasmosis Congénita. Aspectos a tener en cuenta. Revista Médica Electrónica. 2006;28(3):9-16.
16. Reis MR. Diagnóstico de la toxoplasmosis congénita. Rev Cubana Invest Biomed. 2001;20(2):118-21.
17. Moncada PA, Montoya JG. Toxoplasmosis in the fetus and newborn: an update on prevalence, diagnosis and treatment. Expert Rev Anti Infect Ther. 2012;10(7):815-28.
18. Holec-Gasior L. Toxoplasma gondii recombinant antigens as tools for serodiagnosis of human toxoplasmosis: current status of studies. Clin Vaccine Immunol. 2013;20(9):1343-51.
19. Teixeira LE, Kanunfre KA, Shimokawa P, Targa L, Rodrigues J, Domingues W, et al. The performance of four molecular methods for the laboratory diagnosis of congenital toxoplasmosis in amniotic fluid samples. Rev Soc Bras Med Trop. 2013;46(5):584-8.
20. Lago E, Oliveira AP, Bender A. Presence and duration of anti-Toxoplasma gondii immunoglobulin M in infants with congenital toxoplasmosis. J Pediatr (Rio J). 2014;90(4):363-9.
21. Olariu TR, Remington JS, Montoya JG. Polymerase chain reaction in cerebrospinal fluid for the diagnosis of congenital toxoplasmosis. Pediatr Infect Dis J. 2014;33:566-70.
22. Paquet C, Yudin MH. Toxoplasmosis in pregnancy: prevention, screening, and treatment. J Obstet Gynaecol Can. 2013;35(1):78-81.
23. Rajapakse S, Chrishan M, Samaranayake N, Rodrigo C, Deepika S. Antibiotics for human toxoplasmosis: a systematic review of randomized trials. Pathog Glob Health. 2013;107(4):162-9.
24. Robert-Gangneux F. It is not only the cat that did it: how to prevent and treat congenital toxoplasmosis. J Infect. 2014;68(S1):S125-33.
25. Soares JA, Carvalho SF, Caldeira A. Profile of pregnant women and children treated at a reference center for congenital toxoplasmosis in the northern state of Minas Gerais, Brazil. Rev Soc Bras Med Trop. 2012;45(1):55-9.
Recibido: 20 de julio de 2015.
Aprobado: 17 de septiembre de 2015.
Rafael Amador Morán. Hospital Docente Ginecobstétrico de Guanabacoa. La Habana, Cuba.
Correo electrónico: rafamador@infomed.sld.cu