Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Obstetricia y Ginecología
versión impresa ISSN 0138-600Xversión On-line ISSN 1561-3062
Rev Cubana Obstet Ginecol vol.43 no.4 Ciudad de la Habana oct.-dic. 2017
GINECOLOGÍA Y RIESGO REPRODUCTIVO
Evolución de las lesiones escamosas intraepiteliales de bajo grado del cérvix (2012-2013)
Evolution of Cervix Low-Grade Squamous Intraepithelial Lesions (2012-2013)
Leysi Rodríguez Martínez,I Miguel R. Sarduy Nápoles,II Idania Baladrón Castrillo,III Ana Margarita Solares Asteasuainzarra,I Ysis Margarita Martínez ChangII
I Hospital Ginecobstétrico Ramón Gonzalez Coro. La Habana. Cuba
II Centro de Investigaciones Médico Quirúrgicas. La Habana. Cuba
III Centro de Ingeniería Genética y Biotecnología. La Habana. Cuba
RESUMEN
Introducción: las lesiones intraepiteliales cervicales son precursoras del cáncer de cuello uterino, enfermedad que causó 465 muertes en Cuba en el año 2015.
Objetivo: describir la evolución de las lesiones intraepiteliales de bajo grado del cérvix durante un bienio según lo dispuesto en el Programa Nacional de Diagnóstico Precoz del Cáncer Cervicouterino.
Métodos: se realizó un estudio descriptivo, longitudinal y prospectivo a 79 pacientes diagnosticadas citológicamente con una lesión escamosa intraepitelial de bajo grado en el período comprendido entre el 1ro de septiembre de 2012 y el 31 de agosto de 2013 en el Hospital Materno "Ramón González Coro". Seguimiento evolutivo cada seis meses durante dos años.
Resultados: 54,4 % tenía entre 25 y 39 años de edad. Del total, 65,8 % negativizó la citología entre los 6 y 18 meses. En los dos años de evolución, 25,3 % del total progresó a una lesión de alto grado. Existió buena correlación citocolposcópica en 80% de las pacientes. El cálculo de la mediana de la zona transformación atípica en las lesiones de alto grado fue de 25 %, muy superior a las de bajo grado. Hubo confirmación histológica en todos los casos cuya lesión progresó.
Conclusiones: las pacientes que negativizaron la citología lo hizo durante los 18 meses de seguimiento. Existió buena relación citohistológica, no así colpohistológica. La evolución no guardó relación con las variables sociodemográficas excepto con el uso de DIU. Lesiones que ocupan más del 20 % de la zona de transformación se relacionó con progresión hacia una lesión escamosa intraepitelial de alto grado.
Palabras clave: VPH; lesión escamosa intraepitelial de bajo grado; morfometría digital.
ABSTRACT
Introduction: Cervical intraepithelial lesions are signs of cervical cancer, a disease that caused 465 deaths in Cuba in 2015.
Objective: To describe the evolution of low-grade intraepithelial lesions of the cervix during a biennium according to the provisions of the National Program of Early Diagnosis of Cervical Cancer.
Methods: A descriptive, longitudinal and prospective study was carried out on 79 patients diagnosed by cytology with a low-grade squamous intraepithelial lesion from September 1, 2012 to August 31, 2013 at "Ramón González Coro" Gyneco-Obstetric Hospital. These subjects received an evolutionary follow-up every six months for two years.
Results: 54.4 % were between 25 and 39 years of age; 65.8 % had negative cytology between 6 and 18 months. In the two years of evolution, 25.3 % of the total progressed to a high-grade lesion. There was good cytocolposcopic correlation in 80 % of the patients. The calculation of the median of the atypical transformation zone in the high-grade lesions was 25 %, much higher than the low-grade ones. There was histological confirmation in all cases whose lesion progressed.
Conclusions: Negative cytology in our patients was assessed during the 18 months of follow-up period. There was good cytohistological relationship, but not so for colpohistological relationship. The evolution was not related to the sociodemographic variables except with the use of IUD. Lesions that occupy more than 20 % of the transformation zone were associated with progression towards a high-grade squamous intraepithelial lesion.
Keywords: HPV; low-grade squamous intraepithelial lesions; digital morphometry.
INTRODUCCIÓN
El cáncer cervicouterino (CCU) es la segunda causa de muerte en la mujer a nivel mundial y la primera por enfermedades malignas en las mujeres de países en desarrollo. Cada año se producen en el mundo más de 500 000 nuevos casos y de ellos alrededor de unos 272 000 que constituyen 80 %, se diagnostican en países poco desarrollados. Más de 300 000 mujeres mueren anualmente y de ellas más de 70 % en plena capacidad reproductiva. En Europa el CCU es la tercera causa de muerte en la mujer y en Latinoamérica es la causa más frecuente con más 30 000 defunciones por año.1-4
En Cuba, durante el año 2015 fallecieron por esta causa 465 mujeres, para una tasa de 8,8 por cada 100 000; la mayoría de ellas entre los 40 y 79 años de edad.5
La neoplasia maligna del cérvix es una de las pocas localizaciones de cáncer evitables, si se detecta antes de que progrese hacia la infiltración. La manera más eficiente de detección precoz es mediante un programa de pesquisa que facilite a la mujer, realizar una prueba citológica con calidad y regularidad y si esta resulta anormal, ofrecer las facilidades para acceder a una atención especializada, tratamiento efectivo y seguimiento evolutivo.6
Desde 1968, el Ministerio de Salud Pública de Cuba, con la colaboración de las organizaciones de masas, han venido desarrollando un Programa para el Diagnóstico Precoz del Cáncer Cervicouterino. En las casi cinco décadas transcurridas desde su implementación, millones de mujeres han realizado la citología cérvico vaginal y miles de ellas han sido beneficiadas con el diagnóstico precoz o temprano de esta enfermedad.7
Según la clasificación de Bethesda que se emplea en la actualidad, la NIC I se considera como lesión Intraepitelial de bajo grado (LEI-BG); mientras que las NIC II y NIC III se agrupan bajo la denominación de: lesiones intraepiteliales de alto grado (LEI-AG).8
Numerosos autores nacionales y foráneos reportan que en la mayoría de los casos diagnosticados una lesión intraepitelial cervical de bajo grado LEI-BG, estas no progresan o se normalizan espontáneamente sin tratamiento.7-9
La incidencia de la morbimortalidad por cáncer de cuello uterino en Cuba constituye un importante problema de salud. Se asevera que las lesiones intraepiteliales son consideradas el preámbulo del cáncer de esta localización. Se decidió realizar esta investigación con el objetivo de describir la evolución de las LEI-BG en un grupo de mujeres durante un bienio, que según el Programa de Diagnóstico Precoz del Cáncer Cervicouterino es el período de tiempo establecido para evaluar su progresión a lesiones más avanzadas o su persistencia que requieran de una conducta activa o su regresión espontanea para mantener una conducta expectante y su seguimiento posterior a largo plazo.5,7,10
MÉTODOS
Se realiza un estudio descriptivo, longitudinal y prospectivo donde fueron evaluadas 79 pacientes con sospecha citológica de lesión de bajo grado en las que se procedió según el programa nacional de control y prevención del CCU tanto para la confirmación diagnóstica como en el tratamiento y seguimiento de las mismas.
Se incluyeron las pacientes que asistieron al servicio de patología cervical y colposcopia del Hospital Ramón González Coro, La Habana, en el período comprendido entre el 1ro de septiembre de 2012 y el 31 de agosto de 2013 cuyo resultado de la citología orgánica del cérvix fuera sugestiva de lesión de bajo grado.
Criterios de inclusión
Paciente atendida en el servicio de afecciones del Tracto Genital inferior y Colposcopía (TGI) del Hospital Ramón Glez Coro, que arribara al servicio con citología del programa con sospecha de lesión de bajo grado.
Confirmación colposcópica de Lesión de bajo grado (cambios menores según clasificación de Rio) o confirmación histológica si por la presencia de cambios mayores fuere necesario realizar biopsia para descartar Lesión de alto grado.
No haber sido tratada en los últimos seis meses con tratamientos destructivos locales, cirugía o inmunomoduladores.
Consentimiento escrito de la paciente para participar en la investigación y hacer uso de sus datos primarios en presentaciones y/o publicaciones.
Criterios de exclusión
Carencia de datos confiables o precisos en la historia clínica relacionados con su seguimiento tales como resultados de citología, colposcopia o histología, ya fueran por ilegibilidad o no realización en los tiempos definidos por el programa de seguimiento durante dos años posterior al tratamiento.
Colposcopia no satisfactoria
Después del análisis estadístico, se construyeron las tablas de clasificación cruzadas para las variables cualitativas, mientras que para las cualitativas se realizó la estimación de las medidas de tendencia central y dispersión tales como: media, mediana, desviación estándar, entre otras. Adicionalmente se realizó la prueba de chi cuadrado o prueba exacta de Fisher para algunas de las variables, así como un análisis de regresión logística para la confirmación de las asociaciones o dependencias en la ocurrencia de recidivas.
Los datos primarios del seguimiento fueron recogidos hasta dos años después del diagnóstico los cuales fueron vertidos en el cuaderno de recogida de datos y la revisión de las historias clínicas de las pacientes atendidas en el servicio entre 2012 y 2015 cumpliendo los criterios de selección y llevados posteriormente al cuaderno de datos en formato electrónico (CRDe) en Visual FoxPro 8 con la base de datos y tablas en formato "dbf". Este cuaderno facilitó la organización y entrada de los datos a su formato en papel, así como la validación de toda la entrada de variables de forma automática. El chequeo de errores por concepto de entrada se realizó por el método de Doble Entrada en dos bases similares y después de terminadas se compararon las tablas de ambas bases con el sistema SComp 3.0. Las tablas fueron comparadas y el reporte de errores en los campos con discrepancias se les envió atrás a los operadores para su rectificación a partir de los datos originales, estos reportes fueron tantos hasta eliminar todas las discrepancias entre las tablas.
Se tuvieron en consideración los principios éticos para las investigaciones en seres humanos y se solicitó el consentimiento informado.
RESULTADOS
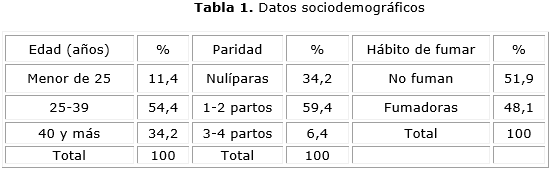
Una de cada diez mujeres con LEI BG tenía menos de 25 años (11,4 %). Más de la mitad de las mujeres de este estudio, estaban comprendidas entre 25 y 39 años de edad; mientras que 34,2 % eran mayores de 40 años. De las mujeres estudiadas, 59,0 % tuvo 1 o 2 partos y 6,4 % tuvo 3 o 4 partos, lo que constituyó el mayor porcentaje (65,8 %). Las nulíparas solo alcanzaron 34,2 %. Con respecto al hábito de fumar, no hubo grandes diferencias entre las fumadoras (48,0 %) y no fumadoras (51,9 %) (tabla 1)
En esta investigación casi la mitad de las pacientes refirió no utilizar ningún método anticonceptivo (46,8 %), mientras que 29,1 % usaba un dispositivo intrauterino y el 19,1 % refirió el uso del condón y 3,8 % la anticoncepción hormonal (Fig.).
Según los resultados obtenidos en la citología durante las evaluaciones establecidas por el Programa Nacional de diagnóstico precoz del cáncer cervicouterino en Cuba, para las pacientes con una LEI BG que se muestran en la tabla 2, en la primera evaluación realizada a los 6 meses, 57 % negativizó la citología, mientras que 26,6 % se mantuvo con resultado citológico de LEI-BG y en 13,9 % la citología progresó a una lesión de alto grado.
Durante el seguimiento establecido por dos años, no hubo gran diferencia en el comportamiento en cuanto la negativización de la citología entre 12, 18 y 24 meses, superando el más de un 55% en todos los controles. Desde el primer control de seguimiento a los 6 meses se constata la sospecha de LEI-AG en casi el 14 % de las pacientes, llegando al 25 % a los dos años de seguimiento.
Al inicio del diagnóstico de las LEI-BG, en 37 la colposcopia fue normal y en anormal. A los 6 meses de evolución en las tres cuartas partes de las pacientes la colposcopia fue normal y a los 12, 18 y 24 meses no hubo diferencias en cuanto a progresión según esta variable, lo que puede observarse en la tabla 3. De las 42 colposcopias iniciales anormales, 14 pacientes tenían cambios mayores (sospecha de LAG, por lo que fueron estudiadas además por anatomía patológica) y en dos pacientes se realizó estudio anatomopatológico por pólipos.
En la investigación se pudo comprobar que en casi el 80 % de las pacientes con citologías con LEI-BG, hubo correlación citocolposcópica por lo que no fue necesario realizar biopsia por ponche. El 50 %, de las biopsias realizadas confirmaron el diagnóstico de LEI-BG y casi la mitad de LEI-AG.
De las 16 pacientes estudiadas al inicio 14 (casi el 20 %) tenían cambios colposcópicos mayores por lo que se realizó biopsia ante la sospecha de lesión de alto grado, no correlación citocolposcópica. De estos 14 pacientes se confirmó LEI-AG en 7, casi en el 50 % como se aprecia en la tabla 4. Es decir ante la no correlación citocolposcópica, el resultado histológico puede apoyar con igual probabilidad a la citología como a la colposcopia.
Desde esta observación podemos sugerir que en nuestra serie no resulta la colposcopia como variable individual una herramienta superior a la citología-. Tampoco se logra evidenciar una correlación colpo-histológica significativa en los análisis estadísticos, sin embargo se detecta una correlación significativa entre la citología y la histología tanto en las evaluaciones de los 18 como a los 24 meses.
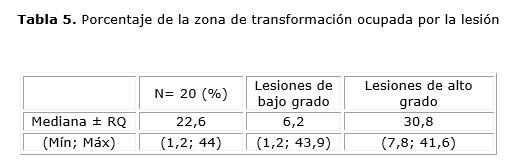
La mediana de la zona de lesión colposcópica estimada es muy superior en las lesiones de alto grado, que ocupan más de los 25 % de la zona de transformación a las lesiones de bajo grado, confirmadas por evaluación histológica lo que puede apreciarse en la tabla 5.
DISCUSIÓN
Más de la mitad de las mujeres de este estudio, estaban comprendidas entre los 25 y 39 años de edad. Resultados muy similares presentaron Lau y otros1 en la provincia cubana de Granma, donde 52 % de las pacientes con LEI-BG correspondían a este grupo etario; sin embargo, en la Isla de la Juventud, 33 % fueron el grupo de 40 a 49 años mientras que 25,7 % excede los 50 años de edad, 21,6 % presenta entre 30-39 años y 15,5 % entre 20-29 años de edad. Solo 4 % tenía menos de 20 años al momento del diagnóstico.11
La multiparidad es considerada un cofactor cuando está presente una infección por el virus del papiloma humano que se asocia a la posibilidad de desarrollar lesiones premalignas y malignas de cuello de útero, argumentado por el proceso de reepitelización que se produce ante los desgarros producidos por los partos, durante el cual pueden producirse atipias celulares y la comprobada depresión de los mecanismos inmunológicos y de los niveles de folatos en la sangre que se producen durante las gestaciones, que se han relacionado con el aumento del riesgo de aparición de lesiones precursoras del cáncer cervicouterino mientras más embarazos tenga la mujer.12-14
Salvent3y Cordero15 encontraron resultados similares a este estudio, donde las mujeres con LEI-BG y más de un hijo constituyeron 61,8 % y 64,2 %, respectivamente. Diferentes resultados, obtuvieron otros autores nacionales, en una investigación realizada en dos áreas del municipio Santa Cruz del Norte, que más de la mitad de las mujeres tuvo un solo parto.16
Se acepta que en las mujeres fumadoras, el riesgo de padecer la enfermedad aumenta 2 y hasta tres veces al compararlo con las que no fuman y que adicionalmente existe una fuerte relación entre la cantidad de cigarrillos diarios y la respuesta a la infección por el VPH.17
En un estudio realizado en el Instituto Nacional de Oncología y Radiobiología de La Habana en mujeres menores de 30 años diagnosticado con cáncer cervicouterino en diferentes estadios clínicos solo 17,8 % se reportó como fumadoras activas con anterioridad al diagnóstico.18
Sin embargo, en otra investigación conjunta realizada en dos clínicas de displasias en México, las fumadoras fueron 45 % de las pacientes diagnosticadas con una lesión intraepitelial de bajo grado.19
Existen varios mecanismos por los cuales los estrógenos y progestágenos pueden catalogarse como factores que favorecen los efectos celulares de la infección por el VPH. Uno de ellos plantea que al unirse las hormonas sexuales a los receptores en el cuello uterino se produce un cambio en la capacidad para articular las secuencias específicas de ADN y el otro mecanismo es su acción sobre determinados genes asociados a la regulación del ciclo celular y al programa de apoptosis celular.20 Muñoz y otros21 realizaron un metanálisis de diez estudios de casos y controles, de pacientes con cáncer de cuello uterino o LEI, en el que apuntan que el uso a largo plazo de anticonceptivos orales podría aumentar hasta cuatro veces el riesgo de cáncer cervicouterino en mujeres infectadas con VPH.
Malagón y otros22 en un estudio realizado en pacientes con citología alterada, 72,2 % no usaba condón, por otra parte, Salvent y otros3 en la provincia de Guantánamo en 254 pacientes con lesiones premalignas y malignas del cuello uterino encontraron que solo 3,9 % utilizaba este método que incluyó, cifra muy inferior a la obtenida en esta investigación y 41,3 % no utilizaba ningún método anticonceptivo, algo por debajo de encontrado en este estudio.
En nuestra serie el uso de los anticonceptivos hormonales no tuvo ninguna relación con la evolución de las pacientes; sin embargo, 40 % de las que refirieron el uso del DIU tuvieron evolución no favorable con progresión en la evaluación de seguimiento durante 24 meses.
En un estudio realizado en Villa Clara durante un año en 210 pacientes con LEI-BG, a los 6 meses 83 % de las citologías resultó negativas.23 Sarduy Nápoles, realizó una investigación en 55 mujeres con el diagnóstico de LEI-BG en el Servicio de Ginecología del Centro de Investigaciones Médico Quirúrgicas (CIMEQ).En el seguimiento citológico de las mismas, la citología a los 6 meses, en más de la mitad de las pacientes persistía la lesión (52,7 %) mientras que en 47,3 % fue negativa. Al año de observación, 69,1 % de las citologías de esas mujeres había regresado a la normalidad y el 21,8 % se mantenía con una LEI-BG mientras que 7,3 % había progresado a una LEI-AG y a los dos años de evolución, las citologías fueron negativas en 72,7 %, 10,9 % con con LEI-BG y 9,1 % tuvo progresión de la enfermedad en el periodo estudiad.24 Un estudio realizado en Guanacaste, en la consulta de colposcopia, las LEI-BG ocupó 333 casos de la muestra y en el seguimiento citológico, 78 % de los casos normalizó la citología en un año y 89 % en dos años, solo 3 pacientes de este estudio fueron diagnosticados como una LEI-AG.25
Estudios nacionales como los de Casanova Fonticiella y cols encontraron que en su muestra de pacientes con LEI-BG, el mayor número de los hallazgos colposcópicos fueron normales (55,7 %) y alrededor de un tercio hubo imágenes anormales.26 Otro estudio nacional, al repetir la colposcopia a los 6 meses, 47,3 % fue normal ( el seguimiento cito colposcópico se comportó de la misma forma) Al año de observación, el 21,8 % se mantenía con una NIC I y 7,3 % había progresado a una lesión de alto grado A los dos años de evolución las cito colposcopia fueron negativas en el 72,7 %, solo un 3,6 % más de las pacientes se incrementó a la negativización citológica encontrada al año de observación, mientras que persistió 10,9 % con LEI-BG. 23 Estudios internacionales realizados en México, su autor encontró resultados diferentes, en 100 pacientes con LEI-BG, 92 % de las colposcopia fueron anormales y después de un periodo de observación de 2 años regresaron a la normalidad solo el 47 % de la muestra estudiada.27
Sarduy Nápoles, en una investigación realizada en 55 mujeres con el diagnóstico de LEI-BG, que se mantuvieron sin tratamiento durante dos años reveló, que en poco más de siete de cada 10 mujeres estudiadas se produjo la regresión espontánea de las lesiones y que de las mujeres que mantuvieron una LEI-BG, si se hubieran tratado al cabo de un año de evolución, podría haberse evitado que un total de 10 mujeres mantuvieran la lesión, empeoraran o se perdieran sin seguimiento.24 El estándar de oro para Alaniz y cols resultó la histopatología realizada a 100 de las pacientes con LEI-BG referida por citología y el 98 % tuvo igual diagnóstico.27
En un estudio realizado en el Hospital Ginecobstétrico de Guanabacoa durante un decenio, en pacientes con LEI, el 85 % tuvo correlación citológica en relación al diagnóstico histológico.28 Otro estudio nacional, de 205 mujeres con el diagnóstico citológico de neoplasia intraepitelial cervical. De ellas, 55 se correspondían con el diagnóstico de LEI-BG y en 44 pacientes a las que se realizó la biopsia hubo concordancia en 40 pacientes que representaron 90,9 % 17 Sin embargo, otro estudio realizado en la provincia de Pinar del Rio, con resultados citológicos de LEI-BG, la correlación de variedad fue 40,3, considerada baja ya que estuvo representada en menos del 50 % de la muestra.29
En un estudio realizado en Chile, por Alfonso L, y colaboradores 30, hubo coincidencia citohistológica en 67,1 % cuando el informe citológico dio como resultado una lesión intraepitelial de bajo grado.
Según lo reportado por otros autores, aseveran una correlación directamente proporcional entre el área de lesión y el grado histológico de las mismas.31 En el seguimiento de las pacientes con lesiones de bajo grado y que pudieron ser evaluadas mediante morfometría digital constatamos que solo el 33 % de ellas tuvo progresión a lesión de alto grado. En las pacientes que progresaron la mediana de la lesión era de un 28 % de la zona de transformación, las que tuvieron regresión espontanea presentaban un estimado de lesión inicial cuya mediana era de 12,4 %. Esta observación indica la posibilidad de utilizar la variable "tamaño de la lesión" como factor pronóstico de su evolución, puesto que las que progresaron tenían un tamaño que duplicaba al de las lesiones que presentaron evolución favorable. Las lesiones de alto grado fueron tratadas según lo recomendado por el programa, realizándoles cono por asa por lo que la evolución colposcopia morfométrica, recordemos que la mediana del tamaño de estas lesiones era del 30 % de la Zona de transformación, similar al de las lesiones de bajo grado que experimentaron progresión. Estas observaciones nos alientan a la continuidad de estudios que corroboren nuestras hipótesis en la confirmación del tamaño lesional como predictor de respuesta. Haciendo el análisis inverso pudimos apreciar que la mediana del tamaño de las lesiones que progresan era de 20,12, con independencia de su evaluación histológica inicial, esto nos hace plantear la hipótesis de que probablemente las lesiones que ocupen el 20 % de la zona de transformación tengan mayor probabilidad de progresión. La confirmación de la misma dependerá de estudios futuros con mayor número de pacientes.
La totalidad de las pacientes que negativizó la citología lo hizo durante los primeros 18 meses de seguimiento; mientras que la mayoría en la que progresaron a lesiones de alto grado lo hizo durante el primer año de seguimiento. Existió muy buena relación entre citología y resultados histológicos cuando fue necesario realizar biopsia, sin embargo, no resultó así al correlacionar los hallazgos colposcópicos con la histología. La evolución citológica de las pacientes no guardó relación con la mayoría de los parámetros sociodemográficos estudiados excepto el uso de DIU.
La lesión que ocupa más del 20 % de la zona de transformación calculada por la morfometría digital que permite la videocolposcopía, representaron un alerta por su progresión hacia las lesiones de alto grado
Recomendaciones
Realizar estudio con mayor número de pacientes con evaluaciones morfométricas para confirmar el valor predictivo de la variable tamaño de la lesión en virtud de identificar nuevas herramientas que incrementen la eficacia de los medios clínicos disponibles en el seguimiento de las lesiones de bajo grado
Conflictos de intereses
Los autores no declaran tener conflictos de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Lau D, Millán MM, Fajardo Y, Sánchez C. Lesiones pre invasivas del cuello uterino. Rev Cubana Obstet Ginecol. 2012;38(3):366-77.
2. Espín JC, Cardona A, Acosta Y, Valdés M, Olano M. Acerca del cáncer cervicouterino como un importante problema de salud pública. Rev Cubana de Medicina General Integral. 2012;28(4):735-63.
3. Salvent A, Rodríguez O, Leyva M, Gamboa M, Columbié M. Comportamiento del cáncer cervicouterino en el municipio San Antonio del Sur de Guantánamo. Rev Cubana Obstet Ginecol. 2012;38(2):190-8.
4. Besio C, Cárcamo M, Vera F, Salgado A, Gayán P. Análisis de sobrevida en pacientes con diagnóstico de cáncer cervicouterino IB2-IIB que recibieron tratamiento completo de radioterapia y/o radio quimioterapia en el Instituto Nacional del Cáncer durante el período 1997-2007. Rev. Obstet. Ginecol. 2011;6(1):27-30.
5. Anuario estadístico de salud. Ministerio de Salud Pública. Dirección Nacional de Registros médicos y estadísticas de salud. La Habana: MINSAP; 2015. p. 65-68
6. Sarduy M. Control de la calidad en los programas de pesquisa de cáncer cervicouterino. Revista Cubana Obstet Ginecol. 2012;38(3):389-99.
7. Colectivo de autores. Revisión del Programa Nacional de Diagnóstico Precoz del Cáncer Cervicouterino. Unidad independiente para el control del cáncer. La Habana: MINSAP; 2011.
8. Sellors W. La colposcopía y el tratamiento de la neoplasia intraepitelial cervical: manual para principiantes. Washington, D.C. OPS, © 2003. P. 13-19-
9. Escalona R, Navarro M, Yépez P, Blasco M, Obregón C. Características cito histológicas de lesiones premalignas y malignas del cuello Uterino. MEDISAN. 2014;18(8):1099-109.
10. Programa integral para el control del cáncer en Cuba. Consenso de Radiocirugía en el tracto genital inferior. Edit. Ciencias Médicas. La Habana; 2011. P. 19, 20.
11. Dávila HL, Álvarez F, Peña ML, García A, Matos S. Lesiones epiteliales asociadas al virus del papiloma humano. Rev Cubana Obstet Ginecol. 2014;40(4):388-98.
12. Dunán LK, Cala L, Infante NI, Hernández T. Factores de riesgo ginecobstétricos para el cáncer cervicouterino en la atención primaria de salud. MEDISAN. 2011;15(5):573.
13. León Cruz G, Bosques Diego O, Silveira Pablos M. Mecanismos moleculares de los cofactores asociados con el cáncer de cuello uterino. Rev Cubana Obstet Ginecol. 2004;(3):30-3.
14. Skegg DC. Oral contraceptives, parity and cervical cancer. Lancet. 2002;359:1080-1.
15. Cordero J, García M. Citologías alteradas y diferentes factores de riesgo para el cáncer cervicouterino. Revista de Ciencias Médicas. 2015;21(2):357-70.
16. Franco Argote O, Valladares Vallín J, Pérez Ramos G. Neoplasia intraepitelial cervical en un área de salud. Rev Cubana Obstet Ginecol. 2011;37(2):131-22.
17. Sarduy Nápoles M. Evaluación de tres métodos de tratamiento conservador de la Neoplasia Intraepitelial Cervical. [Tesis Doctorado]. La Habana: CIMEQ; 2006.
18. Martínez A, Díaz I, Carr A, Varona JA, Borrego JA, de la Torre A. Análisis de los principales factores de riesgo relacionados con el cáncer cérvico uterino en mujeres menores de 30 años. Rev Cubana Obstet Ginecol. 2010;36(1):52-65.
19. Alaniz Sánchez A, Ortuño López M, Alaniz García TL. Lesión escamosa intraepitelial y su correlación. Revista de la Facultad de Medicina de la UNAM. 2011;54(6):13-7.
20. Edward SP, Pondichery G, Satyaswaroop, Rodique M. Hormonal interaction in gynecologic malignancies. In: Hoskins WJ, Pérez, CA. Young RC. Principles and Practice of Ginecologic Oncology. 3a ed. Lippincott: Williams and Wilkins; 2000. p.199-224.
21. Muñoz N, Franceschi S, Bosetti C, Moreno V, Herrero H, Smith JS, et al. Role of parity and human papillomavirus in cervical cancer: The IARC multicentric case-control study. Lancet. 2002;359:1093-1101.
22. Díaz Brito Y, Báez Pupo MM, Pérez Rivero JL, García Placeres M. Presencia de algunos factores de riesgo de cáncer de cérvix en mujeres con citologías normales. Revista Cubana de Medicina General Integral. 2014;30(2):198-207.
23. Gutiérrez Machado M, Alemán Zepeda WE, Suárez González JA, Hurtado Ruiz M. Resultados de la atención a pacientes con lesión intraepitelial escamosa cervicouterina de bajo grado. REVCOG. 2011;16(4):118-23.
24. Sarduy Nápoles M, Martínez Chang YM, Vasallo Prieto R, de Armas Fernández MC, Alfonso Sabatier C, Herrera Páez B. Lesiones intraepiteliales cervicales de bajo grado. Regresión, persistencia y progresión a los dos años de evolución. Rev Cubana Obstet Ginecol [Internet]. 2009[citado 2016 Ago 04];35(3). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2009000300008&lng=es
25. Castrillo Cárdenas KG, Morales Arias JL. Lesiones Intraepiteliales de Bajo Grado. Revista Médica de Costa Rica y Centroamérica. 2010;LXVII(591):43-50.
26. Casanova Fonticiella FJ, Rodríguez Santos IC, Alemán Ramírez PE, Borges Echevarría P. Concordancia citocolpohistológica en pacientes con lesión intraepitelial escamosa cervicouterina de bajo grado. Rev Cubana Obstet Ginecol. 2010;36(3):34-46.
27. Alaniz Sánchez A, Ortuño López M, Alaniz García TL. Lesión escamosa intraepitelial y su correlación. Revista de la Facultad de Medicina de la UNAM. 2011;54(6):13-7.
28. Torriente SB, Valdés O, Villarreal A, Borrego R. Correlación colpohistológica en las pacientes portadoras de neoplasia intraepitelial cervical tratadas con radiocirugía. Rev Cubana Obstet Ginecol. 2011;37(1):23-41.
29. Cirión GR, Herrera MA, Sanabria JG. Correlación cito-histológica de las lesiones premalignas y malignas de cuello uterino Rev Ciencias Médicas Pinar del Río. 2010;14(1):92-103.
30. Alfonso L, Pedroza M, Micolta P, Ramírez A, Cáceres CR, López DV, et al. Prevalencia de lesiones de bajo y alto grado de cuello uterino en una ciudad colombiana. Rev Chil Obstet Ginecol. 2012;77(2):129-36.
31. Puig-Tintoré LM, Torné A, Ordi J, Galcerán J, Ferré J. Colposcopia digital en la neoplasia cervical intraepitelial. Correlación histológica y utilidad clínica. Prog Obstet Ginecol. 2001;44:490-6.
Recibido: 21 de agosto de 2017.
Aprobado: 22 de septiembre de 2017.
Ysis Margarita Martínez Chang. Centro de Investigaciones Médico Quirúrgicas. La Habana, Cuba.
Correo electrónico: isis.chang@infomed.sld.cu