Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina Militar
versión On-line ISSN 1561-3046
Rev Cub Med Mil v.34 n.1 Ciudad de la Habana ene.-mar. 2005
Hospital Militar Central "Dr. Luis Díaz Soto"
Valoración de la insulinorresistencia en pacientes con síndrome metabólico
My. Odalys Gonzàlez Sotolongo,1 Ángel Arpa Gámez,2 Cap. Damaris Herrera Arrebato,3 Dr. Vladimir Felinciano Álvarez4 y My. Ernesto González González4
Resumen
Se estudiaron 25 pacientes con el síndrome metabólico según los criterios de Tercer Panel de Tratamiento al Adulto para el Diagnóstico del Síndrome Metabólico. Se valoraron diferentes parámetros clínicos y humorales (tensión arterial, circunferencia a nivel de la cintura y la cadera, glicemia, colesterol, triglicéridos, HDLc, LDLc y ácido úrico), y se determinó insulinorresistencia según modelo homeostático (HOMA). Se demostró que existía insulinorresistencia en el 100 % de los casos. Se logró correlacionar significativamente la circunferencia abdominal y la hipertrigliceridemia con el grado de insulinorresistencia (r: 0,67 y 0,58 respectivamente), no así las cifras de glicemia, la tensión arterial y el HDL. La circunstancia abdominal, el índice de masa corporal y el número de criterios para definir el síndrome se incrementaban a medida que el grado de insulinorresistencia fue mayor.
Palabras clave: Insulinorresistencia, síndrome metabólico.
La aterosclerosis, sustrato anatomopatológico de la cardiopatía isquémica y la enfermedad cerebrovascular, es el resultado de múltiples elementos genéticos y adquiridos que constituyen los llamados factores de riesgo. Aunque desde mucho antes se ha hablado de la agrupación de algunos de estos factores,1-3 el trabajo de Reaven en 19884 constituye un hito al describir la insulinorresistencia como eje central de un síndrome en que se asociaban patogénicamente una constelación de características clínicas y humorales que llevaban a un elevado riesgo de aterosclerosis. Más tarde surgen criterios para definir el diagnóstico de este síndrome al que la OMS propone llamar síndrome metabólico.5, 6
La valoración de la insulinorresistencia constituye un instrumento inapreciable en la definición y manejo de los pacientes con este síndrome. La regla de oro para esta lo constituye el clamp "hiperinsulinémico-euglicémico"7 pero su laboriosidad y elevado costo lo hacen poco útil en la práctica clínica, esto ha llevado a idear otros métodos.8 En este trabajo se ha utilizado el índice de resistencia a la insulina derivado del modelo homeostático (HOMA) del cual existen validaciones publicadas en este medio.9, 10
En la presente investigación se correlaciona el grado de insulinorresistencia con diversas variables clínicas y humorales en un grupo de pacientes con el síndrome metabólico.
Métodos
Se trata de un estudio observacional, descriptivo de tipo prospectivo, de corte transversal por la aproximación al problema que se pretende. Para el que se utilizó como universo los casos del chequeo médico existente en el Instituto de Medicina Militar "Dr. Luis Díaz Soto". Se tomaron como muestra aquellas personas que cumplían los criterios establecidos por el Tercer Panel de Tratamiento al Adulto (ATPIII) para el diagnóstico del síndrome metabólico que se presenta a continuación:6
- Obesidad abdominal
- Circunferencia abdominal:
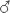 > 102 cm;
> 102 cm;  > 88 cm
> 88 cm
- Triglicéridos > 1,7 mmol/L
- Lipoproteínas de alta densidad (HDL):
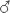 < 1 mmol/L; ?
< 1 mmol/L; ?  1,3 mmol/L
1,3 mmol/L
- Tensión arterial > 130/85
- Glicemia en ayunas > 6,0 mmol/L
La presencia de al menos 3 de estos criterios define el diagnóstico.
Criterios de inclusión
Todo paciente que cumpla los requisitos señalados para ser diagnosticado con el síndrome metabólico.
Todo paciente que dé su consentimiento para las obtenciones de las variables clínicas y de laboratorio especificadas en el trabajo.
Procedimiento
A todos los pacientes definidos con el síndrome metabólico se les confeccionó una historia clínica que contemplaba diversos indicadores demográficos (sexo y edad), antropométricos (circunferencia abdominal [CA]) , índice cintura/cadera e índice de masa corporal [IMC]), toma de tensión arterial y diversas variables de laboratorio (insulinemia, glicemia, colesterol, triglicéridos, HDLc, LDLc y ácido úrico), para los cuales se utilizó un autoanalizador automático Hitachi 705 y gammacontador para la determinación de insulina.
Se consideró insulinorresistencia según el índice derivado del modelo homeostático (HOMA).9, 10
Los datos así obtenidos se almacenaron y procesaron con el tabulador electrónico Microsoft Excel y se utilizó el paquete estadístico Systat para Windows en su versión 7,0. A las variables continuas se le hallaron la media y la desviación estándar (DE). La insulinorresistencia se dividió en cuartiles para su relación con otras variables y se aplicó coeficiente de correlación de Pearson entre variables.
Resultados
Los niveles de insulinemia basales mostraron valores medios por encima de las cifras de referencia de nuestro laboratorio, con 29,47 µUI/mL y una DE de 18,28. Al aplicar la fórmula del modelo homeostático de Matthews se obtuvo un valor medio de 7,75 (DE: 5,12), valor por encima de los señalado como límite de lo normal por González y Arranz.9, 10 Es de señalar que el 100 % de los casos presentaron cifras por encima de este límite, es decir, que se consideraban con algún grado de insulinorresistencia.
Al correlacionar los parámetros considerados como criterios diagnósticos de síndrome metabólico según el ATP III y la insulinorresistencia según HOMA, se ha aplicado el coeficiente de correlación (r) de Pearson a estas variables, las cuales aparecen representadas en la tabla 1.
TABLA 1. Correlación de la resistencia insulínica con los parámetros diagnósticos del síndrome metabólico
| Criterios diagnósticos | Resistencia insulínica (coeficiente de correlación) |
| Circunferencia abdominal | 0,67 |
| Triglicéridos | 0,58 |
| Glicemia | 0,28 |
| Tensión arterial media | 0,07 |
| HDL-c | -0,01 |
Al correlacionar la resistencia insulínica con la CA, por los valores de r (0,67), se obtuvo mayor correlación con esta variable que con el resto de los criterios.
El valor de r fue de 0,58 al relacionar la insulinorresistencia con la trigliceridemia, que aunque no muy elevado al superar el valor del duplo del error de r, hace significativa esta cifra.
La correlación resistencia insulínica/glicemia mostró valores de r de 0,28, los cuales no demuestran una asociación entre ambos.
No se pudo demostrar una correlación entre la insulinorresistencia y la tensión arterial media, lo cual se evidencia en un valor de r muy lejano a la unidad (0,07).
Finalmente, la correlación entre insulinoresistencia y los valores de HDL, aunque en el rango de correlación negativa esperado, mostraron valores muy bajos que no permiten aceptarlos como significativos.
En la figura se ha intentado mostrar cómo se comportan algunos parámetros antropométricos que se han manejado en este trabajo, y de interés en estos pacientes. Para ellos se dividieron los pacientes en 4 grupos, atendiendo a los cuartiles de los valores de insulinorresistencia.
El primer grupo corresponde a valores de resistencia insulínica menores de 4,15, el segundo grupo entre 4,16 y 6,25, el tercero entre 6,26 y 7,86 y el cuarto con cifras mayores de 7,87.
La CA y el IMC fueron los parámetros antropométricos que mostraron una secuencia progresiva a valores mayores a medida que se incrementaba la insulinorresistencia, excepto en el tercer cuartil, donde se observa un notable e inesperado descenso. En el caso de la CA, de un valor medio de 105,3 cm en el primer cuartil, ascendió a 106,8 en el segundo, bajó a 103,2 en el tercero, para elevarse hasta 110,4 en el cuarto cuartil. El IMC se inició en el primer cuartil con un valor medio de 30,3, seguido de 32,7, 29,9 y finalmente 34,5.
Se siguió el mismo criterio de agrupación por cuartiles para los valores de insulinorresistencia; en la tabla 2 se relacionaron con las cifras de colesterol y LDL.
TABLA 2. Distribución de variables lipídicas en diferentes cuartiles de resistencia insulínica
| Cuartil | Colesterol (mmol/L | LDL-c (mmol/L) |
| 1º | 6,12 | 4,16 |
| 2º | 5,19 | 3,26 |
| 3º | 7,61 | 4,52 |
| 4º | 5,99 | 4,01 |
No fue posible definir una tendencia clara en la medida que se transitaba por los diferentes cuartiles de insulinorresistencia.
En la tabla 3 se trata de evidenciar alguna tendencia entre la cuantía de la insulinorresistencia, agrupada también en cuartiles y el número de criterios de la ATP III con que se define el síndrome metabólico en cada paciente; se observó un incremento progresivo en el número de criterios con que se diagnostica el síndrome metabólico a medida que aumenta el grado de insulinorresistencia. De un predominio de casos con 3 criterios en el primer cuartil, se observa un mayor número con 4 criterios en el segundo y tercer cuartiles, y un único caso con los 5 criterios en el cuarto cuartil.
TABLA 3. Número de criterios diagnósticos por paciente según la cuantía de resistencia insulínica
| Cuartil | 3 criterios | 4 criterios | 5 criterios |
| 1º | 4 | 2 | - |
| 2º | 3 | 3 | - |
| 3º | 2 | 4 | - |
| 4º | 2 | 4 | 1 |
Discusión
La mayor correlación observada entre la CA y la insulinorresistencia (tabla 1) es un elemento de gran valor para apoyar la hipótesis de la acumulación de grasa central o perivisceral como una de las alteraciones primarias que desencadenan la secuencia de acontecimientos que promueven la insulinorresistencia.11 Se han señalado diversos mecanismos que relacionan este tejido adiposo con una menor respuesta a las acciones de la insulina y es ampliamente reconocido que el tejido adiposo no es un almacén de energía, sino que en él se producen infinidad de sustancias con acciones endocrinas, paracrinas o autocrinas, tales como el factor de necrosis tumoral alfa,12 citokinas proinflamatorias13 y diversos péptidos como la adiponectina14 y la resistina15 que se han señalado como responsables de la insulinorresistencia y otras alteraciones propias del síndrome metabólico.
En la tabla 1 se muestra una correlación significativa entre insulinorresistencia y trigliceridemia. Este hecho concuerda con la explicación patogénica que se ha dado al síndrome metabólico, donde se supone que las características biológicas del adipocito perivisceral, además de contribuir como se ha dicho a la resistencia insulínica, también tiene una actividad metabólica que lo lleva a un mayor comportamiento lipolítico, con incremento en el aporte de ácidos grasos al hígado y por consiguiente una mayor síntesis y secreción de lipoproteínas de muy baja densidad, unido a un menor catabolismo.16
La insulinorresistencia y la glicemia no mostraron grados de correlación significativa, según se observa en la tabla 1. Esto se basa en el hecho de que la elevación de la glicemia por encima de lo normal no solo depende de la insulinorresistencia, sino también de la capacidad de respuesta pancreática para suplirla con un incremento en la insulinosecreción, la cual puede incrementarse hasta en 10 veces.17 Se ha definido que en la diabetes mellitus tipo 2, además de la insulinorresistencia, existe un defecto en la insulinosecreción como condición necesaria para que se manifieste el trastorno metabólico.18 Reaven en un reporte reciente19 señala que la gran mayoría de los pacientes con insulinorresistencia y síndrome metabólico presentan cifras de glicemia por debajo de 6,0 mmol/L.
Se considera un resultado no esperado el comportamiento entre la resistencia insulínica y la tensión arterial media. De acuerdo con lo informado en la literatura, la tensión arterial está muy relacionada con la insulinorresistencia, incluso se ha planteado que el 50 % de los hipertensos tienen de base este trastorno,20 que a través de varios mecanismos patogénicos puede llevar a la hipertensión arterial, que incluyen una hiperactividad simpaticoadrenal, aumento de la resorción renal de sodio, inhibición de la vasodilatación mediada por el óxido nítrico e incremento de los receptores de angiotensina.21
Aunque en la tabla 1 se observa una correlación negativa como se espera que exista entre la insulinorresistencia y las cifras de HDL, esta no alcanza valores significativos. Esto fue sorprendente, ya que se reconoce el comportamiento inverso entre los triglicéridos y la HDL. La tríada dislipidémica clásica de estos trastornos metabólicos lo constituye la hipertrigliceridemia, HDL baja y LDL pequeñas y densas.22 No se tiene explicación para este resultado y quizás lo pequeño de la muestra haya influido.
Al comparar diversos parámetros antropométricos con el grado de resistencia insulínica, dividido en cuartiles como se observa en el figura, hay 2 aspectos que son interesantes discutir.
Primero, la cicunferencia abdominal se relacionó mejor con el grado de insulinorresistencia que con el IMC . Esto es un tema controvertido, que se refleja en la divergencia que existe entre el ATP III y la OMS en cuanto a incluir uno u otro parámetro dentro de los criterios diagnósticos del síndrome metabólico. Los que han encontrado una mejor utilidad en la CA se han apoyado en la importancia que tiene la acumulación selectiva de grasa abdominal, independiente de que se cumplan o no otros criterios de sobrepeso u obesidad.23
En segundo lugar, llama la atención cómo los parámetros antropométricos en el tercer cuartil no conservan el carácter progresivo que se observa en el resto. La muestra escasa puede haber también contribuido a esto.
Según se observa en la tabla 2, los valores de colesterol total no se corresponden con las variaciones en el índice de insulinorresistencia; de ahí lo engañoso de tomar esta medición aislada como un elemento discriminador de un trastorno lipídico19 asociado al síndrome metabólico. En cuanto a las LDL, el aspecto cuantitativo quizás no sea en estos pacientes tan importante como sus características cualitativas. Las LDL pequeñas y densas son reconocidas como partículas con una gran capacidad aterogénica.24
En la tabla 3 se evidencia que a medida que la resistencia insulínica es de mayor cuantía, se agrupan más alteraciones en un mismo paciente que llevan a definir el síndrome metabólico. Esta tabla viene a resumir todo lo hasta aquí observado en este trabajo y permite concluir la evidente relación entre el síndrome metabólico y la insulinorresistencia, que si bien, como apunta Reaven,19 no son sinónimos, esta última constituye el sustrato fisiopatológico que lleva a las alteraciones aquí estudiadas.
Es evidente por este trabajo que la valoración de la insulinorresistencia es un complementario imprescindible para la valoración del síndrome metabólico y el consiguiente peligro de aterosclerosis y sus consecuencias. Por tanto, se recomienda su utilización en todo paciente en que se sospeche este trastorno.
Summary
25 patients carriers of metabolic syndrome were studied according to the criteria of ATP III. Different clinical and humoral parameters (arterial blood pressure, waist and hip circumference, glycaemia, cholesterol,triglycerides, HDLc, LDLc and uric acid) were evaluated. Insulin resistance was determined by the HOMA method. It was proved that IR existed in 100 % of the cases. It was established a significant correlation between the abdominal circumference (AC) and hypertriglyceridemia with the IR degree (r: 0.67 and 0.58, respecitvely), but it was not possible to do so with the figures of glycaemia, arterial blood pressure and HDL. The study showed that the higher the IR degree, the greater the abdominal circumference, the body mass index and the number of criteria to define the syndrome.
Key words: Insulin resistance, metabolic syndrome.
Referencias Bibliográficas
1. Society of Actuaries. Build and blood pressure study. Chicago: Society of Actuaries; 1959.
2. Dawber TR. The Framingham Study. The epidemiology of atherosclrotic disease. Cambridge: Harvard University Press; 1980.
3. Kannel WB. Factores de riesgo de la enfermedad coronaria. Experiencia del seguimiento durante tres décadas del estudio Framingham. Hipert Arteroscl 1989;1:77-86.
4. Reaven GM. Role of insulin resistance in human disease. Diabetes 1988;37:1595-607.
5. World Health Organization-International Society of Hypertension-Guidelines for the Management of Hypertension. Guidelines Subcommittee. J Hypertens 1999;17:151-83.
6. Executive Report of the Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation And Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA 2001;285:2486-97.
7. De Fronzo RA, Tobin JD, Andres R. Glucose clamp technique: a method for quantifying insulin secretion and resistance. Am J Physiol 1979;237:E214-E33.
8. Bergman RN, Prager R, Volund A, Olesfki JM. Equivalence of the insulin sentivity index in man derived by the minimal model method and theeuglyemic glucose clamp. J Clin Invest 1987;79:790-800.
9. Gonzáles-Suarez RM, Arranz MC. Secreción de insulina y sensibilidad a la insulina durante la prueba de tolerancia a la glucosa oral, en sujetos con tolerancia normal. Rev Cubana Endocrinol 2000;11(1):23-30.
10. Gonzáles RM, Arranz MC, Perich P. Trastornos de la sensibilidad a la insulina y de la tolerancia a la glucosa en la diabetes inicial. Rev Cubana Endocrinol 2000;11(2):69-77.
11. The Women's Health Institute Study Group. Design of the Women's Health Initiative clinical trial and observational study. Control Clin Trials 1998;19:61-109.
12. Hsich SD, Yoshinaga H. Abdominal fat distribution and coronary heart disease risk factor in men waist/height a simple and useful predictor. Int J Obes Relat Metab Disord 1995;19:585-9.
13. Zimman B, Hanley AJ, Harris SB. Circulating tumor necrosis factor-alpha concentrations in a native Canadian population with high rates of type 2 diabetes mellitus. J Clin Endocrinol Metab 1999;84:272.
14. Marette A. Mediators of cytokine-induced insulin resistance in obesity and other inflamatory settings. Corr Opin Clin North Maetab Care 2002;5(4):377.
15. Diez JJ, Iglesias P. The role of the novel adipocyte-derived hormone adiponectin in human disease. Euro J Endocrinol 2003;148:293-300.
16. Shuldmer AR, Yang R, Cong DW. Resistin, obesity and insulin resistance -the emerging role of the adipocyte as an endocrine organ. N Engl J Med 2001;345(18):1345-6.
17. Lemieux I, Pascot A, Couillard C. Hypertriglyceridemic waist: a marker of the ahterogenic metabolic triad (hyperinsulinemia, hiperapolipoprotein B; small dense LDL) in men? Circulation 2000;102:179-84.
18. Lauro D, Kido Y, Castle Al. Impaired glucose tolerance in mice with a targeted impairment of insulin action in muscle and adipose tissue. Nat Genet 1998;20:294.
19. Haffner SM, Miettimen H, Gaskill SD. Decreased insulin secretion and increased insulin resistance are independently related to the 7-year risk of type 2 DM in Mexican-American. Diabetes 1995;44:1386.
20. Reaven G. Metabolic syndrome. Pathophysiology and implications for management of cardiovascular disease. Circulation 2002;106:286-8.
21. McLaughlin T, Reaven G. Insulin resistance and hypertension. Patients in double jeopardy for cardiovascular disease. Geriatrics 2000;55:28-32.
22. Albrink MJ, Krauss RH, Lindquen FT. Intercorrelations among high-density lipoproteins, obesity and triglycerides in a normal population. Lipids 1980;15:668-78.
23. Grundy SM, Small LDL. Atherogenic dyslipidemia and the metabolic syndrome. Circulation 1997;95:1-4.
24. Ferranini E, Natali A, Bell P. Insulin resistance and hypersecretion in obesity. J Clin Invest 1997;100:1166:73.
Recibido: 30 de septiembre de 2004. Aprobado: 2 de noviembre de 2004.
Mg. Odalys González Sotologo. Hospital Militar Central. "Dr. Luis Díaz Soto". Avenida Monumental, Habana del Este, CP 11 700, Ciudad de La Habana, Cuba.
1Especialista de I Grado en Endocrinología.
2Especialista de II Grado en Medicina Interna.
3Especialista de I Grado en Laboratorio Clínico.
4Especialista de I Grado en Medicina Interna.















