Meu SciELO
Serviços Personalizados
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Medicina Militar
versão On-line ISSN 1561-3046
Rev Cub Med Mil v.39 n.2 Ciudad de la Habana mar.-jun. 2010
TRABAJOS ORIGINALES
Coincidencia de la tomografía computadorizada monocorte con el examen anatomopatológico posquirúrgico en el diagnóstico de los tumores intracraneales primarios
Coincidence of the monoscan computed tomography with the postsurgical anatomopathological examination in the diagnosis of primary intracranial tumors
Dr. Sergio García SánchezI; Dra. Lesly Solís AlfonsoII
IEspecialista de I Grado en Imagenología. Hospital Militar Central "Dr. Carlos J. Finlay". La Habana, Cuba.
IIEspecialista de I Grado en Imagenología. Instructora. Hospital Militar Central "Dr. Carlos J. Finlay". La Habana, Cuba.
RESUMEN
OBJETIVO: determinar la coincidencia de los resultados de la tomografía computadorizada monocorte en el diagnóstico anatomopatológico posquirúrigico de los tumores intracraneales primarios.
MÉTODOS: se realizó un estudio descriptivo en 85 pacientes a quienes se les realizó diagnóstico tomográfico de tumor intracraneal primario y anatomopatológico posquirúrgico.
RESULTADOS: el diagnóstico tomográfico coincidió con el anatomopatológico en un 87 % de los casos. La tomografía computadorizada monocorte permitió en un elevado porcentaje el diagnóstico de los tumores intracraneales primarios.
CONCLUSIONES: existe una elevada coincidencia en los resultados de la tomografía computadorizada monocorte con el examen anatomopatológico posquirúrgico en el diagnóstico de los tumores intracraneales primarios.
Palabras clave: Tomografía computadorizada, tumor intracraneal primario, tumor cerebral, diagnóstico tomográfico.
ABSTRACT
OBJECTIVE: to determine the coincidence of the monoscan computed tomography with the postsurgical anatomopathological examination in the diagnosis of primary intracranial tumors.
METHODS: a descriptive study was conducted in 85 patients underwent tomography diagnosis of a primary intracranial tumor and also a postsurgical anatomopathological diagnosis.
RESULTS: the tomography diagnosis coincided with the anatomopathological one in a 87 % of cases. The monoscan computed tomography allowed in a high percentage to diagnose the primary intracranial tumors.
CONCLUSIONS: there is a high coincidence of the results of monoscan computed tomography with the postsurgical anatomopathological examination as regards the diagnosis of primary intracranial tumors.
Key words: Computed tomography, primary intracranial tumor, brain tumor, tomography diagnosis.
INTRODUCCIÓN
Las neoplasias del sistema nervioso central representan casi el 10 % de todos los tumores del organismo y son responsables del 2,6 % de todas las hospitalizaciones. La Sociedad Americana del Cáncer estima que se diagnosticarán, aproximadamente, 20 000 casos nuevos cada año en los EE. UU.1-3 La mortalidad por estas neoplasias representa el 2,4 % de las muertes por cáncer en EE.UU. y en niños es la segunda causa específica de muerte.3 En Cuba, la tasa de mortalidad por tumores cerebrales en el año 2006, representó un 4,6% para el sexo masculino y un 3,9% para el femenino.4
Para la valoración de los tumores cerebrales se utiliza la tomografía axial computadorizada (TAC), considerada un método preciso y eficiente para el diagnóstico y estadiamiento de estos tumores, además su disponibilidad y rapidez hacen que continúe siendo un procedimiento de primer orden en el estudio de esta entidad.1-3
La tecnología en la construcción y diseño de las unidades de tomografía ha ido evolucionando desde su creación en 1972 por Hounsfield.5 En la década de los 90 se produce un salto cualitativo en la concepción tecnológica de la misma, que remplaza al modelo clásico por la llamada tomografía helicoidal o volumétrica.1 En 1998 nace la época de los equipos espirales con multicorte, lográndose 2 cortes con una sola rotación. Así ha transitado el desarrollo de la TAC con equipos multicorte de 2, 4, 6, 10, 16, 40, 64 y 128 cortes. Este último sistema (128 cortes) ofrece una resolución más alta y permite estudios angiográficos con mayor eficiencia.6
En el Hospital Militar Central "Dr. Carlos J. Finlay", durante el período de realización de este estudio, se disponía de un equipo monocorte, que fue la base para realizar esta investigación con el propósito de determinar la coincidencia de los resultados de la TAC monocorte con el diagnóstico anatomopatológico postquirúrgico de los tumores intracraneales primarios.
MÉTODOS
Se realizó un estudio descriptivo desde enero de 2006 a diciembre de 2007, con una serie de 85 pacientes diagnosticados con tumor intracraneal primario por TAC monocorte, a quienes se les efectuó comprobación del diagnóstico mediante examen anatomopatológico posquirúrgico.
A los pacientes se les realizó examen tomográfico simple y con contraste yodado endovenoso (meglumina diatrizoada compuesta al 76 %), para lo cual se empleó un equipo de TAC helicoidal monocorte marca Siemens modelo Balance.
Los cortes se hicieron a una distancia de 3 mm en la base y de 5 mm en los supratentoriales; luego se realizaron reconstrucciones multiplanares a 3 mm o menos. Una vez que los pacientes eran intervenidos quirúrgicamente, se enviaron fragmentos de tejido o la pieza tumoral completa al Departamento de Anatomía Patológica donde fueron procesados y analizados para emitir un diagnóstico.
Se realizó la descripción del tipo de tumores encontrados, localización topográfica, distribución por edades (grupos de edades: de 20-29, 30-39, 40-49, 50 -59 y 60 años o más), densidad, homogeneidad, características del realce y captación del contraste por las lesiones. Además se describió la coincidencia entre el diagnóstico tomográfico y el anatomopatológico, así como la precisión diagnóstica sobre esta base. Para el resumen y análisis de estos datos se utilizaron frecuencias absolutas y porcentajes.
RESULTADOS
En los 85 pacientes estudiados fue encontrado un predominio de los tumores gliales (74,1 %); los de tipo astrocítico resultaron los más comunes (63,5 %) y dentro de estos sobresalieron los de alto grado (36,5 %); seguidos por los meningiomas (22,3 %). El grupo de edades más afectado fue el de 30-39 años (27,1 %). Los astrocitomas de bajo grado predominaron en el grupo de 20-29 años (43,5 %), los de alto grado en el de 60 o más (32,2 %), los oligodendrogliomas en el de 30-39 años (60,0 %), los ependimomas en el de 20-29 años (75,0 %), los meningiomas en el de 30-39 años (42,1 %) y los adenomas hipofisiarios en el de 40-49 años (66,6 %).
El sexo masculino fue el más afectado (60,0 %). En los hombres predominaron los astrocitomas de alto (64,5 %) y de bajo grado (56,5 %). La totalidad de los oligodendrogliomas y el 75 % de los ependimomas aparecieron en varones. En las mujeres fueron más frecuentes los adenomas hipofisiarios (66,6 %) y más numerosos los de localización supratentorial (74,1 %); los intraxiales fueron los más frecuentes, independientemente de su situación supra o infratentorial (69,4 %).
Los tumores de localización supratentorial más frecuentes fueron: oligodendrogliomas (100 %), ependimomas (75 %), astrocitoma de alto grado (74,2 %), meningiomas (73,7 %) y astocitomas de bajo grado (60,9 %). Los extraxiales encontrados incluyeron: meningiomas, ependimomas y adenomas hipofisiarios. De los ependimomas hallados, tres se ubicaron a nivel ventricular y solo uno hemisférico; de los 14 meningiomas supratentoriales, siete se localizaron en las convexidades, cuatro fueron parasagitales y tres del ala mayor del esfenoides.
Hubo mayor cantidad de lesiones hipodensas (34,1 %), con predominio en este grupo de los astrocitomas de bajo grado (87,0 %). Fueron encontrados 27 pacientes con lesiones de densidad mixta, entre las que se destacaron los astrocitomas de alto grado (74,2 %). Además, en 25 casos con tumores hiperdensos, predominaron los ependimomas (100 %) y los meningiomas (94,7 %). Solo hubo 4 pacientes con tumores isodensos, tres de ellos correspondieron con macroadenomas hipofisiarios. Predominaron los tumores homogéneos (55,3 %), dentro de estos los astrocitomas de bajo grado (91,3 %) y los meningiomas (84,2 %) fueron los más comunes. El 100 % de los ependimomas y adenomas hipofisiarios se observaron homogéneos. Los astrocitomas de alto grado se visualizaron en su totalidad como lesiones heterogéneas.
El edema y el efecto de masa también fueron más frecuentes en los astrocitomas de alto grado (100 %) y en los oligodendrogliomas (100 %), seguidos de los ependimomas (75 %). En un 37,6 % se visualizaron áreas de necrosis vs. degeneración quística, siendo más frecuentes en los astrocitomas de alto grado (83,9_%). Se hallaron calcificaciones en un 35,2 %, más frecuentes en los oligodendrogliomas (80 %), seguidos de los ependimomas (75,0 %) y de los meningiomas (57,9 %). El 74,1 % de los tumores se realzó, más frecuente en los astrocitomas de alto grado, meningiomas y adenomas hipofisiarios con un 100%. Realzaron un total de 63 casos, de ellos, según morfología, predominó el realce en anillo (47,6 %), correspondiendo en su totalidad con los astrocitomas de alto grado. El 100 % de los ependimomas y adenomas hipofisiarios realzaron de forma homogénea, seguidos de los meningiomas (84,2%). Todos los tumores hallados captaron el contraste precozmente y solo los meningiomas y adenomas hipofisiarios, en su totalidad, lo hicieron de forma prolongada.
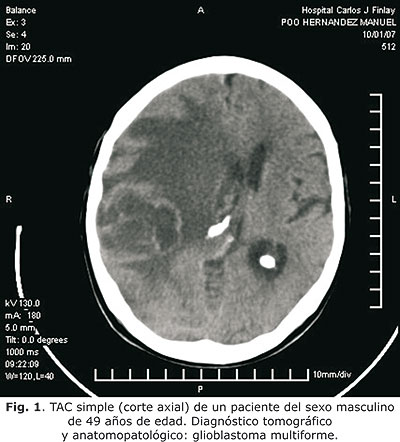
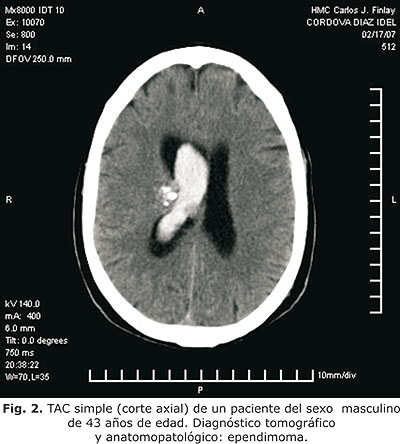
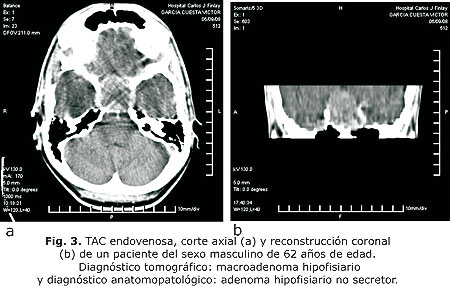
El nivel de coincidencia entre el diagnóstico tomográfico y el anatomopatológico fue positivo en un 87 % de los casos. La certeza diagnóstica para los astrocitomas de bajo grado fue 91,3 %, alto grado 100 %, oligodendrogliomas 60_%, ependimomas 75 %, meningiomas 94,7 % y adenomas hipofisiarios 100 % (fig. 1, 2 y 3).
La precisión diagnóstica más elevada fue para los astrocitomas de alto grado y los adenomas hipofisiarios (100 %), seguidos de los meningiomas (94,7 %) y los astrocitomas de bajo grado (91,3 %).
DISCUSIÓN
La literatura consultada, refiere que los tumores gliales representan del 40-50 % de la totalidad de los tumores intracraneales primarios, seguido de los meningiomas (16-17 %).1,3,7-10 Pedrosa,1 Gaensler3 y Chanberlain10 plantean que la máxima frecuencia de estos tumores corresponde a la 4ta década de la vida,1,3,10,11 lo cual coincide con los resultados de este estudio. Lo mismo ocurrió con las edades de máxima afectación de cada tumor.
En general, la literatura especializada plantea que los tumores cerebrales son más comunes en el sexo masculino, con excepción de los meningiomas, los adenomas hipofisiarios, los neurofibromas y los pineocitomas, sobresaliendo el primero con una relación de 2 a 4 mujeres por cada hombre afectado;1,3,7 sin embargo, los meningiomas descritos en el presente estudio no se comportaron de esta forma, pues prácticamente afectaron ambos sexos por igual. Se encontraron dos casos atípicos y uno maligno, lo que resultó más frecuente en varones.1
En cuanto a la frecuencia de estas neoplasias según localización, los resultados de este trabajo, son similares a los reportados en la literatura revisada,1,3,11-14 incluyendo los obtenidos por Çetin,15 Moreno Jiménez,16 Deangelis,9 Gelabert González17 y Chanberlain.10
En relación con las densidades tumorales encontradas, en su mayoría, están acorde con lo publicado por otros autores, teniendo en cuenta que cada tumor tiene sus peculiaridades.1,3,13,14 Kasner,12 Torres Nuez,11 Pedrosa1 y Gaensler 3 refieren que los astrocitomas de bajo grado se visualizan en su mayoría como lesiones hipodensas; los de alto grado con densidades mixtas, los ependimomas son más comúnmente hiperdensos al igual que los meningiomas y los adenomas hipofisiarios no secretores; esto último no coincide con los resultados de esta serie de casos, pues los 3 macroadenomas encontrados fueron isodensos. Lee y otros18 realizaron un estudio en 35 pacientes con diagnóstico anatomopatológico de oligodendroglioma, que en su mayoría se visualizaron hipodensos, pero en esta serie solo un caso tuvo estas características.
En lo que respecta al edema y efecto de masa, los resultados obtenidos concuerdan con lo hallado en la literatura revisada. Kasner,12 Torres Nuez,11 Pedrosa1 y Gaensler3 refieren que los astrocitomas de alto grado son los que con más frecuencia se acompañan de marcado edema perilesional y gran efecto de masa con el consiguiente desplazamiento de las estructuras de la línea media; el resto de los tumores estudiados, excepto los oligodendrogliomas, por lo general muestran poco o ninguno y cuando aparece sugiere una variedad atípica o maligna.19
La necrosis, calcificación y realce encontrados también se corresponden con los de los autores que han hecho referencia a este tema.1,3,11,13,14 Kasner12 Torres Nuez11 Tomura,19 Pedrosa1 y Gaensler3 aseguran que los astrocitomas de alto grado presentan con más frecuencia áreas de necrosis. Las calcificaciones son más comunes en los oligodendrogliomas (70 %), astrocitomas de bajo grado (10-25 %), meningiomas (10-20 %) y ependimomas. Los tumores que más se realzan son los astrocitomas de alto grado, meningiomas, ependimomas y los adenomas hipofisiarios no secretores.
Lee y otros18 encontraron que el realce en los oligodendrogliomas es frecuente. Según Kasner,12 Torres Nuez,11 Pedrosa1 y Gaensler,3 la mayoría de los astrocitomas de alto grado realzan en anillo. Además, estas neoplasias por lo general captan el contraste precozmente, pero por corto tiempo. Los astrocitomas de bajo grado cuando realzan lo hacen de forma homogénea, precoz y por poco tiempo; dos de los casos de esta serie lo hicieron de manera heterogénea, lo que unido a otras características hizo considerar como primer diagnóstico, astrocitoma, pero de alto grado. Los oligodendrogliomas en su mayoría lo hacen de forma heterogénea, precoz y rápida. Los ependimomas, meningiomas y adenomas hipofisiarios tienen un realce homogéneo en la mayor parte de los casos, en los primeros es de manera precoz y breve; los meningiomas se opacifican de un modo característico, captan precozmente, con un realce muy denso y prolongado (fase venosa); los adenomas no secretores tras la administración del contraste siempre presentan un realce importante de forma inmediata.
Tomura y otros19 estudiaron 19 pacientes con diagnóstico de astrocitoma de bajo grado encontrando pocos casos con realce, y los que captaron lo hicieron de forma homogénea. Lee y otros18 hallaron un predominio del realce heterogéneo en los 35 casos de oligodendrogliomas que estudiaron.
Los falsos diagnósticos se encontraron en el grupo de los tumores gliales donde 2 astrocitomas de bajo grado se diagnosticaron como de alto grado, lo mismo ocurrió con los oligodendrogliomas, lo cual se debió a que estas neoplasias se visualizaron con densidades mixtas, con marcado edema perilesional y con gran desplazamiento de las estructuras de la línea media, lo que hizo diagnosticar astrocitoma de alto grado. En este sentido, Moreno Jiménez y otros16 estudiaron 28 casos de oligodendrogliomas diagnosticando un 39 % como astrocitomas de bajo grado, Lee19 reportó resultados similares al diagnosticar las 2/3 partes de sus 35 oligodendrogliomas como astrocitomas de bajo grado.
Uno de los ependimomas se localizó en un hemisferio cerebral por lo que se diagnosticó como astrocitoma de bajo grado. En los meningiomas existió un caso que se comportó de forma quística con una imagen hiperdensa en su interior por lo que se valoró la posibilidad diagnóstica de un astrocitoma de bajo grado del tipo pilocítico. La literatura consultada reporta cifras de coincidencia diagnóstica similares a las de este estudio.1-3
Se concluye que existió elevada coincidencia en los resultados de la TAC monocorte con el examen anatomopatológico posquirúrgico en el diagnóstico de los tumores intracraneales primarios.
REFERENCIAS BIBLIOGRÁFICAS
1. Pedrosa SC. Diagnóstico por imagen: Compendio de Radiología Clínica. Madrid: Ed. Interamericana; 1997. p. 83-96.
2. Christopher D, Dolinsky MD. Brain Cancer: The Basics. 2008. Disponible en: http://www.oncolink.org/types/article.cfm?c=9&s=76&ss=781&id=8037&p=3
3. Gaensler HL, Barakos JA, Barr RM, Gean AD, Helms CA, Koeller K, et al. Neurorradiología Fundamental. Madrid: MARBÁN; 1998. p. 100-34.
4. Anuario estadístico 2006. Mortalidad. La Habana: MINSAP; 2007.
5. Hounsfiel GH. Computerized Transversal Axial Tomography. Br J Radiol. 1973; 46:1016-51.
6. Ugarte JC, Ugarte D, Jordán J, Gaspar A, Quevedo L, Cerero M, et al. Manual de Tomografía axial computarizada multicorte. 3 ed. La Habana: CIMEQ; 2006. p. 78-83.
7. Taveras JM, Cardoso JM. Neurorradiología de cabeza y cuello. Philadelphia: Lippincott Willians&Wilkins; 1999. p. 210-61.
8. Sandoval Balanzario M, Rangel MC, Castillo Herrera J, Becerra Lomelí M, Sandoval Olivares L. Práctica clínico-quirúrgica en astrocitomas cerebrales grado II. Rev Med IMS 2004;42(2):157-162. Disponible en: http://www.medigraphic.com/pdfs/imss/im-2004/im042j.pdf
9. Deangelis LM, Loeffler JS, Mamelak AN. Primary and metastatic brain tumors. 2005. Disponible en: http://www.cancernetwork.com/display/article/10165/105863?pageNumber=1
10. Chamberlain MC, Murovic JA, Levin VA. Absence of contrast enhancement on CT brain scans of patients with supratentorial malignant gliomas. Rev Neurology. 1988;38:1371. Disponible en: http://www.neurology.org/cgi/content/abstract/38/9/1371
11. Torres Nuez J, Sánchez Santos P. La imagen radiológica de los tumores intracraneales. Disponible en: http://www.indexmedico.com/ed_prof/edicion6/especialidades/endocrin.htm
12. Kazner E, Wende S, Grumme TH, Lanksch W, Stochdorph O. Computed Tomography in Intracraneal Tomors. New York: Springer-Verlag; 1982. p. 22-502.
13. Ortega Ricci E, Ramirez JJ, Fernandez Almonacid P, Muñoz Morales A. Análisis de 50 casos de tumores hipofisiarios operados. 2005. Disponible en: http://www.imbiomed.com.mx/1/1/articulos.php?method=showDetail&id_
articulo=33956&id_seccion=1921&id ejemplar=3499&id_revista=118
14. Pedroso LE, Vázquez BS, Pereiras R, Llerena L, Conde F, Blanco JA, et al. Imagenologia. La Habana: Editorial Ciencias Médicas; 2005. p. 117-25.
15. Çetin A, Tuba KA, Ýlhan E, Serdar A. Primary oligodendroglioma of the lateral ventricle: Computed Tomography and Magnetic Resonance imaging findings. Rev J Ankara Med School 2002;55(1). Disponible en: http://dergiler.ankara.edu.tr/dergiler/22/157/1180.pdf
16. Moreno Jiménez S, Alonsa Venegas M, Bramasco Aviléz A, García Pastor C, Terrazo Lluch J, Tena M, et al. Oligodendrogliomas en el Instituto Nacional de Neurología y Neurocirugía: comportamiento biológico en una población definida. Rev Arch Neurociencia Mex 2005;10(3):140-45. Disponible en: http://scielo.unam.mx/pdf/aneuroc/v10n3/v10n3a04.pdf
17. Gelabert González M, García Allut A, Fernández Villa JM, González García J, Martínez Rumbo R. Ependimomas intracraneales. Rev Esp Neurología 2001;33 (10):980-6. Disponible en: http://www.neurologia.com/sec/resumen.php?or=web&i=e&id=2001099
18. Lee YY, Van Tassel P. Intracranial Oligodendrogliomas: Imaging findings in 35 untreated cases. Rev ARJ 1989;152:361-9. Disponible en: http://www.ajronline.org/cgi/reprint/152/2/361.pdf
19. Tomura N. Superselective Angio-CT of Brain Tumors. Rev Am J Neuroradiol. 1996;17:1073-80. Disponible en: http://www.ajnr.org/cgi/reprint/17/6/1073.pdf
Recibido: 15 de octubre de 2010.
Aprobado: 17 de noviembre de 2010.
Dr. Sergio García Sánchez. Hospital Militar Central "Dr. Carlos J. Finlay". Avenida 114 y 31, Marianao, La Habana, Cuba.