INTRODUCCIÓN
El objetivo final de un sistema de salud es prolongar y mejorar la vida del hombre. La muerte es, por tanto, su mayor fracaso. Analizarla y aprender de ella debe ser una actividad obligada y sistemática.1 Precisar con exactitud las causas de muerte, es el primer paso para lograrlo. La OMS2 define como causas de muerte todas aquellas enfermedades, estados morbosos o lesiones que produjeron la muerte o que contribuyeron a ella, y las circunstancias del accidente o de la violencia que produjo dichas lesiones. Con esta premisa se puede asegurar que se registre toda la información que conduce a la muerte de una persona. A su vez clasifica las diferentes causas de muerte:
Causa directa de muerte (CDM). Enfermedad o estado patológico que produjo la muerte directamente. Debida a, o como consecuencia de…
Causa intermedia de muerte (CIM). Causas, antecedentes o estados morbosos que produjeron la causa arriba consignada. Debida a, o como consecuencia de la…
Causa básica de muerte (CBM). Enfermedad o lesión que inició la cadena de acontecimientos patológicos que condujeron a la muerte, o las circunstancias del accidente o violencia que produjo la lesión fatal.
Causa contribuyente (CC). Otros estados patológicos significativos que contribuyeron a la muerte, pero no relacionados con la enfermedad o estado morboso que la produjo.
En todos los países debe existir un documento donde queden registrados de esta forma las causas de muerte que sirven a su vez para confeccionar las estadísticas vitales, es el certificado médico de defunción (CMD).
Los estudios de causas de muerte múltiples, realizados en Cuba, relacionados con la autopsia1 permiten precisar las principales y más frecuentes CDM y CBM expuestas en la tabla siguiente.
Tabla Principales causas de muerte
| Causas directas de muerte (CDM) | Causas básicas de muerte (CBM) |
|---|---|
| Bronconeumonía | Aterosclerosis |
| Sepsis generalizada (septicemia) | Tumores malignos primarios |
| Infecciones de órganos vitales | Diabetes mellitus |
| Infarto del miocardio agudo | Hipertensión arterial primaria |
| Infarto cerebral reciente | Traumatismos |
| Hemorragias | Cirrosis hepática |
| Estadio terminal de enfermedad cancerosa | Enfermedad pulmonar obstructiva crónica |
| Tromboembolismo pulmonar | Trastornos que provocan intervenciones quirúrgicas |
| Daño múltiple de órganos y sus manifestaciones aisladas | Anomalías congénitas |
| Edema pulmonar de permeabilidad | Infecciones específicas |
| Edema pulmonar agudo | - |
| Edema cerebral | - |
| Choque | - |
| Insuficiencias de órganos vitales | - |
Es muy complicado registrar las causas de muertes múltiples, por tanto, las cifras presentadas oficialmente son monocausales. La OMS establece para ello diversas reglas que permiten obtener de los CMD una causa de muerte, generalmente la CBM.2
No obstante, cuando se realizan trabajos para estudiar una enfermedad o los resultados del estudio de un grupo de pacientes fallecidos y se desea señalar las causas de muerte se deben realizar estudios multicausales.3
La muerte se debe estudiar como un proceso en el cual por necesidades prácticas se diagnostican y precisan etapas del proceso, pero ese estudio debe ser sistémico, como un proceso único que comienza con la CBM y termina con la CDM. Se debe señalar, cuando existan, las CIM y las CC que en el CMD solo se pueden señalar hasta dos cuando en diversas ocasiones la cifra real es mayor. Recordar que en pacientes geriátricos y otros se presentan varias enfermedades que coinciden en el proceso de la muerte y se dificulta señalar solo dos, en especial como CIM.
Este trabajo se realiza con el propósito de mostrar cómo debe ser estudiado el proceso que lleva a un paciente a la muerte y precisar así con la mayor exactitud las causas de la muerte para salvar vidas humanas.
DESARROLLO
Importancia del diagnóstico más exacto
Lo señalado hasta aquí solo es útil si los diagnósticos realizados son precisos y lo más exactos posibles. Sólo con el conocimiento de la causa exacta del fallecimiento puede actuarse con eficacia en la prevención de muertes por causas similares. En ese momento la historia clínica (HCl) debe cerrarse igual al CMD, en ambos documentos deben señalarse las causas de muerte como se han señalado con anterioridad, como conclusión del estudio más completo y detallado posible del paciente en vida recogido en la HCl. Esto es responsabilidad del médico de asistencia y del jefe del servicio que debe controlar su cumplimiento eficaz.
El 17 de octubre de 2018 el National Center for Health Statistics de EE.UU., informó que “aproximadamente un tercio de los CMD incluían una causa de muerte errónea”. Si se tiene en cuenta que el mismo centro en el año 2015 informó que el índice de autopsias en ese país es de 4,3 %,4 el dato aportado fue calculado, quizás por un grupo de expertos, pero sin comprobación por autopsias. En trabajos realizados al respecto, en los cuales se compararon las causas de muerte señaladas en los CMD y los resultados de la autopsias, estos porcentajes son aún mayores, a veces, sobrepasan el 40 %.1
¿Cómo lograr el mayor aprovechamiento del estudio de las causas de muerte?
En otros trabajos se ha señalado:1,5)
Realizar el mayor número de autopsias, ya sean forenses o clínicas.
Las autopsias realizarlas con la mayor calidad posible.
Celebrar reuniones relacionadas con la autopsia, que son fundamentales (reparo del CMD, clinicopatológicas, comité de análisis de la mortalidad).
Confeccionar, de las enseñanzas obtenidas, un plan de acciones a lograr y garantizar su cumplimiento los patólogos forenses o clínicos, médicos asistenciales y directivos.
Registrar la información en un sistema informático que permita su conservación y el procesamiento de los datos obtenidos de la autopsia.
En fin, obtener de la autopsia el mayor aprovechamiento posible.
Autopsia: cantidad
La situación mundial de la autopsia es analizada en numerosos trabajos6,7,8,9,10,11 y generalmente se lamenta la situación, la cual consideran irreversible, aunque reconocen los múltiples beneficios que brinda. Estos datos se refieren a la autopsia clínica, pues la autopsia forense, al realizarse por orden judicial no se encuentra afectada en gran cantidad.
La disminución de la realización de las autopsias, tiene múltiples causas, pero las razones fundamentales son económicas, tanto al temor a las reclamaciones por mala praxis como la pobre o nula remuneración al personal que las realiza. Otra de las causas planteadas con frecuencia, son los avances tecnológicos que hacen posible mayor exactitud en los diagnósticos y por tanto, innecesaria la comprobación post mortem.
Desde los clásicos trabajos de Goldman12 y Batlle13 hasta otros más recientes7,14,15,16 se ha demostrado que a pesar de los avances tecnológicos, las autopsias siguen detectando errores diagnósticos, además de múltiples beneficios docentes, administrativos y otros. Esta situación se refiere en especial a países desarrollados, pues en otros donde no existen dichos avances, las cifras de discordancias diagnósticas son mayores.10,17,18
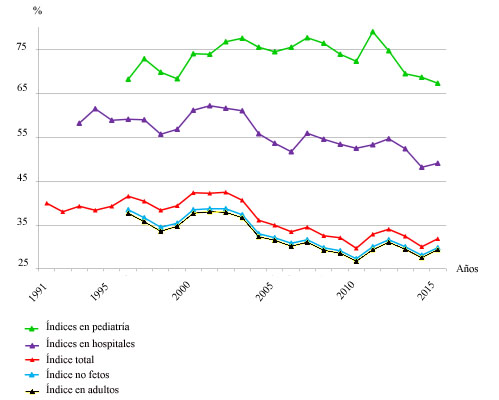
En Cuba, como está recogido en diversas publicaciones,1,5,19 el índice de autopsias es el más elevado del mundo. En otros países las cifras de tasas de autopsias hospitalarias no sobrepasan el 5 %, y los más elevados no alcanzan el 20 %,6,11,20 en Cuba lo triplican o más (Fig. 1).
A pesar de estos argumentos, el trabajo realizado en Cuba es poco reconocido en libros y revistas internacionales. En fecha reciente, se reconoció en un libro publicado en EE. UU el sistema de salud cubano y, en especial el trabajo con las autopsias.21
Esta publicación es prueba del deseo de compartir las experiencias cubanas, a partir del criterio que solo así será posible disminuir las discrepancias diagnósticas y otras deficiencias e insuficiencias detectadas en las autopsias, además de los múltiples beneficios asistenciales, docentes, científicos y administrativos.
Autopsia: calidad
No vale realizar autopsias si no se realizan con elevada calidad. Para lograrlo es necesario cumplir los requisitos señalados en la figura 2. Hay que recordar que la autopsia tiene varias etapas y se realizan por diferente personal: técnicos, residentes y especialistas. Todos deben cumplir los requisitos señalados.
Una autopsia realizada con elevada calidad, permite precisar las causas de muerte. Para lograrlo, además de profundizar en la relación clinicopatológica, es necesario estudiar la muerte como un proceso sistémico, y al esquematizarlo señalar la enfermedad que le dio inicio, la CBM, hasta la enfermedad que finalmente produjo la muerte, CDM, y las CIM y CC cuando las hubiera. Además, al precisar los otros diagnósticos suman en total, generalmente, entre 15 y 20 diagnósticos.
La relación clinicopatológica se basa en una HCl bien confeccionada, que concluya con precisión las causas de muerte desde el punto de vista clínico, que a su vez debe coincidir con los diagnósticos señalados en el CMD y ser supervisado por el responsable de la especialidad, y así garantizarse, que exponga el real pensamiento médico.
La expresión más exacta del pensamiento médico en los diagnósticos de causas de muerte pre mortem, no solo facilita y enriquece la relación clinicopatológica y las posibilidades de diagnósticos finales más certeros, sino también permite que la evaluación posterior del diagnóstico sea más justa, además que las enseñanzas que se deriven de la realización de la autopsia sean más valiosas.
Al igual que en la HCl, en el protocolo de autopsia, deben quedar registrados con la mayor calidad, todos los datos personales y hospitalarios relacionados con el paciente fallecido y las características observadas en el estudio de todos los órganos y resumidas en las conclusiones tanto macroscópicas como microscópicas. De modo especial, no debe obviarse la confección de la epicrisis, esta debe expresar la relación clinicopatológica final o post mortem y destacar las posibles discrepancias diagnósticas de causas de muerte.
El patólogo de más experiencia, debe ser el que supervise y garantice la máxima calidad de la autopsia. Es el responsable de que se precisen con la mejor exactitud los diagnósticos y, en especial, las causas de muerte.
Un aspecto que afecta la calidad de la autopsia, es la realización de las llamadas autopsias alternativas: autopsias verbales frecuentes en los países de escasos recursos;22 hasta las ecopsias23 y virtopsias24 frecuentes en los países con más posibilidades económicas, por lo costoso de los medios para su realización. También se incluyen las autopsias parciales: se estudian sólo los órganos torácicos, abdominales o el encéfalo. Algunos de estos procedimientos pueden ser útiles como complemento de la autopsia clásica, pero nunca sustituirla. Diversos trabajos realizados sobre el tema, reconocen que la información que brinda la autopsia clínica es más abundante y precisa.25,26
Reuniones relacionadas con la autopsia
Estas reuniones son de acuerdo con la experiencia cubana:1
Reunión de reparo del CMD.
Reunión clinicopatológica macroscópica, llamada “de piezas frescas”.
Reunión clinicopatológica institucional (también en algunos hospitales se realizan por servicios).
Reunión del comité de análisis de la mortalidad.
La reunión de reparo del CMD, se realiza a los pocos días del fallecimiento del paciente y con los resultados macroscópicos de la autopsia, se realizan las correcciones que fueran necesarias al CMD. Participan un patólogo, un médico asistencial y un representante del departamento de estadística de la institución.
La reunión clinicopatológica macroscópica, llamada “de piezas frescas”, se efectúa con la presencia de los médicos del servicio donde falleció el paciente. También se discute con los resultados macroscópicos de la autopsia. Se inicia con la presentación del caso clínico con énfasis en las causas de muerte clínicas, luego el patólogo muestra los órganos, en especial los dañados y concluye con los diagnósticos macroscópicos, puntualiza las causas de muerte macroscópicas y las posibles discrepancias diagnósticas. Deben discutirse los aspectos de interés y profundizar en las discrepancias de causas de muerte tanto de la CBM como de la CDM y CIM. Con frecuencia se discuten varios casos. Se realizan en la morgue o en un local apropiado, de modo que puedan apreciarse con más seguridad y adecuadamente las lesiones en los diferentes órganos.
La reunión clinicopatológica institucional: En ella se presenta un caso de especial interés asistencial y docente, que encierre una enseñanza para el colectivo médico y alumnos, que son los participantes. Es presentado por un médico (con preferencia un profesor) se procede a una discusión con los datos clínicos y se plantean los diagnósticos que consideren los participantes. Después el patólogo presenta las diapositivas representativas de los diagnósticos anatomopatológicos, concluye con los diagnósticos de causas de muerte y enfatiza en las discrepancias diagnósticas. Luego se reabre la discusión en la cual el énfasis, debe ser en las enseñanzas que se deriven de la presentación y discusión. Pueden realizarse también a nivel de un servicio o especialidad.
La reunión del comité de análisis de la mortalidad, es considerada la más importante. Se efectúa en una primera etapa por subcomités, representantes de los diferentes servicios donde ocurren fallecimientos de forma habitual. Se discuten todos los fallecidos del servicio, tanto a los que se les realizaron autopsias o no. Los casos con autopsia realizada, los presenta el patólogo con los resultados del estudio, incluyendo la evaluación del diagnóstico pre mortem. Se profundiza en la relación clinicopatológica y se ratifica o no la evaluación del diagnóstico pre mortem. Los casos con dificultades se elevan para ser discutidos en el comité de análisis de la mortalidad de la institución. A este nivel se realizan los mismos procedimientos y se ratifica o modifican los acuerdos de las reuniones previas. Las dificultades ratificadas deben ser discutidas en el consejo de dirección de la institución.
Debe elaborarse un plan de acciones en el cual, de acuerdo con las enseñanzas obtenidas a partir de las dificultades detectadas, se propone como proceder para evitar se repitan y especialmente se divulguen las enseñanzas, apliquen a futuros pacientes y permitan prolongar o mejorar la calidad de vida.
En ocasiones, se realiza el plan de acciones, pero su ejecución no es todo lo eficaz que se requiere. Esta responsabilidad recae en especial en los directivos a los diferentes niveles. De la sabiduría con que fue confeccionado, de su control y la exigencia de su cumplimiento dependerá que sea útil para salvar vidas de casos similares.
Registro de la información en un sistema informatizado que permita su conservación y procesamiento
Esto se realiza con el objetivo de poder, no solo, recuperar la información de una o más autopsias cuando se necesite, sino lo más importante, procesar la información de los datos obtenidos de modo que se puedan estudiar enfermedades individuales o en conjunto, conocer la casuística de un país, una provincia o un hospital o conjunto de hospitales.
La introducción de los principales datos demográficos, hospitalarios, los diagnósticos de causas de muerte clínicos y finales de la autopsia, además de los otros diagnósticos y la evaluación de los diagnósticos pre mortem, pueden ser procesados para servir de base de trabajos científicos: presentaciones en eventos, publicaciones, incluso tesis de diferentes niveles producto de investigaciones realizadas a partir de la información obtenida.
En Cuba existe el SARCAP (sistema automatizado de registro y control de anatomía patológica) que contiene un subsistema de autopsias, que ha permitido la creación de una base de datos de 140 017 autopsias de 59 hospitales, incluso el Hospital Universitario de Valencia, España.27 En esta base de datos, están incluidas las 83 183 autopsias realizadas durante la investigación “Evaluación de la calidad de los diagnósticos pre mortem de causas de muerte según autopsias. Cuba. 1994 - 2003”1 que permitió, además del objetivo principal, evaluar la calidad del diagnóstico pre mortem, conocer las más frecuentes CDM y CBM en Cuba, así como datos demográficos y hospitalarios de importancia.
En estos momentos se trabaja en una nueva versión (SIRCAP: sistema informático de registro y control de anatomía patológica).28,29 Debe superar algunas limitaciones y ampliar las posibilidades actuales del SARCAP.
Los aspectos planteados pueden parecer obvios, pero no se cumplen en la mayoría de los países, tanto el esfuerzo por elevar el número de autopsias que se realizan, la calidad de estas, como aprovechar al máximo los resultados. Esto repercute en la profundización del conocimiento de la enfermedad y del enfermo como en la garantía contínua de la calidad del trabajo médico, con el consiguiente perjuicio para futuros pacientes.
En conclusión, se muestra cómo debe ser estudiado el proceso que lleva a un paciente a la muerte y cómo precisar con la mayor exactitud sus causas. Se expone la experiencia cubana y el importante papel de la autopsia en salvar vidas humanas.