Presentación de caso
Paciente positiva a la COVID-19 operada de un insulinoma
COVID-19 positive patient operated on for an insulinoma
1Universidad de Ciencias Médicas de La Habana. Hospital Clínico-Quirúrgico Hermanos Ameijeiras. Servicio de Cirugía General. La Habana, Cuba.
RESUMEN
Introducción:
El insulinoma es una neoplasia neuroendocrina considerada una de las más raras. Surge en las células beta de los islotes de Langerhans, produce insulina de forma constante, por lo que provoca hipoglucemia. Su diagnóstico se basa en criterios clínicos, analíticos y pruebas de imagen. El tratamiento curativo es la cirugía, mediante la enucleación del tumor, la pancreatectomía parcial o total o duodenopancreatectomía cefálica. La actual pandemia dio a lugar a nuevos protocolos de actuación, con el fin de adaptar los recursos sanitarios sin comprometer la seguridad de los pacientes y el personal de salud.
Objetivo:
Presentar un caso clínico de una paciente con diagnóstico de insulinoma, que requirió tratamiento quirúrgico en el curso de la COVID-19.
Caso clínico:
Paciente femenina de 48 años de edad, con episodios de hipoglucemia intensa y dificultad para seguimiento clínico adecuado. Se le diagnosticó insulinoma y la COVID-19; esta última empeoró la sintomatología, de forma que resultó imposible el adecuado control metabólico. Se decidió tratamiento quirúrgico; se llevó a cabo la enucleación del tumor, sin complicaciones.
Conclusiones:
La cirugía es el tratamiento definitivo para lograr la curación en el caso de los tumores neuroendocrinos y la COVID-19 empeora el pronóstico. La decisión del tratamiento quirúrgico, debe ser tomada en discusión multidisciplinaria con el fin de evitar complicaciones postoperatorias.
Palabras clave: insulinoma; tumor neuroendocrino; COVID-19
ABSTRACT
Introduction:
Insulinoma is a neuroendocrine neoplasm considered one of the rarest, it arises in the beta cells of the islets of Langerhans, it produces insulin constantly, thus causing hypoglycemia. Its diagnosis is based on clinical, analytical and imaging criteria. Curative treatment is surgery, through enucleation of the tumor, partial or total pancreatectomy, or cephalic pancreaticoduodenectomy. The current pandemic gave rise to new action protocols, in order to adapt health resources without compromising the safety of patients and health personnel.
Objective:
To present a clinical case of a patient diagnosed with insulinoma who required surgical treatment in the course of COVID-19.
Clinical case:
48-year-old female patient, with episodes of severe hypoglycemia and difficulty in proper clinical follow up. She was diagnosed with insulinoma and COVID-19, the latter worsened the patient's symptoms in such a way that adequate metabolic control was impossible. Surgical treatment was decided. The tumor was enucleated, without complications.
Conclusions:
Surgery is the definitive treatment to achieve cure in the case of neuroendocrine tumors, COVID-19 worsens the prognosis of patients with this tumor. Therefore, the decision of surgical treatment must be made in a multidisciplinary discussion in order to avoid postoperative complications.
Keywords: insulinoma; neuroendocrine; COVID-19
INTRODUCCIÓN
Debido a la pandemia por la COVID-19, los centros de atención médica enfocan sus esfuerzos asistenciales en identificar a los pacientes positivos a esta enfermedad. Múltiples estudios indican la peligrosa asociación entre el cáncer y la actual pandemia. Esto ha llevado a una revisión y adecuación de los protocolos de actuación del paciente oncológico con diagnóstico positivo a la COVID-19.1
El insulinoma es un tumor neuroendocrino funcionante, de las células beta de los islotes pancreáticos. Descrito inicialmente en 1902 por Nicholls, luego, en 1927, Wilder y otros2) publicaron la presencia de un tumor en los islotes pancreáticos, que se asociaba a hipoglucemia, al cual llamaron insulinoma. En 1929 tuvo éxito la primera cirugía de adenoma de células de los islotes de pancreáticos, realizada por Graham y en 1938 es reportada la triada clásica sintomatológica del insulinoma por Whipple.2
Es más frecuente en el sexo femenino, conforma entre el 1 y 2 % de todas las neoplasias del páncreas. Generalmente son tumores pequeños, únicos, menores de dos centímetros. Solo un pequeño por ciento (10 %) llegan a ser múltiples.2,3
El tratamiento es quirúrgico, independiente de su grado histológico y potencial maligno. Se aboga por una espera prudencial, en pacientes oncológicos a los cuales se les confirme la COVID-19.
En este caso no fue posible seguir los protocolos de actuación de espera para la cirugía, de 8 a 12 semanas. Se realizó discusión multidisciplinaria y se decidió que era poco aconsejable ajustar la cirugía a dicho periodo, pues el cuadro clínico era agravado por la por COVID-19.
Presentar un caso clínico de una paciente con diagnóstico de insulinoma, que requirió tratamiento quirúrgico en el curso de la COVID-19.
CASO CLÍNICO
Paciente femenina, de 48 años de edad, con antecedentes de epilepsia e hipertensión arterial, compensadas con tratamiento. Fue ingresada en el servicio de Endocrinología por astenia, que en ocasiones llegaba al síncope, asociado con sudoraciones, piel fría y cifras de glucemia de hasta 1,08 mmol/L durante los episodios de astenia; revertían luego de la administración de líquidos azucarados. Se diagnosticó insulinoma y posteriormente la COVID-19. Requirió traslado a la sala de cuidados intensivos, pues debido a esta asociación, las crisis de hipoglucemia resultaban difíciles de revertir, a pesar del adecuado tratamiento médico.
Se discutió el caso de forma multidisciplinaria, con especialistas de medicina intensiva, endocrinología, radiología, anestesiología, higiene y epidemiología y cirugía general; se llegó al consenso de la necesidad de tratamiento quirúrgico inmediato, a pesar de ser positiva a la COVID-19.
Estudios de laboratorio:
Glicemia en ayunas: 1,55 mmol/L
1h 1,06 mmol/L
2h 2,08 mmol/L
3h 2,00 mmol/L
4h 1,50 mmol/L
5h 1,68 mmol/L
T3: (501): 3,02 nmol/L
TSH: (501): 1,85 µUI/mL
T4: (501): 95,31 nmol/L
Péptido C- 1h- 9,05 ng/ml
Péptido C- 2h- 7,69 ng/ml
Péptido C- 3h- 6,99 ng/ml
Cortisol 1h- 348,8 nmol/L
Cortisol 2h- 294,3 nmol/L
Cortisol 3h- 261,1 nmol/L
PCR para la COVID-19: Positivo
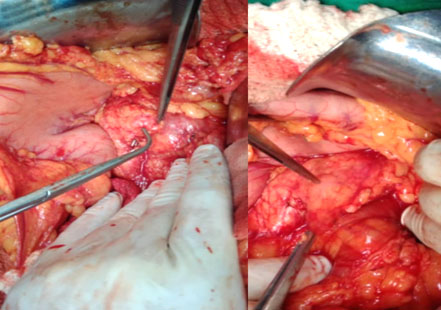
Fue llevada al salón de operaciones para tratamiento definitivo, bajo estrictas normas de bioseguridad. En la figura 1 se expone el insulinoma en la superficie pancrática anterior.
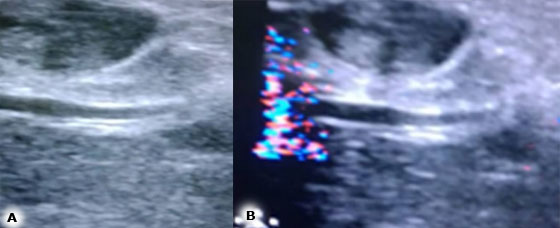
En la ecografía transoperatoria, se comprueba una lesión tumoral, palpable, de aproximadamente 2 cm, hacia la cabeza del páncreas, sin relación con el conducto pancreático principal (Fig. 2).
Se realizó enucleación del tumor, sin complicaciones (Fig. 3). Durante el acto quirúrgico, se tuvo especial cuidado en la manipulación del tumor, con el fin de evitar hipoglucemia.
Resultado de biopsia: neoplasia endocrina pancreática bien diferenciada, funcional (insulinoma) con patrón trabecular y acinar. Tamaño de la lesión 2x1 cm.
Inmunohistoquímica: sinaptofisina positiva, cromogranina positiva, débil antiinsulina. Ki-67 positivo en un 2 % de los núcleos.
La paciente, luego de la cirugía, continuó con tratamiento médico para la COVID-19. Fue dada de alta hospitalaria, con seguimiento por consulta externa.
COMENTARIOS
Cada paciente, no presenta los mismos síntomas de hipoglucemia; siguen un patrón determinado, característico en cada episodio. En ocasiones los eventos de hipoglucemias son atribuidos a enfermedades cardiovasculares, trastornos neurológicos o psiquiátricos.4,5,6
La triada de Whipple es la piedra angular para el diagnóstico de insulinoma:
Síntomas o signos de hipoglucemia.
Baja concentración de glucemia plasmática.
Resolución de los síntomas tras la corrección de la hipoglucemia.6
En el caso de los estudios de laboratorio, se utiliza la prueba de ayuno y prueba de comida mixta, medición de insulina, péptido C y proinsulina. Los estudios de imagen utilizados, son la ecografía, tomografía axial computarizada y resonancia magnética nuclear. Además, se ha empleado la tomografía por emisión de positrones con flúor-18-L-dihidroxifenilalanina. Son de alta sensibilidad, la ecoendoscopia transesofágica y la arteriografía selectiva de las arterias pancreáticas.6,7,8
En este caso, la COVID-19 resultó un factor que empeoraba la sintomatología de la paciente. La cirugía curativa se decidió como tratamiento definitivo. La bibliografía consultada, hace referencia a una espera entre 8 y 12 semanas para practicar la cirugía, una vez rebasada la COVID-19. Luego de la discusión colectiva se llegó al consenso, que no era recomendable aplazar la cirugía para el tratamiento curativo. Esa espera se preconiza en el caso de los tumores neuroendocrinos pancreáticos asintomáticos, así como adenomas duodenales y ampulares y tumores intraductales papilares mucinosos de alto riesgo.9,10,11,12
Existen variantes para la cirugía, en dependencia a la localización del tumor, tamaño y relación con el conducto pancreático principal. Estas van desde la enucleación del tumor o metastasectomía, hasta resecciones pancreáticas distales, centrales o incluso duodenopancreatectomía cefálica.13
La cirugía continúa siendo el único tratamiento eficaz para la curación del insulinoma. Se debe prestar especial atención para la elección del momento de la cirugía en los pacientes portadores de insulinoma y enfermos de la COVID-19.
La cirugía es el tratamiento definitivo para lograr la curación en el caso de los tumores neuroendocrinos y la COVID-19 empeora el pronóstico. La decisión del tratamiento quirúrgico, debe ser tomada en discusión multidisciplinaria con el fin de evitar complicaciones postoperatorias.
REFERENCIAS BIBLIOGRÁFICAS
1. Suárez Rodríguez C, Collado Falcón JC. Características y tratamiento del paciente oncológico en el marco de la actual pandemia de la COVID-19. Revista Habanera de Ciencias Médicas. 2020 [acceso: 28/06/2021]; 19(Supl):e_3396 [aprox. 11 pant]. Disponible en: Disponible en: https://www.revhabanera.sld.cu/index.php/rhab/article/view/3396
[ Links ]
2. Medina Zamora P, Lucio Figueroa JO. Insulinoma: revisión actual de manejo y tratamiento. Revista Médica MD. 2016 [acceso: 17/06/2021]; 7(2):83-90. Disponible en: Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=63611
[ Links ]
3. Chapa Azuela Ó, Roca Vásquez C, Flores Rangel GA, Botello Hernández Z, Fuentes Reyes R. Insulinomas pancreáticos. Experiencia de seis años en la Clínica de Cirugía Hepatopancreatobiliar del Hospital General de México. Cirujano General. 2017 [acceso: 17/06/2021]; 39(3): 139-146. Disponible en: Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S1405-00992017000300139&lng=es&nrm=iso
[ Links ]
4. Chirinos Revilla JL, Fernández Sivincha JG. Insulinoma descubierto en paciente con aparente trastorno mental: reporte de un caso. Revista de Gastroenterología de Perú. 2018 [acceso: 17/06/2021]; 38(1): 82-4. Disponible en: Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1022-51292018000100013
[ Links ]
5. Vilchez MF, Ferreyra L. Manifestaciones neuropsiquiátricas en Insulinoma: presentación de un caso clínico. Experiencia Médica. 2008 [acceso: 04/06/2021]; 26(4): 122-6. Disponible en: Disponible en: https://xdoc.mx/documents/manifestaciones-neuropsiquiatricas-en-insulinoma-601b81b0df737
[ Links ]
6. G Díaz A. Insulinoma. Separata. 2012 [acceso: 17/06/2021]; 20(4): 1-24. Disponible en: Disponible en: https://www.montpellier.com.ar/Uploads/Separatas/Separata%2034%20Insulinoma.pdf
[ Links ]
7. Bustamante Odriozola J, Pérez Martín A, Huarachi Berne N, Suárez Rodríguez AI, San Miguel Martín N, Martínez Revuelta D. Hipoglucemia en una paciente no diabética. Medicina General y de Familia. 2020 [acceso: 08/06/2021]; 9(1): 38-40. Disponible en: Disponible en: http://mgyf.org/hipoglucemia-en-una-paciente-no-diabetica/
[ Links ]
8. Dosouto Infante V, Monteiro Soares MR, Lemus Dosouto Y, Flores Ramírez I, García Fajardo JD. Aspectos tomográficos e histológicos en pacientes con neoplasia exocrina de páncreas. MEDISAN. 2020 [acceso: 08/06/2021]; 24(4): 610-26. Disponible en: Disponible en: http://www.medisan.sld.cu/index.php/san/article/view/2866/html
[ Links ]
9. Casey R, Valk G, Schalin-Jäntti C, Grossman A, Thakker R. Clinical management of neuroendocrine neoplasms (NENs). European Journal of Endocrinology. 2020 [acceso: 08/06/2021]; 183(2):79-88. Disponible en: Disponible en: https://covid19.elsevierpure.com/en/publications/clinical-management-of-neuroendocrine-neoplasms-nens
[ Links ]
10. Maldonado Marcos E, Caula Freixa C, Planellas Giné P, Rodríguez Hermosa JI, López Ben S, Delisau Puig O, et al. Estudio del impacto de la pandemia por SARS-CoV-2 en la práctica quirúrgica urgente y electiva en un hospital de tercer nivel. Cirugía Española. 2021 [acceso: 17/06/2021]; 99(5):368-73. Disponible en: Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7402232/
[ Links ]
11. Benalcázar Villacreses DE, González Eral Y, Rodríguez Álvarez M, Ojeda Delgado L. Manejo anestésico del Insulinoma. Presentación de un caso. Medisur. 2016 [acceso: 04/06/2021]; 14(4): 464-8. Disponible en: Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2016000400014&lng=es&nrm=iso&tlng=es
[ Links ]
12. Pacheco M, Adriana Torres P, Arias F, Pinilla R, Abadía M, Villarreal R, et al. Recomendaciones para cirugía en pacientes con patologías oncológicas durante la pandemia COVID-19. Revista Colombiana de Cirugía. 2020 [acceso: 28/06/2021]; 35(2): 162-70. Disponible en: Disponible en: https://doi.org/10.30944/20117582.616
[ Links ]
13. González López A, Parody Wadi A, Linares Marín S, Ortega Ávila JO. Insulinoma: bases clínicas para un enfoque adecuado en la práctica médica. Revisión de la literatura. Salutem Scientia Spiritus. 2021 [acceso: 04/06/2021]; 7(1): 86-93. Disponible en: Disponible en: https://revistas.javerianacali.edu.co/index.php/salutemscientiaspiritus/article/download/2358/3040/
[ Links ]