INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) definió a la COVID-19 como una nueva enfermedad, causada por un nuevo tipo de coronavirus, el cual tiene una rápida propagación y brotes a ritmos exponenciales.1 Debido a estas características, sumadas a la gran cantidad de infectados, muertos y noticias alarmantes, es que se podría generar el trastorno de estrés postraumático (TEPT), como respuesta, por la exposición a una situación estresante (que actualmente ya es prolongada), por su naturaleza amenazadora o catastrófica y que causa malestar.2 Otras situaciones podrían incrementar esta situación, como la histeria colectiva, problemas de ansiedad o pánico,3 situaciones abrumadoras u otras que ocasionen emociones fuertes.4)
Múltiples trabajos5 han comunicado el padecimiento de TEPT en diversas poblaciones del mundo que afrontaron epidemias, como ocurrió en el brote de ébola del 2014 o la gripe H5N1 de 1997, esta última en la ciudad de Hong Kong. Asimismo, en el Perú el último reporte de TEPT aconteció en el contexto de los desastres naturales que fueron provocados por el Fenómeno del Niño, sucedido en septiembre 2017; fue en ese escenario que la totalidad de la población presentó algún grado de TEPT. El 50 % tenía un nivel medio bajo, el 30 % en un nivel bajo, el 18 % en un nivel medio alto y el 2 % en un nivel alto.6 En vista de que la pandemia dela COVID-19 tiene más de 6 meses en el Perú es necesario medir el impacto de esta enfermedad.
El objetivo del estudio es describir las características y los factores asociados al TEPT por la COVID-19 en la población peruana.
MÉTODOS
Se realizó un estudio observacional, transversal y retrospectivo, con toma de datos primarios mediante la aplicación de una encuesta virtual con el empleo de un formulario de Google. Este tuvo lugar entre los meses de junio y julio de 2020 en Perú.
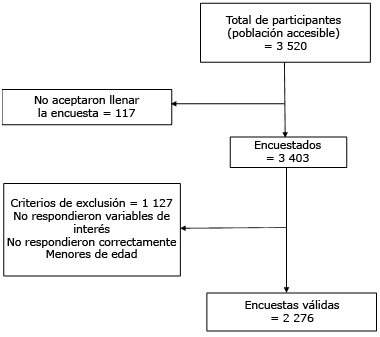
Se trató de encuestar a una amplia parte de la población, en las zonas norte centro y sur del Perú. Se incluyó a todas aquellas personas mayores de edad, así como, a los que viven en las zonas afectadas o hayan tenido familiares infectados, que aceptaron participar en el estudio y quienes hayan permanecido durante el tiempo de cuarentena en el Perú. Se excluyó 1 127 encuestas por ser menores de edad, por no haber aceptado ser parte del estudio, por no responder a la prueba que mide el TEPT o por haber respondido de manera inadecuada.
Para el cálculo del tamaño muestral se utilizó un estudio que evaluó el TEPT en pobladores que habían sufrido por el desastre natural en el norte peruano.6 Para esto se tomó cada uno de los factores que evaluaron y se determinó que el mínimo del tamaño muestral para poder generar la investigación era de 783 personas, esto para llegar a una potencia del 80 %, un nivel de confianza del 95 %, para una diferencia del 50 % de TEPT en mujeres y 45 % de TEPT en hombres (este es el tamaño más grande que se requería luego de hacer varios cruces del TEPT versus diferentes variables socio-demográficas y educativas) (Fig. 1).
La variable dependiente fue el padecer de TEPT, que se generó con el uso del cuestionario Short Post-traumatic Stress Disorder Rating Interview (SPRINT-E), creado por Connor y otros,7 con el objetivo de estimar la sintomatología postraumática. Este instrumento fue revalidado en Chile por Leiva-Bianchi y otros;8 se logró una confiabilidad alta para esta escala (α = 0,92).
Además, se recolectaron las variables: padecimiento de la COVID-19 (entorno familiar y amical afectado); la edad (en años cumplidos);sexo (masculino o femenino); grado de instrucción; trastornos de depresión, ansiedad o estrés (medidos con la escala del DASS-21);9 padecer enfermedades concomitantes, o que podrían el significar una complicación si se adquiriese la COVID-19 (asma, obesidad, problemas cardiovasculares); si tenían familiares con diagnóstico psiquiátrico; horas al día que se informaba del tema de la COVID-19; y hábitos nocivos (alcohol, tabaco, sedentarismo).
La encuesta se subió a una plataforma virtual gratuita; fueron anónimas (no se solicitaron datos que permitieran identificar a los participantes, para respetar su la privacidad). Al inicio de la encuesta se indicó el objetivo de la investigación y se solicitó el su consentimiento para participar de forma voluntaria en el estudio y que, al llenarla, aceptaba la participación.
Luego de la recolección de información, se procedió a exportar la base de datos a una hoja en el programa Microsoft Excel (para Windows 2019), y se realizó un primer proceso de depuración, luego se exportó a una hoja en el programa estadístico Stata (versión 11,1); en el cual se realizó un segundo filtro y depuración de datos.
Para el análisis estadístico se utilizó el programa estadístico Stata (versión 11,1). El análisis descriptivo se realizó mediante el uso de frecuencias y porcentajes. En el caso de las variables numéricas (edad y hábitos nocivos) se usó la mediana y sus rangos totales (esto posevaluación con la prueba Shapiro-Wilk). Los valores del análisis bivariado se obtuvieron con la prueba ji cuadrado o con la suma de rangos (edad y horas al día que se informa).
Para la estadística analítica se calcularon los riesgos relativos crudos y ajustados, con la prueba estadística de los modelos lineales generalizados (familia Poisson, función de enlace log, modelos para varianzas robustas y usando como grupo clúster el lugar de residencia). Además, se obtuvo los intervalos de confianza al 95 % (IC 95 %) y los valores p (se consideró como estadísticamente significativos a los menores de 0,05).
Los procedimientos fueron realizados de acuerdo con las consideraciones éticas descritas en la declaración de Helsinki. Se respetó en todo momento la confidencialidad de los encuestados. El proyecto de este estudio fue evaluado y aprobado por el Comité de Ética de la Facultad de Medicina de la Universidad Peruana de Ciencias Aplicadas (FCS/CEI 080-05-20).
RESULTADOS
De los 2176 encuestados, el 45,1 % (982) fueron varones. La mediana de edades fue de 41,6 años (rango: 18-70 años). En cuanto al grado de instrucción, el grado superior lo tuvo el 64,2 % del total. El 0,09 % (2) de los encuestados padeció la COVID-19, 87,6 % (1907) de asma, 5,8 % (127) de obesidad y 3 % (66) de enfermedades cardiovasculares. El 51,8 % de los encuestados se informa el tema COVID-19 menos de una hora al día (tabla 1).
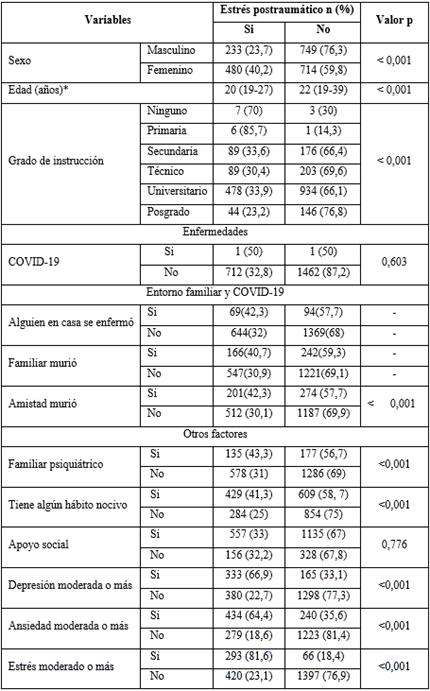
El 77,8 % no contó con apoyo social. Se evaluó el entorno familiar según el padecimiento de la COVID 19; el 7,5 % (163) mencionó que alguien en casa se enfermó; el 18,8 % (408) que un familiar murió por la COVID 19 y el 21,8 % (475) que un amigo murió por la COVID-19. Los antecedentes familiares psiquiátricos más frecuentes fueron por parte de la madre 2,9 % (62), hermano 2,9 % (62) y otros 7,7 % (167). El 4,1 % (90) presentaba el hábito de fumar, el 28,3 % (615) sedentarismo y el 0,5 % (11) consumía alcohol. El 22,9 % (498) tenía depresión moderada o más, el 31 % (674) tenía ansiedad moderada o más y el 16,5 % (359), estrés moderado o más (tabla 2).
Tabla 2 Características del padecimiento de la COVID-19, otras enfermedades y hábitos nocivos.

La depresión, la ansiedad y el estrés se midieron con el test DASS-21.
Según el análisis bivariado de la relación entre los factores vinculados al TEPT, se halló que hay asociación entre el sexo (p< 0,001), con la edad (p< 0,001), según el grado de instrucción (p< 0,001). Se encontró relación entre el TEPT según la cantidad de horas que se informaban por día del tema COVID-19 (p= 0,009). Esto también ocurrió según el padecimiento de la COVID-19 por algún miembro del entorno familiar (p= 0,007), si algún familiar murió (p< 0,001), si alguna amistad murió (p< 0,001). Con respecto a otros factores, se encontró significación estadística, si tenía un familiar con enfermedad psiquiátrica (p< 0,001), si tiene algún hábito nocivo (p< 0,001), si tenía depresión moderada o más (p< 0,001), ansiedad moderada o más (p< 0,001) y estrés moderado o más (p< 0,001) (tabla 3).
Tabla 3 Análisis bivariado de los factores asociados al TEPT en población peruana.
Los valores p fueron obtenidos con la prueba ji cuadrado de Pearson o la suma de rangos (edad y horas al día que se informa). El estrés postraumático se midió con la escala del Short Post-traumatic Stress Disorder Rating Interview (SPRINT-E) y la depresión, la ansiedad y el estrés se midieron con el test DASS-21.
Los valores p fueron obtenidos con la prueba ji cuadrado de Pearson o la suma de rangos (edad y horas al día que se informa). El estrés postraumático se midió con la escala del Short Post-traumatic Stress Disorder Rating Interview (SPRINT - E) y la depresión, la ansiedad y el estrés se midieron con el test DASS - 21.
En el análisis multivariado se encontró que, fueron factores de riesgo para padecer TEPT, ser mujer (p< 0,001);tener grado de instrucción primaria (p<0,001); padecer obesidad (p< 0,001); de alguna enfermedad cardiovascular (p< 0,001); mayor cantidad de horas que se informa al día del tema COVID-19 (p< 0,001); si en casa alguien se enfermó de la COVID-19 (p= 0,045); si algún familiar falleció por la COVID-19 (p= 0,020); si alguna amistad falleció por la COVID-19 (p< 0,001); si tiene algún familiar con enfermedad psiquiátrica (p= 0,018); si tiene algún hábito nocivo (p< 0,001); y por último, si padece actualmente de un cuadro moderado o mayor de depresión (p< 0,001), ansiedad (p< 0,001) o estrés (p< 0,001). Fueron factores protectores, tener mayor edad (p< 0,001); y en comparación con quienes no tenían educación, tener estudios secundarios (p< 0,001), técnicos (p< 0,001), universitarios (p< 0,001) o de posgrado (p= 0,001). Los datos fueron ajustados por haber padecido la COVID-19, tener asma y la ciudad de residencia (tabla 4).
Tabla 4 Análisis bivariado y multivariado de los factores de riesgo al estrés post traumático en peruanos.
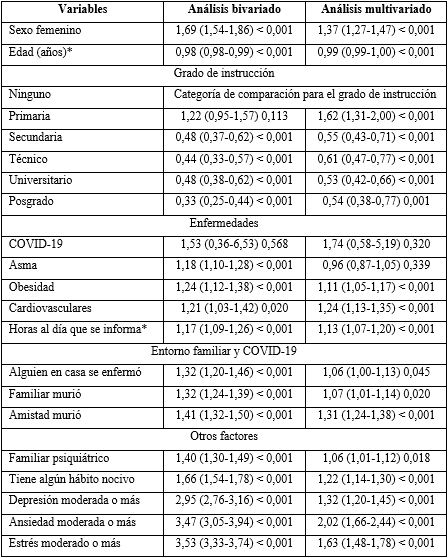
Las razones de prevalencia (izquierda), intervalos de confianza al 95% (dentro del paréntesis) y valores p (derecha), se obtuvieron con los modelos lineales generalizados (familia Poisson, función de enlace log, modelos para varianzas robustas y usando como grupo clúster el lugar de residencia). *Las variables fueron tomadas en su forma cuantitativa. El estrés postraumático se midió con la escala SPRINT-E; la depresión, ansiedad y estrés con el DASS-21.
DISCUSIÓN
Se encontró que 1 de cada 3 encuestados tuvo TEPT. Estos hallazgos coinciden con lo encontrado en los estudios epidemiológicos de salud mental que evalúan estrés postraumático, en los cuales se menciona que como promedio, más del 20 % de la población mayor de 12 años padece algún tipo de trastorno mental.10)
Este estudio evidenció que las mujeres tuvieron más riesgo de tener TEPT. Un estudio11 realizado en Chile reporta que las mujeres son las que mayor porcentaje de TEPT presentan después del terremoto del 2010. Esto se ratifica en otra publicación,12 que revela las particularidades de las mujeres, enfrentadas a las crisis, ante la posición que ocupan en la reconstrucción de la vida cotidiana, tanto en espacios familiares como socio-comunitarios.
En este estudio se observó que a mayor edad hubo menos TEPT. Se ha reportado que esta enfermedad se produce más a menudo en los niños, adolescentes, jóvenes y adultos de mediana edad. Puede afectar hasta 2 tercios de los niños en edades menores a 16 años; además, se pueden producir recuerdos y síntomas angustiantes en 1 de cada 8 niños.13 Esto también se reporta en la población afectada por el terremoto Manta (2016), en la cual hubo un índice mayor de TEPT agudo a medida que el estudiante se encontraba en menor año de estudios.14
Los que padecen obesidad o enfermedades cardiovasculares tuvieron más TEPT. Esto en parte puede deberse a que se ha demostrado que los trastornos de la salud mental están muy relacionados con la obesidad, las enfermedades cardiovasculares, las enfermedades cerebro-vasculares y otras.15,16,17
Se ha encontrado que quienes pasaban más horas informándose sobre la COVID-19 tuvieron mayor riesgo de TEPT. Se han dado muchas noticias falsas en medio de esta pandemia, que pueden ser tan perjudiciales como la misma pandemia, debido a que se extienden rápidamente por redes sociales.18
El que un familiar haya padecido de la COVID-19, que haya muerto algún familiar o amistad por esta enfermedad, tuvieron mayor riesgo para padecer de estrés post traumático. Zisook y otros19 encuentran en un estudio de 350 viudas y viudos, evaluados a los 2 meses del fallecimiento del cónyuge, en el cual, el 10 % (en fallecidos después de una enfermedad crónica), 9 % (fallecido de forma inesperada) y 36 % (fallecidos por causas "no naturales"), cumplieron con los criterios para TEPT. Jiang y otros20 indican, que las personas con familiares o amigos infectados con la COVID-19, tenían más probabilidades de tener síntomas de TEPT moderados.
Tener familiares con diagnósticos psiquiátricos estuvo asociado a un mayor riesgo de TEPT. En un estudio21 realizado con 36 pacientes con TEPT, muestra una historia positiva de psicopatología familiar (alcoholismo, depresión y trastornos de ansiedad) en el 66 % de los pacientes, del mismo modo Flory 22 encuentra que el 20 % de los quienes tenían antecedentes familiares de trastorno depresivo mayor tienen un riesgo incrementado de desarrollar TEPT.
Tener algún hábito nocivo, también estuvo asociado a un mayor riesgo de TEPT. En Chile se realizó un estudio,23 en el cual se demostró que el TEPT es un factor de riesgo para desarrollar consumo de sustancias. Por otra parte, en Colombia una investigación24 llegó a la conclusión, que las personas que consumen alcohol y cigarrillo se vinculan a patrones socioculturales propios que han sido precedidos por eventos traumáticos.
Padecer de depresión, ansiedad o estrés también genera un riesgo elevado de TEPT. En Colombia identificaron que la depresión está más asociada con los síntomas de trauma en esta población, lo cual produce síntomas de TEPT.25 Asimismo, en España hallaron que las personas que han sido diagnosticados de TEPT, tendrán una mayor probabilidad de padecer depresión y ansiedad.26
La principal limitación de este estudio fue el sesgo de selección, pues debido a las restricciones que supuso la pandemia de la COVID-19, el tipo de muestreo no fue probabilístico. No obstante, esta investigación resulta importante para poder sentar un primer análisis situacional, el cual que permite ver las variables más importantes que se asocian a este trastorno en la población peruana.
Fueron factores de riesgo para padecer TEPT: ser mujer; padecer de obesidad o de enfermedades cardiovasculares; pasar más horas al día informándose del tema; que un familiar haya padecido la COVID-19; que haya muerto algún familiar o amistad por esta enfermedad; tener familiares con diagnósticos psiquiátricos; tener algún hábito nocivo y padecer de depresión, ansiedad o estrés. Hubo menos riesgo de TEPT con mayor edad y mayor grado académico.