Introducción
El dengue es la enfermedad viral transmitida por artrópodos que más morbilidad y mortalidad ocasiona mundialmente. En el mundo actual, esta arbovirosis se considera la décima causa de muerte sobre todo en edades pediátricas. Es causado por uno de los cuatro serotipos de virus estrechamente relacionados, pero antigénicamente distintos (DEN-1, DEN-2, DEN-3 y DEN-4), pertenecientes al género Flavivirus y transmitido al ser humano a través de la picadura del mosquito hembra del género Aedes aegypti.1,2 La epidemia más grave informada en el continente americano se produjo en Cuba en el año 1981.3,4
Su incidencia ha aumentado en las últimas décadas a nivel mundial, por lo que es considerada hoy día como una enfermedad infecciosa emergente. La incidencia anual de la enfermedad alcanza hasta 50 millones de casos por año, de los cuales 500 000 personas son hospitalizadas y 20 000 mueren. Noventa y cinco por ciento de todos los casos de dengue grave ocurren en niños menores de 15 años de edad fundamentalmente debido al choque por dengue.5,6
Durante las últimas décadas, en las Américas se ha registrado el más drástico incremento en la actividad del virus, confirmando la circulación de los 4 serotipos, lo que aumenta el riesgo de aparición de las formas graves de la enfermedad.7 Nuestro contexto epidemiológico ha variado considerablemente, púes hemos experimentado también la circulación de los cuatro serotipos y co-circulación con el serotipo 2 que es el que se asocia con mayor frecuencia a la evolución desfavorable de la enfermedad.
El dengue grave es potencialmente mortal. La característica que distingue al dengue grave no es la aparición de hemorragia, sino más bien el escape de plasma por extravasación de plasma, que puede llevar de forma rápida al síndrome de choque por dengue (SCD) con hipotensión o choque manifiesto. Aunque el choque del dengue puede revertirse con una administración agresiva de líquidos, la clave del éxito terapéutico está en su prevención, ya que después de manifestado el choque, la tasa de letalidad puede ser superior a 10 %, aun en centros especializados.8
La nueva clasificación de la enfermedad emitida por la Organización Mundial de la Salud (OMS) y la Organización Panamericana de la Salud (OPS) establece los criterios de dengue y dengue grave y permite la identificación de los signos de alarma como indicadores precoces de choque para la administración rápida y enérgica de fluidos parenterales.9 El objetivo del presente estudio ha sido caracterizar el comportamiento clínico y de laboratorio del choque por dengue en niños a partir de un año de edad.
Métodos
El estudio se realizó en la Unidad de Cuidados Intensivos (UCI) del Hospital Pediátrico Docente Cerro. Es un estudio de corte transversal, de enero a diciembre del 2013, a partir de los datos obtenidos de los registros médicos de pacientes (1 a 18 años), desde el inicio de los síntomas y signos hasta el día del alta médica, siguiendo un protocolo estandarizado de acuerdo con las Guías Cubanas aprobadas por el MINSAP).10 El universo de estudio estuvo conformado por los 195 pacientes hospitalizados en ese servicio durante el período y la muestra quedó constituida por los 19 pacientes que cumplieron con los criterios de choque por dengue. Los criterios de dengue y dengue grave fueron los establecidos por la OPS y la OMS, así como la definición de choque por dengue y otras definiciones operacionales han sido emitidas por la OMS/OPS.11
Para la recolección de la información se utilizó una guía estructurada donde se recogieron las variables a partir de la revisión de las historias clínicas de los pacientes estudiados. Se consideraron como variables de interés: la edad agrupada (1-5, 6-10, 11-15, 16 y más años), el sexo, color de la piel, la procedencia (sala de hospitalización o cuerpo de guardia), antecedentes patológicos personales, valoración nutricional, fecha de inicio de los síntomas, motivo de ingreso, signos y síntomas del choque clínico o subclínico, signos de alarma y tratamiento.
Se utilizaron como definiciones: choque inicial la presencia de manifestaciones de hipoperfusión sin hipotensión arterial, y choque establecido: presencia de manifestaciones de hipoperfusión con hipotensión arterial. Dentro de los criterios de exclusión se consideraron aquellos pacientes cuyos expedientes clínicos se encontraron incompletos, los que abandonaron la hospitalización sin concluir el seguimiento de la fase crítica o se trasladaron a otras instituciones antes de realizar todas las determinaciones necesarias para el diagnóstico de dengue.
Para determinar el estado de tensión arterial, se utilizaron las tablas estandarizadas de presión sanguínea.12 Se consideró normotensión cuando la presión arterial sistólica y diastólica son menores del percentil 90; hipotensión en niños mayores de 10 años: presión sistólica menor de 90 mmHg, hipotensión en niños de 1 a 10 años: presión sistólica menor que: 70 mmHg + (edad en años x 2). Tensión arterial diferencial: es la diferencia entre la presión arterial sistólica y diastólica. Si resultado menor o igual a 20 mmHg se considera signo de choque. El tratamiento recibido por estos pacientes fue el que orientan las Guías del Ministerio de Salud Pública (MINSAP) de Cuba.10
Para el análisis de los datos se utilizaron los paquetes estadísticos Statgraphics y Epidat versión 3.1 y para el análisis de las variables de estudios cualitativas y cuantitativas se utilizaron medidas de resumen como frecuencias, porcentaje, además del rango, mediana y moda para las cuantitativas.
El proyecto fue evaluado y aprobado por la comisión de ética médica de las instituciones involucradas. Se garantizó el anonimato y la custodia de la información cumpliendo con los principios de la ética médica. El consentimiento no fue necesario ya que el dato primario fue colectado de las historias clínicas.
Resultados
Durante el período de estudio, 19 niños mayores o iguales a un año de edad todos con dengue confirmado y con diagnóstico clínico de choque fueron ingresados en la UCI del Hospital Pediátrico Docente del Cerro. Predominaron los pacientes que ingresaron directamente en la UCI al momento de su hospitalización (78,9 %). El 21,1 % restante ya estaba internado en la institución, pero en salas de observación al paciente con dengue. No se realizó la exclusión de ningún paciente ya que todos cumplieron con los criterios de inclusión.
Según la edad, la mayor proporción de pacientes incluidos en el estudio fue el grupo de niños entre 6 y 10 años de edad (37 %), seguido por el grupo de 16 y más años (26,2 %), afectándose con mayor frecuencia el sexo femenino (57,8%). Existió un predominio del color de la piel blanco (63,1 %). De los pacientes estudiados, 84,2 % fueron clasificados como eutróficos, distribuidos de manera muy similar en todos los grupos de edad. Existió un predominio de antecedentes personales de buena salud (42 %), aunque un número de pacientes había tenido manifestaciones alérgicas: de tipo medicamentosa (21,0 %), respiratoria, digestiva o ambas (15,7 %) o asma bronquial (21,0 %).
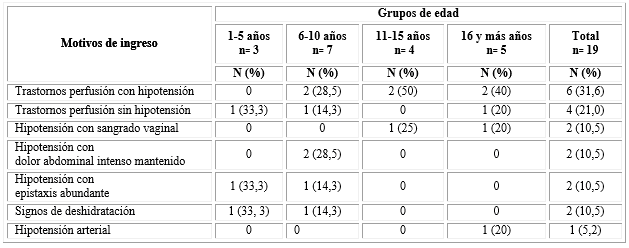
El mayor número de estos ingresos en la UCI se produjo entre el tercero y cuarto día de evolución de la enfermedad, lo cual fue más evidente en el grupo de edad de 16 a 18 años (33,3 % en cada uno de esos días, para este grupo). Solo cinco pacientes se hospitalizaron al sexto día o posterior a este. La hipotensión arterial asociada a trastornos de perfusión (31, 6 %) constituyó el motivo de ingreso más frecuente en la UCI, mientras que los trastornos de perfusión sin hipotensión (21,0 %) le siguieron en orden de frecuencia. Otras veces, la hipotensión constatada al momento del ingreso estuvo acompañada de algún tipo de sangrado (vaginal una vez y epistaxis en otra) o de dolor abdominal intenso y mantenido una vez fue el único signo al momento de la internación. Salvo en una ocasión, todos los que ingresaron con hipotensión eran pacientes con edades de seis o más años. Dos pacientes tuvieron signos de deshidratación como causa de admisión en la UCI (Tabla 1).
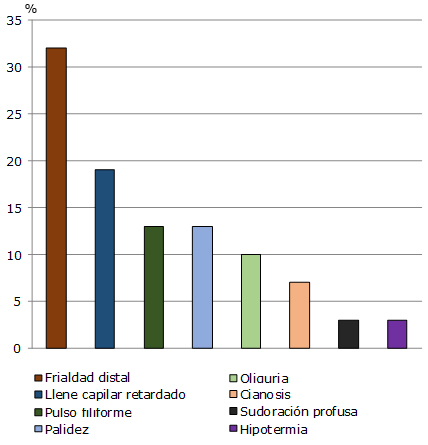
De los síntomas y signos clínicos que traducen la presencia de trastornos de la perfusión tisular como expresión del choque clínico o subclínico por virus dengue fue la frialdad distal la que se presentó con mayor frecuencia (32 %), seguida del retardo del llenado capilar que se presentó en seis pacientes (19 %). Pulso filiforme (13 %), palidez (13 %), y oliguria (10 %) también fueron constatados, así como otros signos que lo hicieron en menor proporción, aunque todos con importancia clínica según cada paciente en particular, como cianosis, hipotermia y sudoración profusa. (Fig. 1).
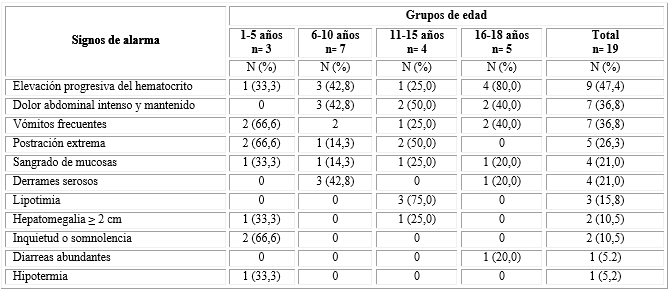
Del total de pacientes estudiado, 18 (94,7 %) presentaron signos de alarma. De estos, la elevación progresiva del hematocrito resultó el más frecuente (nueve pacientes en total), sobre todo en el grupo de 16 a 18 años de edad (80 %), seguido por el dolor abdominal intenso y mantenido en siete pacientes (presente en el 50 % de los pacientes de 11 a 15 años) y los vómitos frecuentes presentes en siete pacientes (66,6 % del grupo de menor edad) (Tabla 2).
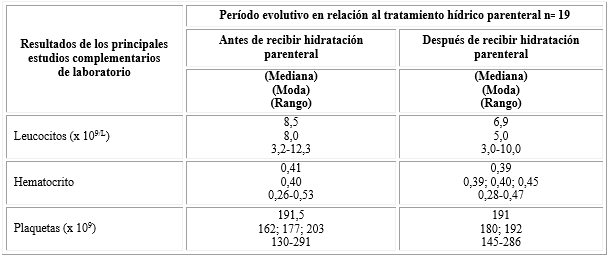
Al analizar el comportamiento de los estudios de laboratorio básicos realizados antes y después de la administración de líquidos parenterales se observó un discreto descenso de los valores de la mediana (6,9), de la moda (5) y del rango (3,0-10,0) en el recuento de leucocitos. En cuanto al hematocrito se observó un descenso discreto de la mediana (0,41/0,39), mientras que la moda sufrió más variación, pues fueron más frecuentes los valores iguales a 0,39 - 0,40 - 0,45, y el rango también mostró disminución (0,26-0,53/ 0,28-0,47). El recuento plaquetario no mostró variación de la mediana manteniéndose las cifras de 191 x 109. Al analizar el rango de este estudio, los valores más bajos registrados fueron 130 x 109 y los más elevados 291 x109, ambos observados antes de la administración de líquidos parenterales (Tabla 3).
Tabla 3- Resultados de los estudios de laboratorio realizados antes y después de recibir tratamiento hídrico parenteral
Las soluciones cristaloides fueron utilizadas en el 100 % de los pacientes en la primera hora, particularmente la solución isotónica de cloruro de sodio al 0,9 %, mientras que la solución de Ringer lactato solo fue utilizada en aquellos pacientes con pérdidas electrolíticas por vómitos y diarreas. La dosis de ataque más frecuente fue de 20 mL/kg/1 h y el rango osciló entre 10-21,6 mL/kg/1 h. La mayoría de los pacientes recibió una sola vez esa cantidad de líquidos como dosis de ataque, aunque una minoría necesitó de la administración de dos y hasta tres veces dicha cantidad. La dosis promedio de la hidratación de mantenimiento fue de 1756 mL/m2/24 h. En la mayoría de los pacientes la hidratación de mantenimiento se mantuvo durante 24 h y el rango osciló entre 24-120 h. Se utilizaron soluciones coloides en cuatro pacientes. Todos los pacientes evolucionaron favorablemente no produciéndose ninguna defunción.
Discusión
El presente estudio muestra que el grupo de edad comprometido con mayor frecuencia fue el de los pacientes mayores de 10 años, mientras que los niños prescolares fueron los menos afectados en cuanto a frecuencia. Esto último pudiera estar relacionado con la menor posibilidad tenida por estos niños de exposición anterior a otros serotipos del virus, como proclama la hipótesis secuencial.13 Esta teoría establece que la presencia de anticuerpos heterotípicos favorece la entrada del nuevo virus al monocito del huésped, aumentando la viremia, a la vez que activa esta célula la cual libera una cantidad exagerada de citoquinas, todo lo cual conduce al dengue grave.13
La historia del dengue grave en Cuba parece favorecer esta interpretación patogénica, al menos en parte. Aquí se produjo la primera epidemia de dengue hemorrágico y choque por dengue en la Región de las Américas producida por el serotipo 2 en 1981. Durante la misma, los pacientes que con mayor frecuencia presentaron dengue grave fueron niños menores de 15 años y, de estos, la mayoría eran escolares y adolescentes (78,1 %) quienes podían haber sido previamente infectados por el virus serotipo 1 que circuló en 1977, mientras que los preescolares (18,4 %) y los lactantes (3,5 %) constituyeron la minoría, cuya menor edad les impidió tener contacto con el mismo.14 Después, en nuestro país no hubo circulación de virus del dengue durante dieciséis años, demostrado por la vigilancia epidemiológica y serológica de casos febriles y en 1997, durante un brote localizado a Santiago de Cuba, agravaron solamente adultos, quienes supuestamente mantenían anticuerpos contra el virus serotipo 1 adquirido en 1977.15 En ambas ocasiones circuló una cepa muy virulenta del virus dengue 2.
Se acepta actualmente que no es un solo factor, sino un conjunto de factores actuando en combinación los que determinan la evolución hacia la gravedad por dengue. Hay factores del virus (virulencia de la cepa, carga viral y otros) así como factores propios de cada huésped, como la edad, el sexo, color de la piel, antecedentes genéticos, estado nutricional y enfermedades subyacentes, los cuales pueden interactuar con los virales y favorecer la aparición de los cuadros graves de la enfermedad.16,17,18
En relación el sexo, el presente estudio reveló un predominio del sexo femenino en los casos de choque por dengue. Sobre este tema en la literatura médica se muestran resultados controversiales. Hay evidencias de que la respuesta inmune femenina es más competente que la masculina, lo que puede resultar en una mayor producción de citoquinas.19 Además, el sistema de capilares en las mujeres es más propenso a aumentar la permeabilidad que el de los hombres.20 Varios autores han descrito, por el contrario, una mayor incidencia de las formas clínicas más graves en el sexo masculino.21
El estudio realizado revela que el mayor número de hospitalizaciones se realizaron entre el tercero y cuarto día de evolución de la enfermedad, sobre todo en pacientes de 16 a 18 años, así como el predominio de los pacientes que ingresaron directamente en la UCI (78,9%) ya con signos de gravedad. Este ingreso tardío ha sido observado en otras epidemias de la Región, con un desenlace desfavorable.8
La hipotensión arterial sin otros trastornos de perfusión, sobre todo en pacientes mayores de 6 años de edad y el choque establecido fueron las variedades clínicas más frecuentemente presentadas por los pacientes de la presente serie, tal como ha ocurrido en epidemias de otros países.22 Hoy se acepta que la hipotensión es un signo tardío de choque y la vigilancia clínica de los pacientes con dengue debe identificar precozmente los síntomas y signos clínicos que traducen la presencia de trastornos de la perfusión tisular (fase inicial del choque), tales como frialdad distal y retardo del llenado capilar, que resultaron ser los más frecuentes en nuestro estudio, entre otros.23
El dengue con signos de alarma (SA) es una categoría útil para la identificación precoz del paciente que va a evolucionar al choque, tal como establece la nueva clasificación de OMS/OPS.24,25 Uno de ellos es la elevación progresiva del hematocrito por extravasación de plasma, que fue el de mayor frecuencia en nuestro estudio, sobre todo en niños mayores de 16 años. Algunos síntomas digestivos como el dolor abdominal intenso y mantenido y los vómitos frecuentes también fueron frecuentes en la presente investigación, estos últimos sobre todo en los menores de 5 años. En otros estudios como en el nuestro, los síntomas gastrointestinales asociados a signos de fuga vascular se han descrito premonitorios de choque y estuvieron presentes de modo importante.26,27,28
El recuento de leucocitos y plaquetario no mostró variación significativa, siguiendo los cambios que se describen durante el curso evolutivo de la enfermedad desde el punto de vista de los estudios de laboratorio, tal como reflejan otros estudios.27 Es el aumento progresivo del hematocrito lo que refleja el escape plasmático, sirve de guía para la reposición de fluidos y es el único que puede ser modificado por la terapia hídrica.29
En el presente estudio no se produjo ninguna defunción por dengue grave. Otros estudios reflejan la alta mortalidad de los pacientes, quienes ingresaron en estado avanzado del choque, ya con hemorragias digestivas, edema pulmonar no cardiogénico y otras complicaciones. Estos cuadros extremos no deben considerarse complicaciones del dengue sino del choque prolongado.30 Las guías de manejo del paciente con choque por dengue publicadas hasta la fecha, incluidas la de nuestro país abogan por la utilización de soluciones cristaloides para la reposición de líquidos, las cuales fueron cumplidas. Solamente cuatro pacientes no respondieron a la terapia anterior y necesitaron la administración de coloides y aminas vasoactivas. Los coloides solo están indicados en pacientes que permanecen en choque y el hematocrito se eleva.10,11,31 Para el inicio de la reposición, no existe evidencia que muestre una diferencia significativa entre la reanimación con coloides o cristaloides. Para el tratamiento de la trombocitopenia con transfusión de plaquetas, no se encontraron estudios clínicos experimentales o cuasi experimentales32 que lo sustentaran.
Los resultados favorables de la aplicación de nuestro protocolo de atención se evidencian en el presente trabajo, donde todos los pacientes estudiados evolucionaron favorablemente. El tratamiento del dengue es básicamente sintomático y de soporte dirigido a prevenir, diagnosticar y tratar precozmente las complicaciones, en especial las relacionadas con la hipovolemia asociada al choque y las hemorragias consecuentes al mismo a veces por coagulación intravascular diseminada, tal como ocurre cuando hay demora en su identificación y tratamiento33 y evitables tal como hemos hecho en nuestra UCI. Nuestro país dispone de protocolos de oportuna actuación frente a los primeros signos de alarma evitando así la evolución a las formas graves de la enfermedad. No obstante, el dengue sigue siendo un desafío diagnóstico, en particular en niños. La evolución clínica favorable de los pacientes mediante el uso de la terapia hídrica parenteral con soluciones cristaloides, a las dosis recomendadas en los protocolos de actuación emitidos por el MINSAP, corroboran la efectividad de los mismos.
Conclusiones
Todos los pacientes evolucionaron satisfactoriamente; no hubo ningún fallecimiento por dengue a pesar de que la mayoría fueron hospitalizados durante la fase crítica de la enfermedad, existiendo una identificación adecuada de los signos de alarma, y un adecuado control y tratamiento de las formas clínicas de choque por dengue. El predominio del choque por dengue en niños mayores y adolescentes es sugestivo de infección secundaria por este arbovirus. La hipotensión arterial refleja un estadio avanzado del choque por dengue, lo cual puede conducir a la internación tardía de algunos pacientes a la UCI.