Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Hematología, Inmunología y Hemoterapia
versión impresa ISSN 0864-0289
Rev Cubana Hematol Inmunol Hemoter vol.28 no.1 Ciudad de la Habana ene.-mar. 2012
TÉCNICAS
Técnicas electroforéticas en el HYDRASYS 2. Utilidad diagnóstica en diferentes enfermedades
Electrophoretic techniques in HYDRASYS 2. Diagnostic usability in different diseases
Lic. Liz Mabel Díaz-Barroso, Lic. Haycelvi Cisneros-Zerquera, Lic. Maydelín Miguel-Morales, Téc. Graciela Pérez-Diez de los Ríos, Téc. Ana Hernández-Martínez, Téc. Grisel Uley-del Rosario, DraCs. Marianela Estrada-del Cueto
Instituto de Hematología e Inmunología. La Habana, Cuba.
RESUMEN
Se presentan los resultados de la estandarización de las técnicas de electroforesis de hemoglobina (Hb), isoenzimas de la deshidrogenasa láctica (LDH) y proteinuria en el equipo Hydrasys 2, así como el estudio de pacientes atendidos en el Instituto de Hematología e Inmunología y en otros centros hospitalarios del país. Se realizó el diagnóstico de 149 portadores de hemoglobinopatías (AS, AC, b talasemia heterocigótica, variante rápida), 60 enfermos (SS, SC, CC), 24 pacientes con a talasemia o deficiencia de hierro y se cuantificó la hemoglobina fetal a 93 casos con hemoglobinopatía S. Se determinaron los valores normales de actividad e isoenzimas de LDH en la población mediante el estudio de 50 donantes de sangre. En los pacientes con anemia drepanocítica se encontró un aumento significativo de la isoenzima 1 (p= 0,000) y disminución de isoenzimas 3 (p= 0,002). Se realizó el estudio de proteínas en orina a 8 pacientes con enfermedades hematológicas que presentaron microalbuminuria al menos en 2 ocasiones, con concentraciones ³ 0,04 g/L. En 2 pacientes el resultado fue normal; en 2 se encontraron proteínas de origen tubular; y en otros 2, proteínas de origen glomerular.
Palabras clave: electroforesis en gel de agarosa, proteínas sanguíneas, equipo HYDRASYS 2.
ABSTRACT
We present the results of the standardization of the techniques of electrophoresis of hemoglobin (Hb), lactate dehydrogenase isoenzymes (LDH) and proteinuria in HYDRASYS 2 equipment, and the study of patients treated at the Institute of Hematology and Immunology and other hospitals in the country. 149 hemoglobinopathies carriers were diagnosed (AS, AC, b thalassemia heterozygous fast variant), 60 patients (SS, SC, CC), 24 patients with athalassemia or iron deficiency. Fetal hemoglobin was quantified in 93 cases with hemoglobinopaty S. Normal values of activity and LDH isoenzymes were determined in the population through the study of 50 blood donors. In patients with sickle cell anemia we found a significant increase in isoenzyme 1 (p=0.000) and isozyme 3 decreased (p=0.002). We performed the study of proteins in urine in 8 patients with hematologic malignancies who had microalbuminuria at least 2 times, with concentrations ³ 0.04 g / L. In 2 patients the results were normal, in 2 proteins were tubular origin, and in 2, proteins of glomerular origin.
Key words: agarose gel electrophoresis, blood proteins, equipment HYDRASYS 2.
INTRODUCCIÓN
A partir de mediados del siglo pasado se comenzaron a desarrollar técnicas para el análisis de las proteínas presentes en la sangre y otros fluidos biológicos. A tal efecto se han empleado diferentes técnicas y soportes: papel de filtro, almidón de papa, almidón hidrolizado, agar, acetato de celulosa, poliacrilamida, agarosa, cromatografía líquida de intercambio catiónico de alta resolución (HPLC), cromatografía líquida de proteínas rápida (FPLC), enfoque isoeléctrico (IEF) en poliacrilamida, enfoque isoeléctrico (EF) capilar, entre otros.1-9
Con el descubrimiento en el siglo XX, de la presencia de isoenzimas o alelos de un número importante de proteínas con implicaciones clínicas en diferentes enfermedades, se abrió un nuevo campo dentro de las investigaciones de laboratorio, lo que determinó que se desarrollara su estudio mediante técnicas electroforéticas con fines diagnósticos y pronósticos.1,3-6,8,10
Debido a la importancia que tiene el análisis de algunas proteínas sanguíneas para el diagnóstico y tratamiento de enfermedades hematológicas y la posibilidad de su estudio en un equipo de electroforesis semi-automatizado HYDRASYS 2 de la Firma Sebia (Francia), se estandarizaron 3 técnicas para el estudio de enfermedades hematológicas: la electroforesis de hemoglobina (Hb) (Hydragel 15 hemoglobin[E] Ref. 4126); las isoenzimas de la deshidrogenasa láctica (LDH) (Hydragel 15 iso-LDH; Ref. 4130) y la proteinuria (Hydragel 5 proteinuria Ref. 4115).6 En este trabajo se presentan los resultados del estudio electroforético de estas 3 proteínas y su utilidad en el estudio de diferentes enfermedades.
MÉTODOS
En el equipo Hydrasys 2 se estandarizaron las técnicas de electroforesis de Hb en medio alcalino, isoenzimas de LDH y proteinuria, en geles de agarosa pre-empacados y siguiendo la metodología establecida por los fabricantes de la firma Sebia (Francia).6
Se realizó la electroforesis de Hb en medio alcalino a pacientes atendidos en el Instituto de Hematología e Inmunología (IHI) y en otros centros asistenciales del país, en el período comprendido entre el 1 de septiembre de 2009 y el 31 de mayo de 2010.
Se determinaron los valores normales de la actividad y las isoenzimas de LDH en nuestra población mediante el estudio de 50 donantes de sangre y se estudiaron 63 pacientes con anemia drepanocítica (AD).
Se realizó la electroforesis de proteínas en orina de 24 horas (proteinuria) a 8 pacientes con enfermedades hematológicas que presentaron microalbuminuria con concentraciones ³ 0,04 g/L al menos en 2 ocasiones durante una semana.
Los resultados de las isoenzimas de LDH en pacientes con AD se compararon con los valores normales en la población mediante la prueba de la t Student. El nivel de significación utilizado fue de p ≤ 0,05.
RESULTADOS
Los resultados obtenidos con la estandarización de las 3 técnicas electroforéticas fueron satisfactorios.
Se realizó la electroforesis de Hb en medio alcalino a 1 446 pacientes: 931 (64,4 %) atendidos en el IHI; 423 (29,3 %) remitidos de otros hospitales, policlínicos y consultorios de La Habana y 92 (6,3 %) de otras provincias del país. Se cuantificó el porcentaje de Hb A en 93 enfermos con hemoglobinopatías que requirieron de exanguinotransfusión. A 193 enfermos se les cuantificó la Hb F; de ellos, el 75,2 % (n=140) mostraron valores elevados. Se determinaron los niveles de Hb A2 en 132 casos; en 20 (15,2 %) estaba aumentada y en 24 (18,2 %) disminuida.
En la figura 1 se muestra el resultado de una electroforesis de Hb. Se observan casos con el patrón normal (Hb AA) y otros con diferentes hemoglobinopatías estructurales.
Se diagnosticaron 149 portadores (heterocigóticos) de hemoglobinas anormales cualitativas; 60 enfermos, 24 pacientes con a talasemia o deficiencia de hierro y 20 con b talasemia heterocigótica (tabla 1).
Los resultados de la estandarización de la actividad enzimática total de LDH e isoenzimas, así como el porcentaje de cada una de ellas en nuestra población, se representa en la tabla 2. No se encontró diferencia con los resultados reportados en la literatura.
En la figura 2 se presenta un gel de isoenzimas de LDH donde se observan patrones normales y patológicos. El estudio de pacientes con AD (n=63) mostró aumento significativo de la isoenzima 1 (p=0,000) y disminución significativa de la isoenzima 3 (p=0,002) (Fig. 3).
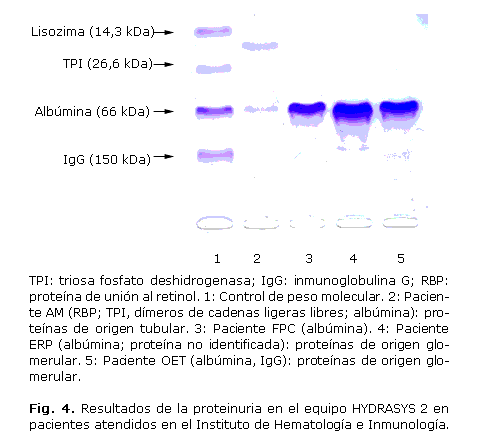
A 8 pacientes del IHI con diferentes enfermedades hematológicas se les realizó el estudio de proteinuria. En 2 enfermos el resultado fue negativo y el mismo número de casos presentaron albuminuria, proteínas de origen tubular y proteínas de origen glomerular, respectivamente. En la figura 4 se observa el resultado de 4 de los pacientes evaluados.
DISCUSIÓN
La utilización de este equipo de electroforesis es de gran valor para el diagnóstico de las hemoglobinopatías, no solo porque es uno de los más utilizados internacionalmente, sino porque además, elimina errores técnicos que influyen en la interpretación de los resultados que ocurren con cierta frecuencia con el método tradicionalmente empleado en acetato de celulosa. Por otra parte, permite evaluar otras proteínas sanguíneas y de diferentes fluidos biológicos.5,6,8,11-17
La estandarización de las técnicas se realizó siguiendo la metodología establecida por la Firma Sebia. Los resultados obtenidos en cada una de las técnicas evaluadas fueron similares a los descritos por los fabricantes.6
La electroforesis de Hb a pH alcalino mostró una buena resolución de las bandas, muy superior a la que se obtiene con la electroforesis en acetato de celulosa.18,19 Ello permitió no solo el diagnóstico de las hemoglobinopatías cualitativas, sino que también fue posible cuantificar la Hb A2, que es una determinación indispensable para el diagnóstico de la b-talasemia heterocigótica o de una posible a-talasemia. Hasta estos momentos, la Hb A2 se realizaba por la técnica de Bernini20 que es extremadamente laboriosa, donde el tiempo de obtención de los resultados es muy prolongado. En la literatura se refiere que el método electroforético en agarosa no es el óptimo para la cuantificación de la Hb A2, por lo que se han desarrollado otras técnicas para su determinación.9,18,19 Sin embargo, los resultados encontrados en este estudio demostraron ser de utilidad para el diagnóstico de las hemoglobinopatías cuantitativas. Para concluir que un paciente tiene una b-talasemia heterocigótica siempre se realizó el estudio a los padres.
La cuantificación de la Hb, que tradicionalmente se realiza por la técnica de Betke y otros,21 permite determinar niveles dentro del rango normal (≤ 2,0 %) con resultados confiables hasta valores ≤ 15,0 %. Para cifras superiores se emplea la técnica de Jonxis.22
Tanto en la electroforesis en acetato de celulosa como en la de azarosa, no es posible determinar niveles normales de Hb F. En el gel de agarosa del equipo HYDRASYS 2 se requiere de concentraciones ³ 4 %, por lo que es útil para el diagnóstico de enfermos con persistencia hereditaria de hemoglobina fetal (PHHF), b-talasemia mayor e intermedia, db-talasemia heterocigótica y homocigótica y en un elevado porcentaje de enfermos con drepanocitosis. Todos los casos a los que se les determinó la Hb F reunían estas características.
La electroforesis de Hb en medio alcalino es muy útil también en el estudio de pacientes con hemoglobinopatías que por diferentes complicaciones requieren de tratamiento con exanguinotransfusión. El resultado de esta prueba es decisivo para la conducta terapéutica inmediata, por eso el estudio se indica generalmente con urgencia. Con esta técnica, el tiempo de demora en informar el resultado es mucho menor y más confiable, ya que el equipo tiene un escáner acoplado que permite la cuantificación exacta del porcentaje de cada hemoglobina.
Después de estandarizar la técnica de las isoenzimas de LDH, que mostró también una mejor resolución de las bandas que la empleada anteriormente con geles de poliacrilamida, se realizó el estudio a 63 pacientes con AD. Algunos investigadores han encontrado un aumento significativo de las isoenzimas 1 y 2 en los pacientes con esta enfermedad;10 sin embargo, en nuestra evaluación solo se observó aumento significativo de la isoenzima 1 y disminución significativa de la isoenzima 3.
Esta técnica no solo es útil en la evaluación de pacientes con AD, sino en otras enfermedades hematológicas como: distintos tipos de linfoma, anemia hemolítica autoinmune, púrpura trombocitopénica trombótica y algunos síndromes mieloproliferativos, entre otras.23-27
La proteinuria se emplea desde hace años para la evaluación de daño renal y existen diferentes opciones para su estudio.28-33 Sin embargo, la orina de 24 horas sigue siendo la prueba por excelencia. La ventaja no es solo la posibilidad de cuantificar la proteinuria y creatinuria total, sino que permite conocer cuáles proteínas se están secretando para poder clasificarlas y orientarse en el posible mecanismo fisiopatológico.30
Los resultados de este estudio mostraron que de los 8 enfermos evaluados, 2 presentaron albuminuria, 2 proteínas de origen tubular, y otros 2 proteínas de origen glomerular.
Diferentes enfermedades hematológicas pueden presentar daño renal, por lo que esta prueba puede ser de mucha utilidad para nuestros pacientes.
REFERENCIAS BIBLIOGRÁFICAS
1. Andrews AT. Electrophoresis. Theory, techniques and biochemical and clinical applications. Monographs on Physical Biochemistry. 2nd ed. Oxford: Science Publications. Clarendon Press; 1986.
2. Ryan K, Bain BJ, Worthington D, James J, Pleus D, Mason A, et al. Significant haemoglobinopathies: guidelines for screening and diagnosis. Br J Haematol. 2010 Apr;149(1):35-49. PMID: 20067565 [PubMed - indexed for MEDLINE].
3. Villegas A. Talasemias: clasificación y diagnóstico. Programa Educacional. XXVI Congreso Nacional de la SETH. Reunión Nacional de la CEHH; 2010 Octubre 28-30; Las Palmas de Gran Canarias; 2002.
4. Giblett ER. Genetic markers in human blood. 1th ed. Oxford and Edinburgh: Blackwell Scientific Publications; 1969.
5. Le Bricon T, Erlich D, Bengoufa D, Dussaucy M, Garnier JP, Bousquet B. SDS-agarose gel electrophoresis of urinary proteins. Application in multiple myeloma. Clin Chem. 1998 Jun;44(6 Pt1):1991-7. PMID: 9625042 [PubMed - indexed for MEDLINE].
6. Hydrasys 2. The new automated agarose gel electrophoresis multiparametric system. Sebia. Evry Cedex. France; 2009.
7. Colombo B, Guerchicoff E, Martínez G. Genética y clínica de las hemoglobinas humanas. La Habana: Editorial Pueblo y Educación; 1993.
8. Karras DJ, Kane DL. Serum markers in the emergency department diagnosis of acute myocardial infarction. Emerg Med Clin North Am. 2001 May;19(2):321-37. PMID: 11373981 [PubMed - indexed for MEDLINE].
9. Tangvarasittichai S, Tangvarasittichai O, Jermnin N. Comparison of fast protein liquid chromatography (FPLC) with HPLC, electrophoresis & microcolumn chromatography techniques for the diagnosis of b-thalassemia. Indian J Med Res. 2009 Mar;129(3):242-8. PMID: 19491415 [PubMed - indexed for MEDLINE].
10. Kato GJ, Machado RF, Little JA, Taylor VI J, Morris CR, Nichols JS, et al. Lactate dehydrogenase as biomarker of hemolysis-associated nitric oxide resistance, priapism, leg ulceration, pulmonary hypertension, and death in patients with sickle cell disease. Blood. 2006 Mar 15;107(6):2279-85. PMID:16291595 [PubMed - indexed for MEDLINE].
11. Gurkan S, Scarponi KJ, Hotckiss H, Savage B, Drachtman R. Lactate dehydrogenase as a predictor of kidney involvement in patients with sickle cell anemia. Pediatr Nephrol. 2010 Oct;25(10):2123-7. PMID: 20517617 [PubMed - indexed for MEDLINE].
12. Holding S, Spradbery D, Hoole R, Wilmot R, Schields ML, Levoguer AM, et al. Use of serum free light chain analysis and urine protein electrophoresis for detection of monoclonal gammopathies. Clin Chem Lab Med. 2011 Jan;49(1):83-8. PMID: 20961192 [PubMed - in process].
13. Dispenzieri A, Kyle R, Merlini G, Miguel JS, Ludwig H, Haiek R, el al. International myeloma working group guidelines for serum-free light chain analysis in multiple myeloma and related disorders. Leukemia. 2009 Feb;23(2):215-24. PMID: 19020545 [PubMed - indexed for MEDLINE].
14. Candiano G, Bruschi M, Petretto A, Santucci L, Del Boccio P, Urbani A, et al. Proteins and protein fragments in nephrotic syndrome: clusters, specificity and mechanism. Proteomics Clin Appl. 2008 Jul;2(2-7):956-63. doi: 10.1002/prca.200780157. PMID: 21136897 [PubMed - in process].
15. Nakayama A, Sakatsume M, Kasama T, Geivo F, Isobe M, Sato K, et al. Molecular heterogeneity of urinary albumin in glomerulonephritis: comparison of cardiovascular disease with albuminuria. Clin Chem Acta. 2009 Apr;402(1-2):94-101. PMID: 19150611 [PubMed - indexed for MEDLINE].
16. Abo-Senah H, Moharram M, El Nahas AM. Cardiorenal risk prevalence in sickle cell hemoglobinopathy. Nephron Clin Pract. 2009;112(2):c98-c106 (DOI:10.1159/000213897) PMID: 19390209 [PubMed - indexed for MEDLINE].
17. Huijgen HJ, Sanders GT, Koster RW, Bossuyt PM. The clinical value of lactate dehydrogenase in serum: a quantitative review. Eur J Chem Clin Biochem. 1997 Aug;35(8):569-79. PMID: 9298346 [PubMed - indexed for MEDLINE].
18. Ryan K, Blain BJ, Worthington D, James J, Plews D, Mason A, et al. Significant hemoglobinopathies: guidelines for screening and diagnosis. Br J Haematol. 2010 Apr;149(1):35-49. PMID: 20067565 [PubMed - indexed for MEDLINE].
19. The laboratory diagnosis of haemoglobinopathies. Guidelines. Br J Haematol. 1998 Jun;101(4): 783-92. PMID: 9674756 [PubMed - indexed for MEDLINE].
20. Bernini LF. Rapid determination of Hb A2 by DEAE-cellulose chromatography. Biochem Genet. 1969 Jan;2(4):305-10. PMID: 5770237 [PubMed - indexed for MEDLINE].
21. Betke K, Marti MR, Schlicht I. Estimation of small percentages of foetal haemoglobin. Nature. 1959 Dec 12;184(Suppl24):1877-8. PMID:13800165 [PubMed - indexed for MEDLINE].
22. Jonxis EJ, Huisman THJ. A Laboratory manual on abnormal haemoglobins. 2nd ed. London: Blackwell Scientific Publications; 1969.
23. Bouafia F, Drai J, Bienvenu J, Thieblemont C, Espinouse D, Salles G, et al. Profiles and prognostic values of serum LDH isoenzymes in patients with haematopoietic malignancies. Electronic Journal of Oncology [internet] 2004 [cited 2004 July-August; 91(7-8):[E229-40]. Available from: http://www.john-libbey-eurotext.fr/e-docs/00/04/05/D1/vers_alt/VersionPDF.pdf
24. Drent M, Cobben NA, Henderson RF, Wouters EF, van Dieijem-Visser M. Usefulness of lactate dehydrogenase and its isoenzymes as indicator of lung damage or inflammation. Eur Respir J. 1996 Aug;9(8):1736-42. PMID:8866602 [PubMed - indexed for MEDLINE].
25. Dumontet C, Drai J, Bienvenu J, Berard EN, Thieblemont C, Bouafia F, et al. Profiles and prognostic values of LDH isoenzymes in patients with non-Hodgkin´s lymphoma Leukemia. 1999 May;13(5):811-7. PMID: 10374888 [PubMed - indexed for MEDLINE].
26. Cohen JA, Brecher ME, Bandarenko N. Cellular source of serum lactate dehydrogenase elevation in patients with thrombocytopenic purpura. J Clin Apheresis. 1998;13(1):16-9. PMID: 9590492 [PubMed - indexed for MEDLINE].
27. Zhan H, Streiff MB, King KE, Segal JB. Thrombotic thrombocytopenic purpura at the Johns Hopkins Hospital from 1992 to 2008: clinical outcomes and risk factors for relapse. Transfusion. 2010 Apr;50(4):868-74. PMID: 20003052 [PubMed - indexed for MEDLINE].
28. Parra CE, Castillo JS, López RP, Andrade RE. Síndrome nefrótico y proteinuria: correlación clínico-patológica. Revisión de biopsias renales. Rev Española Patol. 2006;39(4):229-34.
29. Schiepati A, Remuzzi G. Proteinuria and its consequences in renal disease. Acta Paediatr. 2003 Dec;92(Suppl. 443):S9-13. PMID: 14989459 [PubMed - indexed for MEDLINE].
30. Jalil MR. Apuntes de fisiopatología de sistemas. Módulo renal. Clase mecanismos de proteinuria y síndrome nefrótico. Escuela de Medicina. Curso Integrado de Clínicas Médico-Quirúrgicas. MEC-231A. España. 2001. Disponible en: http://escuela.med.puc.cl/paginas/cursos/tercero /IntegradoTercero/Mec231_38.html
31. Escalante-Gómez C, Zeledón-Sánchez F, Ularte-Montero G. Proteinuria, fisiología y fisiopatología aplicada. Acta Médica Costarricense. 2007;49:83-9.
32. Tofik R, Aziz R, Reda A, Rippe B, Bakoush O. The value of IgG-uria in predicting renal failure in idiopathic glomerular diseases. A long-term follow-up study. Scand J Clin Lab Invest. 2011 Apr;71(2):123-8. PMID: 21133834 [PubMed - in process].
33. Lee M, Saver JL, Chang KH, Liao HW, Chang SC, Ovbiagele B. Impact of microalbuminuria on incident stroke: a meta-analysis. Stroke. 2010 Nov;41(11):2625-31. PMID:20930164[PubMed - indexed for MEDLINE].
Recibido: 15 de septiembre del 2011.
Aprobado: 11 de octubre del 2011.
Lic. Liz Mabel Díaz-Barroso. Instituto de Hematología e Inmunología. Apartado 8070, CP 10800. La Habana, Cuba. Tel (537) 643 8695, 8268, Fax (537) 644 2334. Correo electrónico: ihidir@hemato.sld.cu Website: http://www.sld.cu/sitios/ihi