Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Hematología, Inmunología y Hemoterapia
versión impresa ISSN 0864-0289
Rev Cubana Hematol Inmunol Hemoter vol.28 no.3 Ciudad de la Habana jul.-set. 2012
ARTÍCULO ORIGINAL
Anticuerpos anti-HLA en pacientes con insuficiencia renal crónica en espera de trasplante renal
Anti-HLA antibodies in patients with chronic renal failure awaiting renal transplantation
Lic. Amparo Brito-García, Dr. Francisco Gutiérrez-García, Lic. Yolanda Trujillo-Álvarez, Lic. Natacha Peña-Fresneda, Lic. Deysi Barberia-Torres, Lic. Nelioska Díaz-Báez
Instituto de Nefrología. La Habana, Cuba.
RESUMEN
La realización del trasplante renal en los pacientes sensibilizados representa un reto para los programas de trasplante. En octubre de 2009, en los pacientes de la provincia La Habana en la lista de espera para trasplante, se hizo un estudio observacional, analítico, transversal, para determinar el porcentaje de mortalidad linfocitaria debida a anticuerpos anti-HLA o PRA (del inglés, panel reactivity antibody) e identificar los factores relacionados. Se empleó la técnica de microlinfocitotoxicidad y se consideraron pacientes no sensibilizados cuando % PRA < 20; sensibilizados % PRA > 20 e hipersensibilizados % PRA > 75. Para la comparación entre los grupos de pacientes sensibilizados y no sensibilizados, se utilizó la prueba de homogeneidad (variables cualitativas) y la prueba t de Student (variables cuantitativas). Se encontraron 68 pacientes no sensibilizados y 60 sensibilizados. En los sensibilizados, el 43,3 % era candidato a retrasplante, valor superior al observado en los no sensibilizados (8,8 %) (p=0,00). En los sensibilizados, la frecuencia de transfundidos fue del 100 % y en los no sensibilizados del 86,8 % (p=0,00). El tiempo promedio en lista de espera fue de 112 meses para los pacientes sensibilizados, significativamente mayor que los 36 meses del grupo de los no sensibilizados (p=0,00). Los posibles factores relacionados con la sensibilización de los pacientes fueron: la administración de transfusiones, el tiempo en lista de espera para trasplante y el número de trasplantes recibido.
Palabras clave: anticuerpos anti-HLA, insuficiencia renal crónica, trasplante renal.
ABSTRACT
Performing renal transplantation in sensitized patients is a challenge for transplant programs. In October 2009, an observational, analytical, cross study was performed in patients from Havana on the transplant waiting list, to determine the mortality rate due to lymphocyte anti-HLA antibodies or PRA (panel reactivity antibody) and to identify related factors. Microlymphocytotoxicity technique was used and when PRA % 20 patients were considered not sensitize; sensitized when PRA % 20, and hypersensitive, when PRA % 75. To compare groups of sensitized and non-sensitized patients we used the homogeneity test (qualitative variables) and Student's t test (quantitative variables). Sixty eight not sensitized patients and 60 were sensitized; 43,3% of sensitized patients were candidates for retransplantation, higher value than the one observed in non-sensitized patients (8.8 %) (p = 0.00). In the sensitized group the frequency of transfused patients was 100 % and 86.8 % (p = 0.00) in the non-sensitized ones The average time on the waiting list was 112 months for sensitized patients, significantly higher than the 36 months for the non-sensitized group (p = 0.00). Possible factors related to patient sensitization were transfusion administration, time in the transplant waiting list and number of transplants received.
Keywords: anti-HLA antibodies, chronic renal failure, renal transplant.
INTRODUCCIÓN
Con elevada frecuencia, los pacientes con insuficiencia renal crónica (IRC) en lista de espera para un trasplante renal, se ven expuestos repetidamente a antígenos HLA extraños, que se presentan en la mayoría de las ocasiones como consecuencia de transfusiones sanguíneas, embarazos, trasplantes previos y abortos.1
La presencia de anticuerpos anti-HLA en los pacientes con dicha enfermedad limita las posibilidades de un trasplante en los más sensibilizados, pues es menor la probabilidad de encontrar un donante con antígenos HLA para los que el receptor no tenga anticuerpos, y en muchos casos la prueba cruzada de linfocitos del donante con el suero de los pacientes sensibilizados es positiva. La sensibilización del paciente con estos anticuerpos constituye un riesgo porque ellos intervienen en las reacciones de rechazo hiperagudo irreversible con pérdida fulminante del injerto.2,3 Resulta fundamental estudiar los anticuerpos anti-HLA en los pacientes en espera de un trasplante renal para evitar rechazos y prolongar la vida del injerto.4
En los programas nacionales de trasplante renal es necesaria una evaluación periódica del porcentaje de reactividad del suero de cada paciente contra un panel celular linfocitario (panel reactivity antibody, siglas en inglés, % PRA), representativo de los antígenos HLA de la población en general. Según el porcentaje de mortalidad linfocitaria obtenido, se pueden definir los grupos de pacientes sensibilizados y no sensibilizados. Mientras mayor sea el porcentaje de mortalidad o PRA, más sensibilizado se encontrará un paciente y menores serán las posibilidades de tener una prueba cruzada negativa con un potencial donador.
Los pacientes trasplantados con bajo porcentaje del PRA presentan mayor sobrevida del injerto comparados con los pacientes de PRA elevado. De igual manera, los pacientes candidatos a retrasplante con presencia de anticuerpos anti-HLA debido al primer trasplante, exhiben curvas de disminución de la supervivencia del injerto.5-7
A partir de estos hechos, el objetivo principal del estudio fue determinar el porcentaje de sensibilización por anticuerpos anti-HLA en la población de pacientes en lista de espera y generar hipótesis de cuáles pudieran ser los factores relacionados con ello en nuestro medio.
MÉTODOS
Se realizó un estudio observacional analítico de corte transversal. Fueron incluidos los 128 pacientes en diálisis que en el mes de octubre de 2009 se encontraban en lista de espera para trasplante renal en la provincia de La Habana. Se dividieron en 2 grupos según el porcentaje del PRA (sensibilizados y no sensibilizados) y de ellos, se registraron las variables edad, sexo, enfermedad de base, número de trasplantes realizados, tiempo en lista de espera, grupo sanguíneo y administración de transfusiones.
El porcentaje de reactividad del suero de cada paciente fue evaluado contra un panel celular linfocitario de 30 células con fenotipo seleccionado, con una distribución antigénica representativa de la población cubana. Se empleó la técnica de microlinfocitotoxicidad.8,9 Se consideraron pacientes no sensibilizados cuando presentaban un porcentaje PRA menor del 20 %; a partir de un porcentaje PRA del 20 %, sensibilizados; e hipersensibilizados, en el caso de más del 75 % de anticuerpos anti HLA contra el panel linfocitario. Todas las determinaciones fueron realizadas en el Departamento de Inmunología del Instituto de Nefrología.
Se determinó la distribución de frecuencias para cada una de las categorías de las variables y fueron calculadas las frecuencias absolutas y relativas (porcentajes). En el caso particular de la variable tiempo en lista de espera fue calculada la media y la desviación estándar. La comparación entre pacientes sensibilizados y no sensibilizados fue realizada mediante la prueba de homogeneidad (c2, c2 con corrección de Yates o prueba exacta de Fisher, en dependencia de los grados de libertad de la tabla y de las frecuencias esperadas de las celdas); y mediante la prueba t de Student para muestras independientes. Para todas las pruebas de hipótesis que fueron realizadas se fijó un nivel de significación p < 0,05.
RESULTADOS
Las edades de los pacientes se encontraron entre 24 y 65 años, con una media de 41 años. La frecuencia de los sexos masculino y femenino fue del 50,8 y 49,2 %, respectivamente. Las principales enfermedades de base encontradas fueron las glomerulopatías (n=25; 19,5 %), la nefroangiosclerosis (n=10; 7,8 %) y en tercer lugar, la diabetes mellitus (n=9; 7,0 %).
En la tabla 1 se muestra la distribución de los resultados del porcentaje del PRA en la población estudiada y su clasificación en cuanto a la sensibilización. De los 128 pacientes, 68 (53,1 %) resultaron no sensibilizados y 60 (46,9 %) sensibilizados. En este último grupo se detectaron 12 pacientes hipersensibilizados que constituyeron el 9,4 % del total de pacientes.
En relación con el sexo (fig. 1), fueron encontradas 25 mujeres (41,6 %) y 35 hombres (58,3 %) en el grupo de los pacientes sensibilizados. En el grupo de los pacientes no sensibilizados la frecuencia relativa de mujeres resultó algo superior (38, para el 55,8 %) y la de hombres inferior (30, para el 44,1 %). A pesar de las diferencias observadas no se tienen elementos para plantear que esta variable se encuentre relacionada con la sensibilización del paciente (p=0,15).
En la tabla 2 se relacionan las enfermedades de base de los pacientes sensibilizados y no sensibilizados. La frecuencia de glomerulopatía y de reflujo vésico ureteral fue muy similar en ambos grupos. En los pacientes sensibilizados, la frecuencia de nefroangioesclerosis resultó discretamente inferior y las correspondientes a LES, diabetes mellitus y riñón poliquístico, discretamente superiores en comparación con el grupo de pacientes no sensibilizados. La mayor diferencia se puede observar para el LES 6,7 % de los pacientes sensibilizados y el 1,5 % de los no sensibilizados. Es de destacar que en ambos grupos existen pacientes que no poseen un diagnóstico preciso. Las diferencias en el caso de esta variable no resultaron ser estadísticamente significativas (p = 0,74).
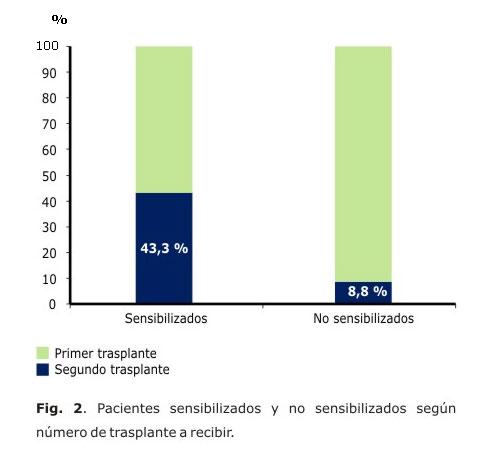
Con respecto al número del trasplante a recibir se encontraron diferencias estadísticamente significativas (p=0,00). En la figura 2 se puede observar que el número de pacientes sensibilizados que son candidatos a retrasplante (n=26; 43,3 %) fue muy superior a la frecuencia observada para esta variable en el segundo grupo (solo 6, para el 8,8 %).En cuanto al tiempo promedio en lista de espera (media en meses) se encontró una diferencia estadísticamente significativa al comparar ambos grupos de pacientes. El tiempo promedio fue de 112 meses para los sensibilizados y de 36 meses en el segundo grupo (p=0,00).
En la tabla 3 se muestra la distribución según el grupo sanguíneo ABO. No se encontraron diferencias estadísticamente significativas para esta variable (p=0,22). En ambos grupos, el ordenamiento en frecuencias de los grupos sanguíneos fue el mismo: predominio del grupo O, seguido del A, el B y por último el grupo sanguíneo AB.
La frecuencia de pacientes que han sido transfundidos fue del 100 % en los pacientes sensibilizados y menor en el caso de los pacientes no sensibilizados (solo 59, para el 86,8 %). Esta diferencia resultó estadísticamente significativa (p=0,00).
DISCUSIÓN
De acuerdo con los resultados obtenidos en este estudio, no existen diferencias en cuanto al sexo, enfermedad de base y grupo sanguíneo ABO entre los pacientes sensibilizados y no sensibilizados. Sin embargo, existen diferencias en cuanto al número de transfusiones previas recibidas, al tiempo en lista de espera y al número del trasplante a recibir.
A partir de la incorporación de la terapia de la eritropoyetina recombinante humana (EPO) en nuestros servicios, la tendencia es a ir disminuiryendo la población de pacientes sensibilizados. Existen trabajos publicados con anterioridad en los que los respondedores alcanzaron el 80 % de los pacientes.10 Este hecho pudiera ser explicado por el menor número de transfusiones que reciben estos pacientes a partir de la incorporación de esta terapia. La utilización de transfusiones sanguíneas es un factor primordial en la aparición de anticuerpos anti HLA en los pacientes. En nuestro estudio, los sensibilizados son pacientes que recibieron transfusiones (100 %) y predominaron aquellos que habían sido trasplantados previamente y con mayor tiempo en lista de espera.
Un mayor tiempo en lista de espera indica que los pacientes más sensibilizados tienen mayor dificultad para encontrar donantes adecuados. La presencia de anticuerpos linfocitotóxicos anti-HLA en su suero resulta en frecuentes positivos en las pruebas cruzadas, lo que contraindica la realización del trasplante. El porcentaje más elevado del PRA indica menores oportunidades de ser trasplantado.
Los candidatos a retrasplante son los que predominan dentro del grupo de los pacientes sensibilizados.
La frecuencia de los grupos sanguíneos ABO encontrada en la población estudiada, concuerda con la distribución de frecuencias de la población en general, con predominio de la presencia del grupo sanguíneo O.7
En el análisis de la enfermedad de base se destacó el elevado porcentaje de diagnóstico no precisado (55,5 %). En los grupos de pacientes sensibilizados y no sensibilizados con diagnóstico definido, no existieron diferencias estadísticamente significativas.
Se deben utilizar técnicas más avanzadas para el monitoreo periódico de los anticuerpos anti-HLA para identificar y caracterizar la especificidad de los anticuerpos en cada paciente en espera de un trasplante, lo que permitirá una mejor interpretación y selección del donante.11
Es de destacar que la población de pacientes sensibilizados ha disminuido en nuestros servicios. Los posibles factores que se encuentran relacionados con la sensibilización de los pacientes son: la administración de transfusiones sanguíneas y el tiempo prolongado en lista de espera para trasplante.
REFERENCIAS BIBLIOGRÁFICAS
1. Braun WE. Laboratory and clinical management of the highly sensitize organ transplant recipient. Hum Immunol. 1989 Dic;26(4):245-60.
2. Arce S. Avances en el trasplante renal de órganos y tejidos. La Habana: Editorial Ciencias Médicas; 1980.
3. Terasaki PI, Kreisler M, Mickey RM. Presensitization and kidney transplant failures. Post-Grad Med.1971 Feb;47(544):89-100.
4. Turka LA, Goguen IE, Gagne JE, Milford EL. Presensitization and the renal allograft recipient. Transplantation. 1989 Feb;47(2):234-40.
5. Opelz G, Wujciak B. HLA compatibility and organ transplant survival. Collaborative Transplant Study. Rev Inmunogenetics. 1999;1(3):334-42.
6. Scornic JC. Alloinmuniation, memory and the interpretation off cross match results for renal transplantation. Transplantation. 1992;54(3):389-94.
7. Arce S. Trasplante renal y enfermedad renal crónica. Sistema de leyes integradoras. La Habana: Editorial Ciencias Médicas; 2009.
8. Terasaki PI, Mc Clelland JD. Microdroplet assay of human serum cytotoxins. Nature. 1964; 204 Dec:998-1000.
9. Gorodezky C, Vázquez A, Rangel R, Arroyo M, Galindo I. Manual de procedimientos serológicos y celulares de histocompatibilidad. México DF: INDRE; 2003. p. 1-174.
10. Arce S, Comptis O, Ramos F, Trujillo Y, Suárez O, Acosta A. Respondedores y no respondedores: su influencia en el trasplante renal de cadáver. Estudio preliminar. Rev Cub Invest Bioméd. 1988;7(2):132-40.
11. Sürsal C. Advances in pre and postrasplant inmunologic testing in kidney transplantation. J Trans Proceed. 2003;11(2):1234-7.
Recibido: 15 de junio del 2012.
Aprobado: 15 de julio del 2012.
Lic. Amparo Brito-García. Instituto de Hematología e Inmunología. Instituto de Nefrología. Ave. Boyeros y 26. La Habana, Cuba. Tel. 8815975. Correo electrónico: amparobg@infomed.sld.cu