Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Hematología, Inmunología y Hemoterapia
versión On-line ISSN 1561-2996
Rev Cubana Hematol Inmunol Hemoter vol.33 no.2 Ciudad de la Habana abr.-jun. 2017
ARTÍCULO ORIGINAL
Atención de urgencia al paciente adulto con drepanocitosis del Instituto de Hematología e Inmunología
Emergency management of adult patients with sickle cell disease in Institute of Hematology and Immunology
Yamilé Quintero-SierraI, Yalemi Dávila-RamosII, Eva SvarchI, Carlos Hernández-PadrónI, Maikel Granda Bualles II
I Instituto de Hematología e Inmunología. La Habana, Cuba.
II HospitalGeneral "Leopoldito Martínez". Mayabeque, Cuba.
RESUMEN
Introducción: la drepanocitosis es la hemoglobinopatía estructural más importante en el mundo, se caracteriza por anemia hemolítica crónica y episodios repetidos de oclusión vascular.
Objetivo: determinar las principales causas de atención del paciente adulto con drepanocitosis en el Servicio de Urgencias del Instituto de Hematología e Inmunología.
Métodos: se incluyeron 276 eventos clínicos presentados en 143 pacientes con drepanocitosis que acudieron al Servicio de Urgencias en el período comprendido entre febrero de 2012 y noviembre de 2013.
Resultados: la mayoría de los pacientes eran del grupo de 18 a 27 años de edad, donde se presentaron 79 eventos clínicos (28,6 %) y fueron predominantemente del sexo femenino (55,1 %). Según el tipo de drepanocitosis el 76,1 % de los pacientes correspondió a la anemia drepanocítica. La mayor cantidad de eventos clínicos ocurrió durante los meses de mayo y agosto.El principal motivo de consulta fue el dolor en 200 eventos clínicos, 72,2 % de los casos. Los recuentos de leucocitos y reticulocitos estuvieron más elevados en los pacientes que ingresaron. El evento clínico más frecuente fue la crisis vasoclusiva dolorosa representada por 165 eventos (59,6 %). Los eventos clínicos que más frecuentemente ingresaron fueron el síndrome torácico agudo y las enfermedades hepatobiliares, 100 % y 91,7 % respectivamente. La hidratación parenteral y los analgésicos fueron los tratamientos más utilizados, 78,3 % y 76,2 % respectivamente. La principal vía de recepción hospitalaria ocurrió por decisión propia y el tiempo de observación media fue de 6,4 horas aproximadamente.
Conclusiones: el tratamiento médico oportuno y las medidas que se apliquen desde la llegada de los pacientes al Servicio de Urgencia permitirán disminuir las complicacionesy el número de admisiones hospitalarias, así como mejorar la calidad de vida y la supervivencia de los enfermos.
Palabras clave: urgencia, anemia drepanocítica, crisis vasoclusiva dolorosa, síndrome torácico agudo.
ABSTRACT
Introduction: Sickle cell disease is the most important structural hemoglobinopathy in the world; and is characterized by chronic hemolytic anemia and recurrent episodes of vascular occlusion.
Objective: To determine the leading causes of adult patient care service with sickle cell disease in the Emergency Department of the Institute of Hematology and Immunology.
Methods: 276 clinical events presented in 143 patients with sickle cell disease that came to Emergency Department b etween February 2012 and November 2013 were included.
Results: Most patients were categorized in the group of 18 to 27 years representing 79 clinical events (28.6%) with female predominance (55.1%). According to the type of sickle cell disease, 76.1% of patients corresponded to sickle cell anemia. Most clinical events occurred during the months of May and August. The main reason for medical assistancewas pain in 200 clinical events representing 72.2% of cases. White blood cell counts and reticulocytes were higher in patients admitted. The most common clinical event was the painful vaso-occlusive crises, represented by 165 events (59.6%). The most frequent clinical events for admission were acute chest syndrome and hepatobiliary diseases with 100% and 91.7%, respectively.Intravenous hydrationand painkillers were the most commonly used treatments with 78.3% and 76.2%, respectively. The main way of hospital reception was on a voluntary basis and the mean observation time was approximately 6.4 hours.
Conclusions: Oportune medical management and measures implemented since the arrival of patients to the Emergency Department will allow reducing complications and the number of hospital admissions as well as improving the quality of life of these patients and increasing their survival.
Keywords : emergency, sickle cell anemia,vaso-occlusive crises, acute chest syndrome.
INTRODUCCIÓN
La drepanocitosis es la hemoglobinopatía estructural más importante en el mundo1,2. Es muy frecuente en el África ecuatorial, en Estados Unidos, en la mayoría de los países del Caribe y en algunos de América Central y Suramérica3-5 .
La prevalencia en Cuba no se conoce con exactitud, pero se calcula en alrededor de 3000 pacientes1.La forma más frecuente de drepanocitosis en el mundo y, en Cuba, es la anemia drepanocítica (AD) o hemoglobinopatía SS, le siguen en frecuencia la hemoglobinopatía SC (HSC) y la Sb talasemia (Sb tal),esta última puede ser Sb0 tal o Sb+tal3,4,6,7. Todas se caracterizan por anemia hemolítica crónica y episodios repetidos de oclusión vascular1-4.
La hemoglobina S (HbS) es causada por una mutación puntual en el codón 6 del gen de la globina β que resulta en la sustitución de un solo nucleótido (GTG - GTA) y como consecuencia la sustitución del ácido glutámico por la valina en la superficie de la molécula3,7-11.
El evento primario de la fisiopatología es la polimerización de la HbS desoxigenada que deforma al hematíe (drepanocito) que frecuentemente ocluye la microcirculación, lo que provoca hipoxia, más polimerización y por consiguiente, más oclusión vascular.
La oclusión vascular es considerada en la actualidad, una forma de daño de reperfusión, en la que el estrés oxidativo y la inflamación llevan al daño crónico de los órganos 12.
Desde el punto de vista clínico, se distinguen dos subfenotipos directamente asociados a la intensidad de la hemólisis. El primer subfenotipose asocia a la viscosidad y a las crisis oclusivas, en el cual se incluyen la complicaciones propias de la falciformación, tales como crisis vasoclusivas dolorosas (CVOD), el síndrome torácico agudo (STA) y la osteonecrosis; y el segundo asociado a la hemólisis y a la disfunción endotelial que da lugar a una vasculopatía proliferativa en la cual se incluyen la hipertensión pulmonar, el priapismo, la muerte súbita, las úlceras en miembros inferiores y el accidente vascular encefálico 7,13-16.
Las manifestaciones clínicas más comunes de estas entidades son: anemia, ictericia, CVOD recurrentes e infecciones bacterianas17 .El tipo de crisis así como su gravedad varía significativamente entre los individuos. Debido a esta variedad de eventos clínicos existe mayor frecuencia de hospitalización y utilización del servicio de urgencias que la población en general, demostrados por estudios comparativos18-20.
En Cuba existen pocos estudios relacionados con la asistencia al servicio de urgencias de los pacientes con drepanocitosis, por lo que se realizó esta investigación para evaluar las principales causas de atención del paciente adulto con drepanocitosis en el Servicio de Urgencias del Instituto de Hematología e Inmunología (IHI), así como conocer y difundir el manejo adecuado de los mismos entre los servicios de Hematología en otros centros del paíspara disminuir la mortalidad y el daño orgánico a largo plazo.
MÉTODOS
Se realizó un estudio descriptivo longitudinal prospectivo que incluyó los pacientes con diagnóstico de drepanocitosis que acudieron al Servicio de Urgencias de Adultos del IHI en el período comprendido entre febrero de 2012 y noviembre de 2013. El universo de trabajo estuvo conformado por 276 eventos clínicos presentados en 143 pacientes
Los criterios de inclusión fueron: diagnóstico de drepanocitosis y edad mayor de 18 años. Se excluyeron los pacientes que manifestaron no conformidad para participar en el estudio.
El protocolo de investigación fue revisado y discutido por el Consejo Científico y el Comité de Ética de la Investigación del centro, previo a su aprobación. Se garantizó la seguridad y confidencialidad de la información. Todos los pacientes incluidos firmaron el documento de consentimiento informado.
Análisis estadístico
Los datos fueron recogidos mediante un modelo de recolección del dato primario. La información fue recogida en una base de datos confeccionada con el programa Microsoft Excel de Office 2007. El procesamiento estadístico se realizó con el programa SPSS versión 12.0.0. Las variables cuantitativas se procesaron utilizando la media y desviación estándar como medida de resumen; para su validación estadística se aplicó la t de Student. Las variables cualitativas se resumieron a partir de sus frecuencias absolutas y relativas. Su análisis se realizó mediante el test de Chi cuadrado. El nivel de confianza se estableció en 95 %, con una significación estadística p ≤ 0,05 para todas las pruebas realizadas.
RESULTADOS
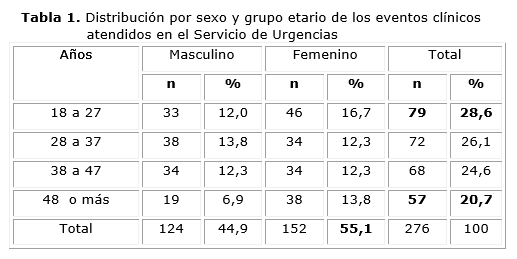
En la tabla 1 se observa la distribución por sexo y grupo etario, 79 eventos clínicos (28,6 %) se presentaron en el grupo de 18 a 27 años, el menor número de eventos se encontró en el grupo de 48 años o más, con 57 consultas (20,7 %); aunque no hubo diferencias significativas entre los grupos. Los eventos clínicos fueron predominantemente del sexo femenino (55,1 %).
La AD representó el 76,1 % de los pacientes, seguidos por la HSC, 13,4 %.
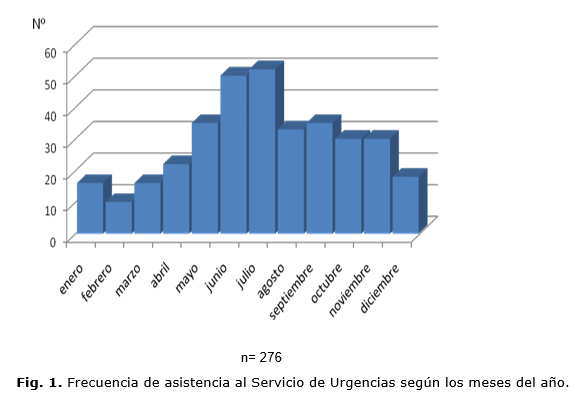
La mayor cantidad de eventos clínicos ocurrió entre los meses de mayo y agosto. El mes de julio fue el de mayor número de consultas con 52 y febrero el de menor con 10 (Fig. 1).
El principal motivo de consulta en el servicio de urgencias fue el dolor con 200 eventos (72,2 %), seguidopor la astenia con 51 (18,4 %) y la fiebre con 41 (14,8 %).
Al analizar los parámetros hematológicos,los valores de leucocitos y reticulocitos estuvieron significativamente más elevados en los pacientes que requirieron ingreso hospitalario con relación a los que recibieron tratamiento ambulatorio (p<0,001 y p=0,007, respectivamente). No hubo diferencias en el recuento de plaquetas ni en lascifras de hemoglobina.
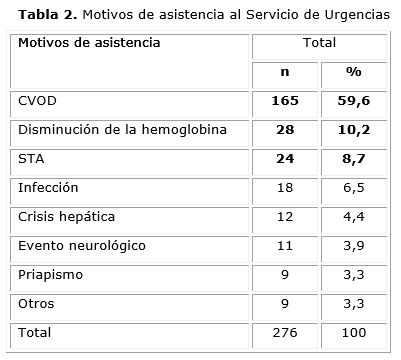
El motivo de asistencia al servicio de urgencias más frecuente fue la CVOD con 165 eventos (59,6 %), seguidas por la disminución de hemoglobina, 28 (10,2 %), el STA 24 eventos (8,7 %) y las infecciones con 18 (6,5 %). (Tabla 2).
Las causas más comunes de admisión hospitalaria fueron la CVOD con 29 (37,2 %), el STA 24 (30,8 %) y la crisis hepática con 11 ingresos (14,1 %).
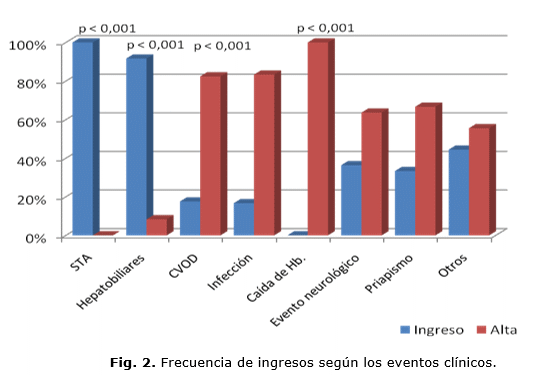
El 100 % de los STA y el 91,7 % de las enfermedades hepatobiliares se ingresaron. Aunque la CVOD constituyó el evento más frecuente, 136 de estas fueron tratadas ambulatoriamente (82,4 %) con significación estadística (p < 0.001). La disminución de las cifras de hemoglobina presente en 28 eventos no requirió ingreso hospitalario (Fig. 2).
Los tratamientos médicos más utilizados en el servicio de urgencias fueron la hidratación que se utilizó en 217 eventos clínicos (78,3 %) y los analgésicos en 211 (76,2 %). La terapia transfusional de urgencia fue necesaria en 59 ocasiones (21,3 %) en forma de transfusión simple (14,8 %) o de exanguinotransfusión en el 6,5 % de los eventos.
La principal vía de recepción hospitalaria ocurrió por decisión propia y representó el 80,4 %. En 225 eventos clínicos fue necesario ingresar a los pacientes en la sala de observación (81,4 %) con un tiempo de observación (media ± DE) de 6,4 ± 3,6 horas. En el 28,3 % de las consultas en el servicio de urgencias se decidió el ingreso hospitalario.
DISCUSIÓN
La drepanocitosis se caracteriza por un cuadro clínico de anemia y sus secuelas; dolor que es una manifestación muy característica de la enfermedad; diversas comorbilidades y alteración de múltiples órganos y sistemas21.
En una investigación sobre mortalidad en la drepanocitosis se determinó que en Estados Unidos cerca del 50 % de los pacientes con AD sobreviven hasta la quinta década de la vida; la edad de la muerte es de 42 años para los hombres y de 48 años para las mujeres. Para la hemoglobinopatía SC es de 60 y 68 años, respectivamente 22.
En la presente investigación, el grupo de edad más representativo fue de menor edad (18-27 años) y la representación por grupos de edades fue disminuyendo siendo menor en el grupo de 48 años y más. El predominio del sexo femenino se relaciona con la mayor esperanza de vida de las mujeres. Estos resultados coinciden con lo planteado por autores23-25.
La drepanocitosis se considera un problema de salud mundial11,26 .La forma más frecuente en el mundo es la AD o hemoglobinopatía SS, le siguen en frecuencia la HSC y las Sb talasemias. Esta última puede ser Sb0 tal o Sb+tal2, 11, 26. Ello se relaciona con lo encontrado en el presente trabajo donde,la mayoría de los pacientes atendidos presentaban AD y seguidos de la HSC. Este es un comportamiento lógico si tenemos en cuenta que la AD es la drepanocitosis más frecuente en Cuba y que presenta un cuadro clínico más grave, lo que coincide con lo planteado por otros autores16,20,27.
Se observó que la mayor asistencia al servicio de urgencias ocurrió en los meses de verano, con pico un máximo fue en el mes de julio. Existen pocos datos sobre el comportamiento por meses en los servicios de urgencia pero esto es atribuible a que en esos meses existen factores que pueden precipitar las crisis, entre de los que se encuentra la exposición a los cambios de temperatura16.Además, en estos meses coincide el período vacacional con la participación en actividades recreativas (playa, deportes y otros), aumento de la temperatura ambiental que provoca mayor sudoración y estados de contracción de volumen. Estos resultados no coincidieron con elestudio realizado en Cuba en el año 1987 donde el mayor número de visitas al cuerpo de guardia fue en los meses de noviembre y diciembre28 .Existe otro estudio donde no se demostró relación entre las crisis y los cambios de temperatura29.
En la drepanocitosis el dolor se produce por isquemia e inflamación tisular21.Tanto en adultos como en niños, este problema supone el 90 % de la atención sanitaria, aunque es más frecuente en adolescentes y adultos jóvenes23.En este estudio el dolor fue el principal motivo de consulta en el servicio de urgencias, lo que coincide con lo planteado por otros autores23,30,31.
La astenia y la fiebre representaron el segundo y tercer motivo de consulta, en coincidencia con el estudio realizado por Ellison donde consideraron a las infecciones como una causa mayor de morbilidad y mortalidad en la drepanocitosis y la fiebre constituyó una urgencia que requiere atención médica precoz17. La astenia en la mayoría de los casos es secundaria a la disminución de las cifras de hemoglobina y se relaciona en los adultos con el daño renal crónico que desarrollan en el curso de la enfermedad.
Con relación a los parámetros hematológicos se encontró una elevación significativa de los reticulocitos y el recuento de leucocitos en los pacientes que requirieron ingreso hospitalario. Estos parámetros son definidos por otros autores como factores de riesgo importantes e indicadores de gravedad de la enfermedad, ya que los reticulocitos tienen más moléculas de adhesión en su superficie, lo que aumenta la oclusión vascular y ocasiona hipoxia local, acidosis, aumento de la polimerización de la HbS y propagación de la oclusión a los vasos adyacentes. Los leucocitos tienen un fenotipo activado que inician la adhesión al endotelio con la consiguiente liberación de citocinas inflamatorias y la vasculopatía crónica que se produce3,17,32. Además, las causas más frecuentes de ingresos fueron el STA y las afectaciones hepatobiliares que en ambos casos pueden asociarse a infecciones y disminución de las cifras de hemoglobina, lo cual justificaría los mayores valores de leucocitos y reticulocitos
En estos pacientes se demostró que el evento clínico más frecuente fue la CVOD y constituyó la primera causa de asistencia al Servicio de Urgencias, lo cual coincide con los resultados de otros autores 23,30. Esta es la complicación más importante desde la perspectiva del paciente y su frecuencia se asocia a muerte precoz en mayores de 20 años5.En el seguimiento ambulatorio del enfermo, el dolor se debe tratar precozmente; los pacientes deben recibir la primera dosis de analgesia potente en los primeros 30 minutos y el dolor debe controlarse rápidamente33, de esa manera se comportó en los pacientes del estudio donde solo el 17,6 % de la CVOD requirieron ingreso hospitalario.
La segunda causa de visita al Servicio de Urgencias fue la disminución de las cifras de hemoglobina, probablemente esto ocurre porque hay un aumento de la esperanza de vida en esta población, que hace que se evidencien más las alteraciones orgánicas fundamentalmente el daño renal crónico. Ello coincide con el realizado por Hussain 23.La enfermedad renal es de las complicaciones más devastadoras de la drepanocitosis, asociada a considerable morbilidad y mortalidad. El 20 % de los adultos desarrollan proteinuria nefrótica y el 30 %, insuficiencia renal crónica16,31.
El STA es un término genérico que se utiliza para las complicaciones pulmonares producidas por la drepanocitosis como: las infecciones bacterianas o víricas, los infartos pulmonares, el tromboembolismo y el embolismo graso pulmonar16,34.Enel estudio todos los eventos clínicos que asistieron al servicio de urgencia, fueron causa de ingresos hospitalarios,lo cual coincide con lo reportado en la literatura internacional16,35-37.En los adultos, la incidencia de esta complicación es de 8,8/100 pacientes/año y el 5 % de los pacientes fallecen por este motivo6. Los genotipos más afectados son el SS y Sb0 talasemia y existe una asociación entre STA y CVOD que se corresponde con la hipoventilación pulmonar durante los episodios de dolor, el uso de opiáceos y la producción de embolismos grasos pulmonares secundarios a infartos de la médula ósea durante las crisis de dolor; además, ocurre una activación de la fosfolipasa A2 que provoca hidrólisis de los fosfolípidos con liberación de mediadores inflamatorios (prostaglandinas y leucotrienos) y ácidos grasos libres que lesionan el tejido pulmonar12, 19,36-39.
Los principales tratamientos empleados fueron la hidratación y los analgésicos porque el evento clínico más frecuente fueron las CVOD. La hidratación oral o endovenosa con soluciones hipotónicas y el uso de analgésicos como el paracetamol y los antinflamatorios no esteroideos son los recomendados para el dolor leve o moderado. Si no se logra el control de la crisis serequierenopiáceos, que en las crisis dolorosas graves están recomendados desde el inicio 30-33, 40.
El tratamiento con antibióticos fue el tercer tratamiento más utilizado en el grupo estudiado. Las infecciones secundarias se deben a una función esplénica disminuida, defectos en la activación del complemento, déficit de micronutrientes e isquemia tisular. Son muy frecuentes los organismos como neumococos,H. influenzae, meningococos y especies deSalmonella no typhi, clamidias y micoplasmas. 31
La terapia transfusional fue utilizada en forma de transfusión simple en pacientes con disminución de las cifras de hemoglobina, en su mayoría secundaria al daño renal crónico. La exanguinotransfusión fue utilizada en pacientes con cuadros clínicos graves al igual que lo referido en la literatura 16, 20, 33, 35.
El 80,4 % de los pacientes acudió al Servicio de Urgencias por decisión propia, probablemente debido a que la mayoría de los pacientes son atendidos enla institución han recibido educación de pacientes y familiares donde se les orienta acudir para recibir asistencia médica de urgencias ante cualquier manifestación clínica de la enfermedad. Esto coincide con un estudio realizado donde el 76,3 % de los pacientes acudió al Servicio de Urgencias por sus propios medios23.
El ingreso hospitalario fue necesario en el 28 % de los eventos clínicos y se comportó de manera similar a otro estudio en el que ingresaron el 26,4 % 23.
El tiempo de observación en el Servicio de Urgencias se puede considerarrelativamente corto, si se tiene en cuenta que las CVOD fueron la primera causa de visitas y que en los protocolos de tratamiento no están incluidos los opiáceos como tratamiento de primera línea, y solo se usan cuando el paciente no responde al tratamiento convencional, loque pudiera explicar la causa de mayor tiempo de estadía en la sala de observación del Servicio de Urgencia Este comportamiento es similar a otros estudios donde la estadía fue de 5 horas23,40.
El tratamiento médico oportuno y las medidas que se apliquen desde la llegada de los pacientes al Servicio de Urgencias permitirán disminuir las complicaciones y mejorar la calidad de vida de estos pacientes y aumentar su supervivencia.
AGRADECIMIENTOS
A todos los médicos residentes y especialistas en Hematología que contribuyeron a la atención de los pacientes adultos en el Servicio de Urgencias, en especial a laDra. Yalemi Dávila Ramos pilar importante para esta investigación y a la Dra. Eva Svarch por brindar todos sus conocimientos y su ayuda incondicional. A los pacientes, principales protagonistas de este trabajo y para los cuales están encaminados todos los esfuerzos.
REFERENCIAS BIBLIOGRÁFICAS
1. Espinosa E, Svarch E, Martínez G, Hernández P. La anemia drepanocítica en Cuba. Experiencia de 30 años. RevCubana HematolInmunolHemoter 1995;12:97-105.
2. Colombo B, Svarch E, Martínez G. Genética y clínica de las hemoglobinas humanas. La Habana: Pueblo y Educación 1993, p 146-83.
3. Svarch E. Fisiopatología de la drepanocitosis. Rev Cubana Hematol Inmunol Hemoter [revista en la Internet]. 2009 Abr [citado 2013 Dic 14];25(1):Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext &pid=S0864-02892009000100003&lng=es.
4. Svarch E. Programa cubano de atención integral al paciente con drepanocitosis. Rev Cubana HematolInmunolHemoter. 2011;27(2):165-7.
5. Prabhakar H, Haywood C, Malokie R. Sickle cell disease in the United States: Looking back and forward at 100 years of progress in management and survival. Am J Hematol.2010;(85):346-53.
6. Benjamin LJ, Swinson GI, Nagel RL. Sickle cell anemia day hospital: an approach for the management of uncomplicated painful crises. Blood. 2000; 95: 1130-6.
7. Ballas SK, Lieff S, Benjamin LJ, Dampier CD, Heeney MM, Hoppe C, et al. Definitions of the phenotypic manifestations of sickle cell disease. Am J Hematol. 2010;85(1):6-13.
8. Bain BJ. Haemoglobinopathy diagnosis: Algorithms, lessons and pitfalls. Blood Rev. 2011;25:205-13.
9. Shankar SM, Arbogast PG, Mitchel E, Cooper WO, Wang WC, Griffin MR. Medical care utilization and mortality in sickle cell disease: A population-based study. Am J Hematol. 2005;80(4):262-70.
10. Daleke DL Devaux PF, Zachowski A. Regulation of phospholipid asymmetry in the erythrocyte membrane. CurrOpinHematol. 2008 May;15(3):191-5.
11. Ballas SK, Gupta K, Adams-Graves P. Sickle cell pain: a criticalreappraisal. Blood 2012;120:3647-56.
12. Field JJ, Lin G, Okam MM. Sickle cell vasoocclusion causes activation of iNKT cells that isdecreased by the adenosine A2A receptor agonist regadenoson. Blood. 2013;121(17):3329-34.
13. Sheth S, Licursi M, Bhatia M. Sickle cell disease: time for a closer look at treatment options? Br J Haematol. 2013 Aug;162(4):455-64.
14. Manwani D,Frenette PS. Vaso-occlusion in sickle cell disease: pathophysiology and novel targeted therapies. Blood. 2013;122:3892-98.
15. Panepinto JA, Brousseau DC, Hillery CA, Scott JP. Variation in hospitalizations and hospital length of stay in children with vasoocclusive crises in sickle cell disease. Pediatr Blood Cancer. 2005; 44:182-6.
16. Ellison AM, Ota KV, McGowan KL, Smith-Whitley K. Epidemiology of bloodstream infections in children with sickle cell disease. Pediatr Infect Dis J. 2013 May;32(5):560-3.
17. Ellison AM, Ota KV, McGowan KL, Smith-Whitley K. Epidemiology of bloodstream infections in children with sickle cell disease. Pediatr Infect Dis J. 2013 May; 32(5):560-3.
18. Shankar SM, Arbogast PG, Mitchel E, Ding H, Wang WC, Griffin MR. Impact of proximity to comprehensive sickle cell center on utilization of healthcare services among children with sickle cell disease. Pediatr Blood Cancer. 2008;50:66-71.
19. Ballas SK. More definitions in sickle cell disease: steady state vs base line data. Am J Hematol.2012;87(3):338.
20. Svarch E, Machín García S, Arencibia Núñez A, Hernández Padrón C. Normas para el tratamiento de la drepanocitosis. Grupo Nacional de Hematología. Instituto de Hematología e Inmunología. La Habana, Cuba 2013 disponible en: www.sld.cu/sitios/hematologia . (Citado 2015 Dic 14 )
21. Brown M. Managing the acutely ill adult with sickle cell disease. Br J Nurs. 2012;21(90-2):5-6.
22. Platt OS, Brambilla DJ, Rosse WF, Milner PF, Castro O, Steiberg MH, et al. Mortality in sickle cell disease. Life expectancy and risk factors for early death. N Engl J Med. 1994 Jun; 330(23):1639-44.
23. Hussain R Yusuf, Hani K, Scott D, Christopher S, Althea M. Grant. Emergency Department Visits Made by Patients with Sickle Cell Disease. Am J Prev Med. 2010; 38(4S):S536-41.
24. Hari P, Haywood C Jr, Robert M. Sickle cell disease in the United States: Looking back and forward at 100 years of progress in management and survival. Am J Hematol. 2010;85:346-53.
25. Wolfson J, Schrager S, Khanna R, Coates T, Kipke M. Sickle Cell Disease in California: Sociodemographic Predictors of Emergency Department Utilization. Pediatr Blood Cancer. 2012 January; 58(1):66-73.
26. Sheth S, Licursi M, Bhatia M. Sickle cell disease: time for a closer look at treatment options? Br J Haematol. 2013 Aug; 162(4):455-64.
27. Adeyemo TA, Ojewunmi OO, Diaku-Akinwumi IN, Ayinde OC, Akanmu AS. Health related quality of life and perception of stigmatisation in adolescents living with sickle cell disease in Nigeria: A cross sectional study. PediatrBloodCancer. 2015 Jul; 62(7):1245-51.
28. Morales E. La Hemoglobinopatía S en el cuerpo de guardia. Trabajo de terminación de residencia de Hematología. La Habana: Instituto de Hematología e Inmunología; 1987.
29. González JJ. La crisis vasoclusivas de la hemoglobinopatía S. Su relación con el clima. 1984. Trabajo de terminación de residencia en Hematología. La Habana: Instituto de Hematología e Inmunología; 1987.
30. Wang Y, Barker K, Shi S. Blockade of PDGFR- b activationinhibits morphine analgesic tolerance. Nat Med. 2012;18:385-7.
31. Kutlar A, Ataga KI, McMahon L. A potentoral P-selectin blocking agent improvesmicrocirculatory blood flow and a marker ofendothelial cell injury in patients with sickle celldisease. Am J Hematol. 2012;87(5):536-9.
32. Sebastiani P, Nolan VG, Baldwin CT, Abad-Grau MM, Wang L, Adeboye H,et al. A network model to predict the risk of death in sickle cell disease. Blood Rev. 2011 Jan; 110:2727-35.
33. Olujohunghe A. The clinical care of adult patients with sickle cell disease. Br J Hosp Med. 2008;69:616-9.
34. Miller AC, Gladwin MT. Pulmonary complications of sickle cell disease. Am J RespirCrit Care Med. 2012; 185(11):1154-65.
35. Sparkenbaugh E, Pawlinski R. Interplay betweencoagulation and vascular inflammation in sicklecell disease. Br J Haematol. 2013;162(1):3-14.
36. Rabindra N. Paul, Oswaldo L. Castro, Anita Aggarwal, Patricia A. Oneal. Acute chest syndrome: sickle cell disease. Eur J Haematol. 2011; 87:191-207.
37. Vincent L, Vang D, Nguyen J. Mast cell activation contributes tosickle cell pathobiology and pain. Blood 2013;122:1853-62.
38. Haywood C Jr , Tanabe P , Naik R , Beach MC , Lanzkron S . The impact of race and disease on sicklecell patient wait times in the emergency department. Am J Emerg Med. 2013 Apr; 31(4):651-6.
39. Galarneau G, Coady S, Garrett ME, Jeffries N, Puggal M, Paltoo D, et al. Gene-centric association study of acute chest syndrome and painful crisis in sickle cell disease patients. Blood Rev. 2013 July 122(3):434-42.
40. Lewing K, Britton K, DeBaun M, Woods G. The impact of parenteral narcotic choice in the development of acute chest syndrome in sickle cell disease. J PediatrHematol Oncol.2011; 33(4):255-60.
Recibido: marzo 14, 2016.
Aceptado: agosto 10, 2016.
Dra. Yamilé Quintero Sierra . Instituto de Hematología e Inmunología. Apartado 8070, La Habana, CP 10800, CUBA.
Email: rchematologia@infomed.sld.cu