Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Investigaciones Biomédicas
versión impresa ISSN 0864-0300versión On-line ISSN 1561-3011
Rev Cubana Invest Bioméd v.25 n.1 Ciudad de la Habana ene.-mar. 2006
Centro de Investigaciones Médico Quirúrgicas
Lípidos, menopausia quirúrgica y terapia estrogénica
Dr. Miguel R. Sarduy Nápoles, Dra. Isis M. Martínez Chang y Dr. Raúl Vasallo
Resumen
Se seleccionaron 50 pacientes de más de 42 años a las que se le había practicado una histerectomía total o subtotal con doble anexectomía, que nunca en su posoperatorio hubieran utilizado tratamiento estrogénico, no fueran fumadoras y no tuvieran contraindicación relativa o absoluta para la utilización de estrogénicos por la vía oral. En ellas predominaban los sofocos, las sudoraciones, la sequedad vaginal y la disminución de la libido, entre otros. Fueron examinadas clínicamente y se les realizó lipidograma completo. Se indicó estrógenos conjugados. Como resultado se pudo observar una mejoría de los síntomas, disminución de la cantidad de mujeres con hipercolesterolemia y trigliceridemia. Se concluyó que resulta significativa la indicación quirúrgica ablativa de los ovarios que en la mayoría de los casos no es justificable.
Palabras clave: Lípidos, menopausia quirúrgica, terapia de reemplazo estrogénica.
La menopausia es el hecho que marca el cese de la función reproductiva en la mujer y está determinado por el agotamiento de los folículos del ovario; esto trae como consecuencia la disminución en la producción de estradiol, lo cual altera los sistemas de retroalimentación negativa que ejercen los estrógenos sobre el sistema hipófiso-hipotalámico y provoca un gradual aumento de las gonadotropinas, sobre todo de la FSH, aunque también de la LH.
Durante el ciclo sexual la proporción LH-FSH suele ser de 1 y según estudios realizados por Lauritzen1 cuando esta relación es menor que 0,7 la mujer está en el período climatérico y eso es lo que sucede a los 4-5 d después de una ooforectomía bilateral (Siseles NO. Variaciones hormonales y lipoproteicas en mujeres menopáusicas de diferente tiempo de evolución y luego de la HTR. Tesis de Doctorado en Medicina. Universidad de Buenos Aires, Argentina 1991).
Estos cambios hormonales referidos, los factores socioculturales determinados por el medio en el cual se desenvuelve la mujer y los factores psicológicos que dependen de la personalidad, son los responsables en gran medida de la aparición y de la intensidad de los síntomas vasomotores y atróficos que se producen en la perimenopausia.
Coincidentemente, el cese de la producción hormonal por los ovarios se asocia con un incremento de los triglicéridos, de la apolipoproteína B y del colesterol total y sus fracciones LDL e IDL,2,3 lo que constituye un factor de riesgo para padecer enfermedad coronaria como muestran los datos epidemiológicos del Programa de investigaciones en lípidos (Lipid Research Clinics Program)4 y otros estudios.5,6 En la mujer con menopausia precoz u ooforectomizada el riesgo llega a ser 7 veces mayor con respecto a las que tienen los ovarios intactos.7
Otras variables no menos importantes deben tenerse en consideración cuando se analiza el riesgo de padecer enfermedades cardiovasculares y cerebrovasculares: la ingestión de grasas saturadas, el hábito de fumar, el sedentarismo, el estrés, la diabetes mellitus y la hipertensión arterial son algunas de estas.
A mediados de 2002 se presentaron los resultados de la investigación Women's Health Initiative9 (WHI) en el grupo de mujeres que tomaban TRH combinada, donde encontraron una elevada cantidad de complicaciones que motivaron la suspensión del estudio a los 5,2 años de iniciado y sobre el cual existe una gran controversia, que no se analiza aquí, por no ser esto el objetivo de este estudio. Sin embargo, la línea investigativa de la terapia estrogénica continúa al no haberse incrementado significativamente el riesgo relativo de complicaciones.
En esta investigación no se pretende demostrar el efecto cardioprotector que hace algún tiempo se atribuía a los estrógenos (que ha sido puesto en duda por los estudios Womens Health Initiative (WHI),8 Heart and Estrogen-Progestin Replacement Study (HERS)9 y el Estrogen Replacement and Atherosclerosis (ERA),10 pues como se ha analizado, la enfermedad coronaria es de etiología multifactorial y se asocia a una predisposición genética individual,11 además, en este estudio la terapéutica empleada es solo sobre la base de estrógenos porque las pacientes estaban histerectomizadas.
Se sabe que esta terapéutica no constituye la única alternativa para tratar el síndrome climatérico, pero los autores de este trabajo han querido simplemente mostrar las modificaciones que se consiguieron en los síntomas y en el perfil lipídico, logrando una mejoría en la calidad de vida y en uno de los factores de riesgo de enfermedad cardiovascular (Notelovitz M. TRE: la toma de decisión acerca de los estrógenos. Foro de Ginecología. Medical Forum International Vol. 5, No. 1, 2002).
Métodos
Se seleccionaron 50 pacientes de más de 42 años a quienes se les había practicado una histerectomía total o subtotal con doble anexectomía por afecciones generalmente benignas entre 1 y 3 años atrás y que nunca en su posoperatorio hubieran utilizado tratamiento estrogénico, no fueran fumadoras y no tuvieran contraindicación relativa o absoluta para su utilización por la vía oral.
Se les realizó una entrevista psicosocial y familiar, y un pormenorizado interrogatorio para precisar sus antecedentes patológicos personales y familiares y los síntomas que presentaban.
Fueron examinadas clínicamente todas las pacientes y además se les realizó lipidograma completo, TGP-TGO, hemograma, eritrosedimentación, mamografía, exudado vaginal directo y con cultivo, cituria y otros.
Se valoraron los resultados y al no existir contraindicación absoluta para el uso de la TRE, se les explicó pormenorizadamente sobre los riesgos y beneficios de la terapéutica. Se les solicitó su consentimiento y accedió la totalidad de las pacientes.
Se inició el tratamiento con estrógenos conjugados continuos por vía oral a la dosis de 0,625 mg sin oposición gestagénica.
Se les brindó además de las orientaciones generales sobre el tratamiento, recomendaciones nutricionales, ginecológicas, sexuales y se les entregó un manual para realizar ejercicios físicos.
Después de 6-8 meses de tratamiento se repiten la entrevista y el interrogatorio para evaluar cómo apreciaban los síntomas referidos en la primera consulta y toma muestra de sangre para la realización de los estudios complementarios iniciales, exceptuando la mamografía.
Se continúa el tratamiento durante 1 año.
Resultados
A continuación se reflejan los resultados del estudio representados gráficamente:
Fig. 1. Grupos de edades.
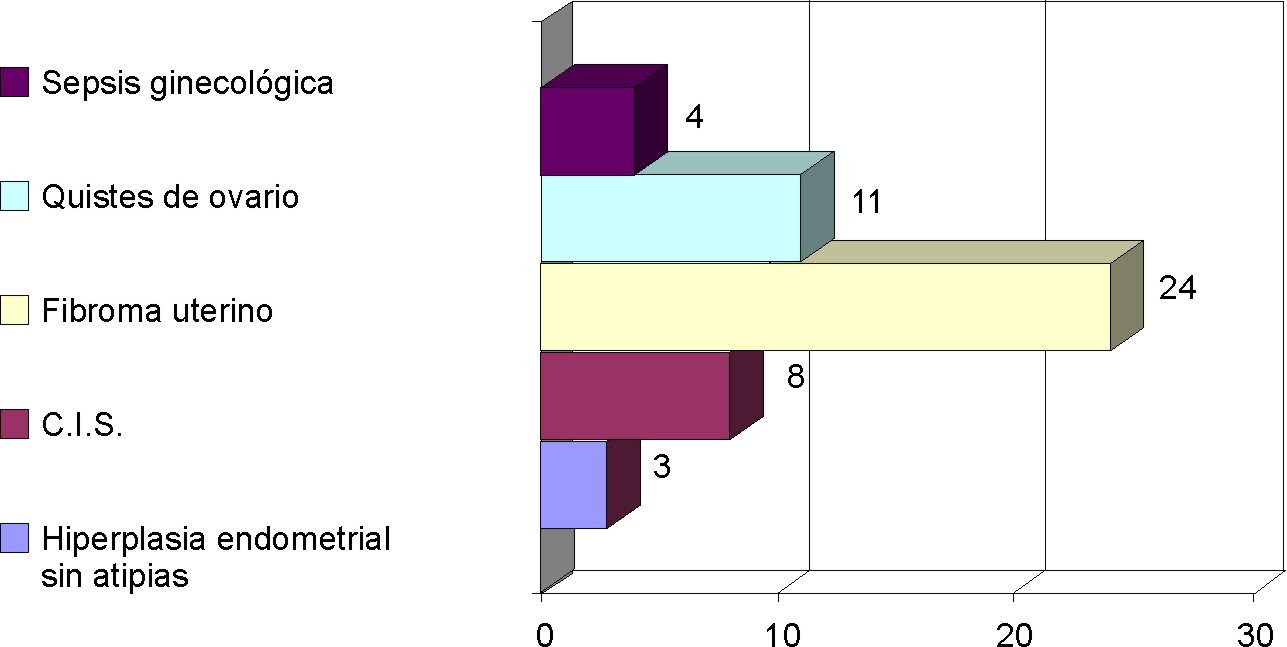
Fig. 2. Indicación quirúrgica
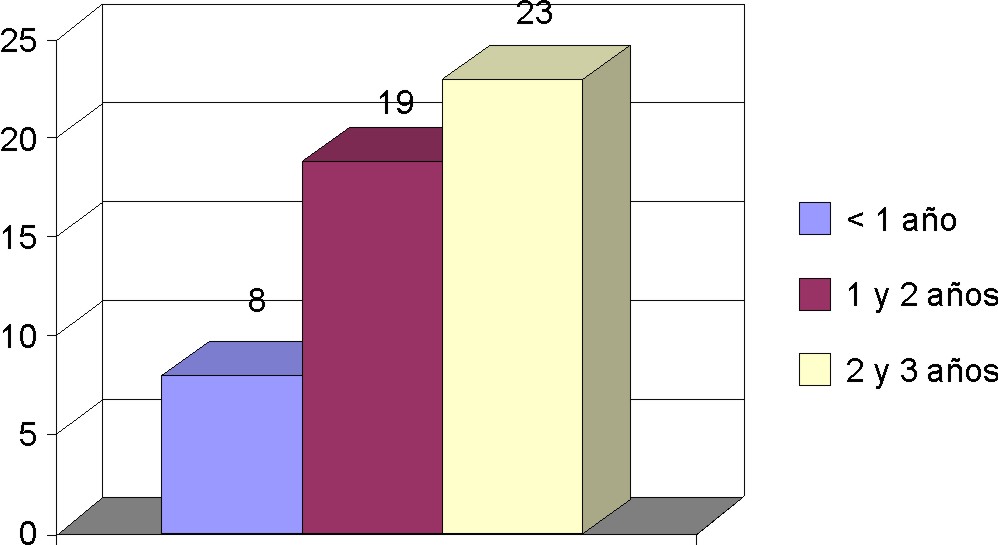
Fig. 3. Tiempo transcurrido desde la operación.
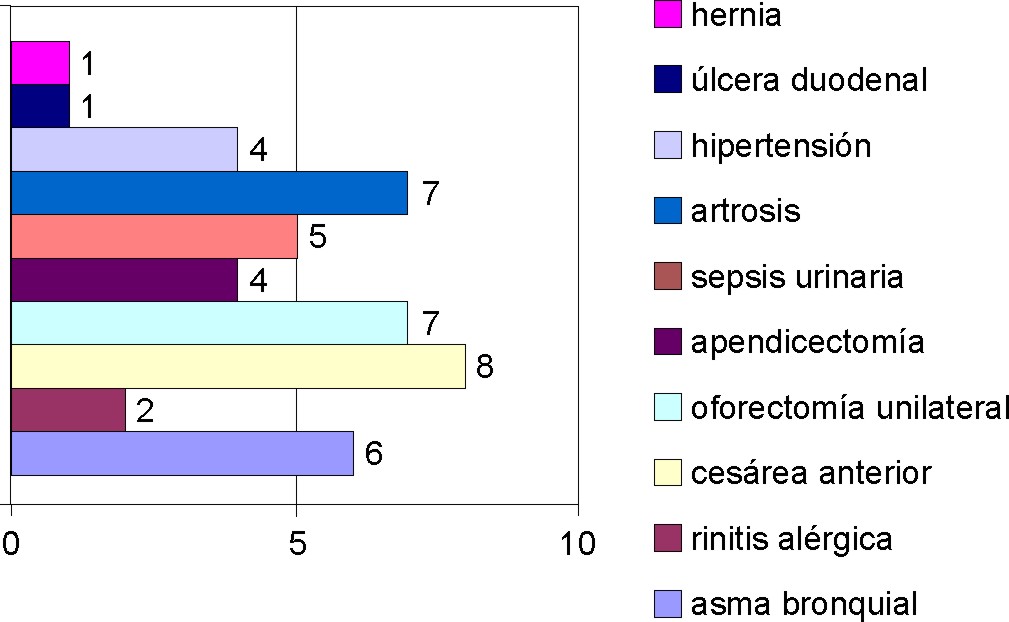
Fig. 4. Antecedentes patológicos personales.
Fig. 5. Antecedentes patológicos familiares.
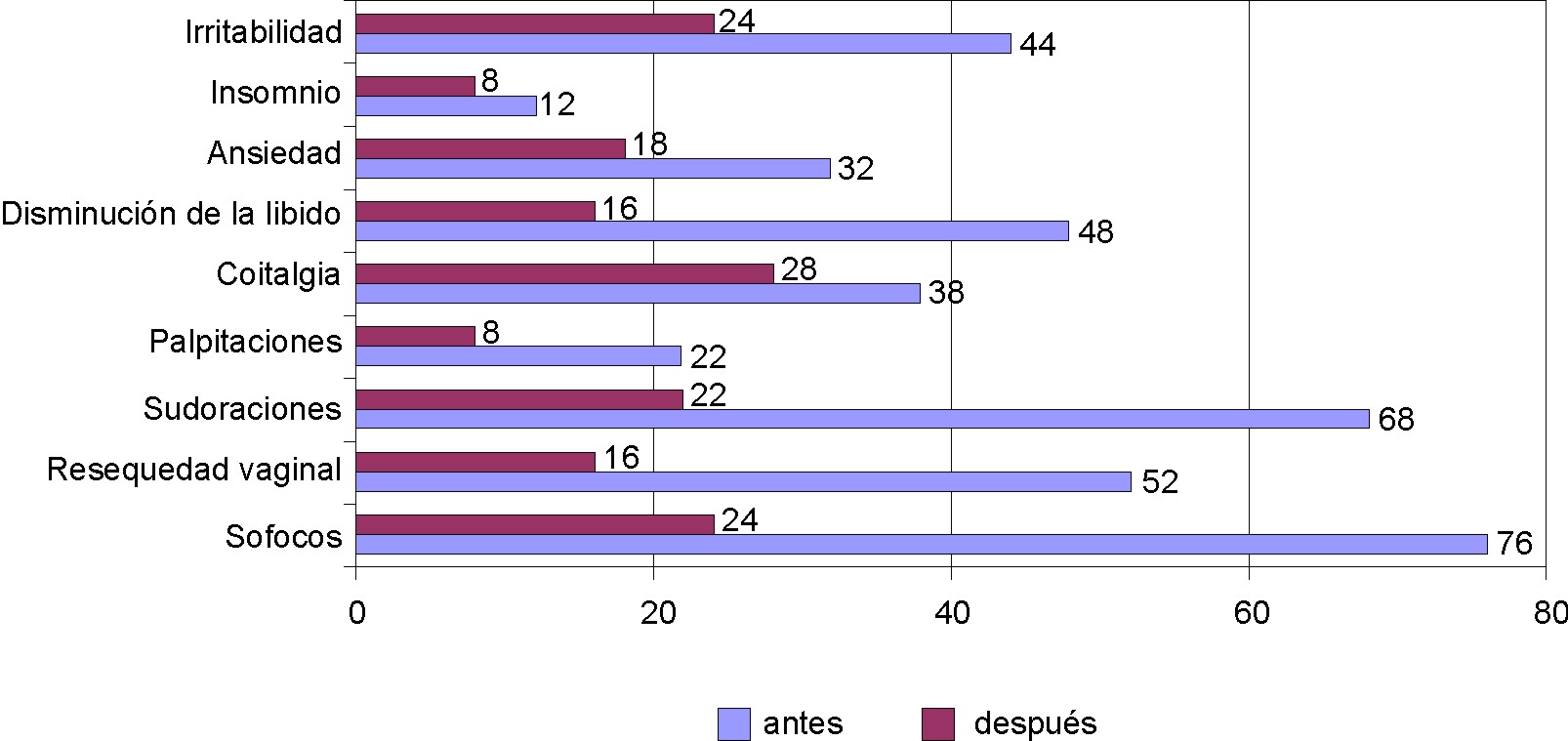
Fig. 6. Síntomas referidos antes y después del tratamiento.
Fig. 7. Resultados del exudado vaginal antes y después del tratamiento
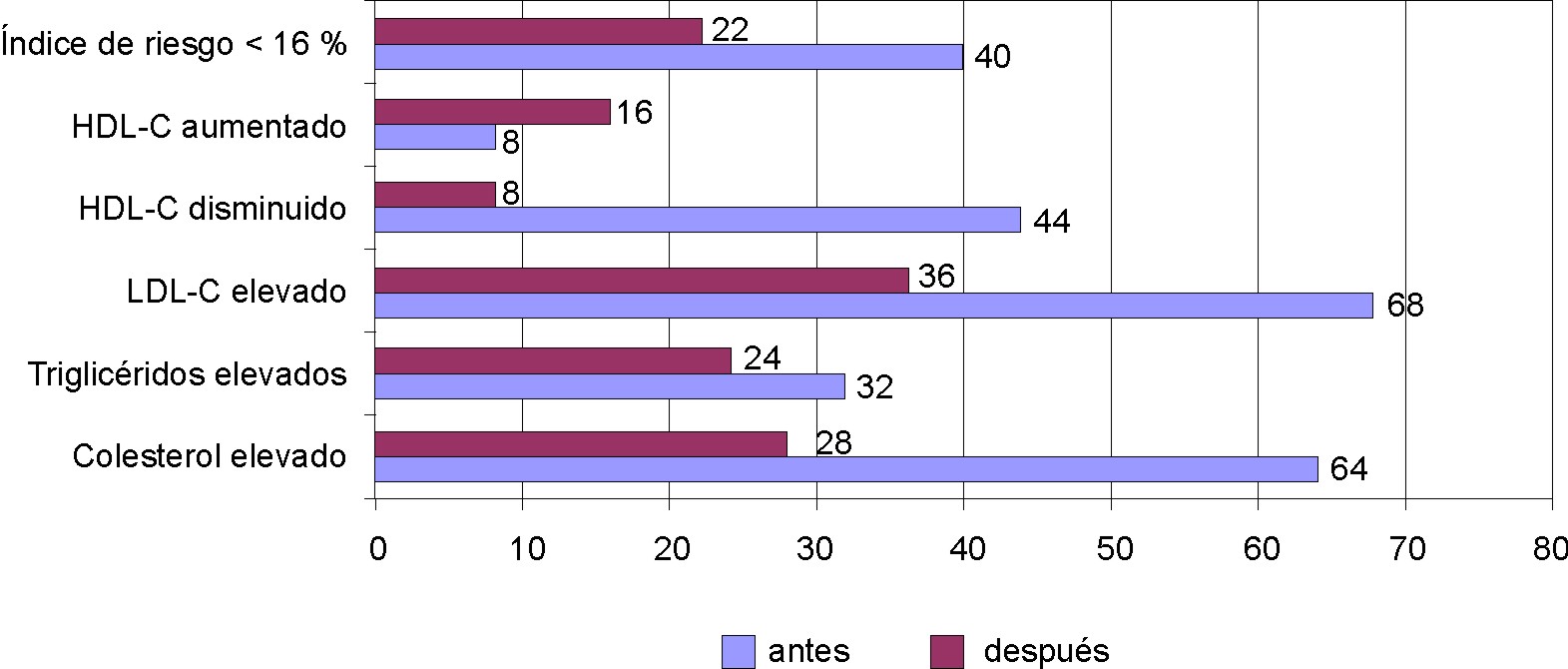
Fig. 8. Resultados del lipidograma antes y después del tratamiento.
Discusión
La menor de las pacientes del estudio tenía 42 años y la mayor 55 años. Del total de la muestra 88 % tenía entre 45 y 55 años.
Se puede afirmar que 92 % de las pacientes no tenía indicación precisa para la ooforectomía bilateral. Llama la atención que de los 11 casos con el diagnóstico de quiste de ovario, había 7 casos con ooforectomía unilateral previa. La presencia de sepsis por abscesos tuboováricos se presentó en 8 % de la muestra.
Del total de la muestra 84 % tenía entre 2 y 3 años de operada. Es de notar que a mayor tiempo posoperatorio transcurrido las alteraciones lipídicas eran más frecuentes y los síntomas menos evidentes.
Tenían antecedentes de una patología clínica 26 mujeres y 19 habían sido sometidas a procederes quirúrgicos abdominales previos; 38 % de las mujeres no refirió antecedentes patológicos personales. Hubo 4 mujeres que refirieron hipertensión arterial, solo porque en alguna ocasión la habían tenido algo elevada pero no necesitaban tratamiento y en las evaluaciones de este estudio sus cifras tensionales fueron normales, por lo que se incluyeron en la muestra.
Tenían antecedentes de AVE o infarto de miocardio en familiares allegados 20 mujeres y 11 reconocían antecedentes de HTA; 6 tenían antecedentes de cáncer familiar, ninguno de mama.
Los sofocos 76 %, sudoraciones 68 %, la resequedad vaginal 52 %, la disminución de la libido 48 % y la irritabilidad 44 % fueron los síntomas que más refirieron estas mujeres en la admisión al estudio, lo que contrasta con las cifras encontradas por Navarro en un estudio de mujeres con menopausia natural en que los síntomas mencionados se presentaron en 27 % para los sofocos, 23 % para las sudoraciones y 18 % para las palpitaciones.12
La mejoría se hizo evidente al realizar la visita control a los 6-8 meses, teniendo en cuenta a partir de ahora para el análisis comparativo de las otras variables que se perdieron del seguimiento 4 pacientes.
Al comenzar el estudio, 66 % de las mujeres tenía microorganismos patógenos en la vagina, predominando la Candida albicans, la Escherichia coli y las Trichomonas.
Esto pudiera explicarse por los cambios atróficos que se producen por la ausencia de estrógenos, lo que da lugar a que la vagina sea un sitio propenso a las infecciones al disminuir la resistencia de su mucosa.13
En la consulta evolutiva solo 22 % presentó exudados positivos. Esta mejoría observada postratamiento puede corresponderse con la respuesta de la mucosa vaginal al estrógeno, que le confiere una mayor resistencia a los microorganismos (Kozac EA, Bachmann GA. Últimos adelantos sobre envejecimiento urogenital y estrogenoterapia. Foro de Ginecología, Vol. 5, No.1, 2002).
Alrededor de 6-7 de cada 10 mujeres presentaban cifras de colesterol total y de su fracción LDL-C elevadas con respecto a la normalidad (por encima de 6 y 4,1 mmol/L respectivamente) y 44 % presentó cifras de HDL en cifras por debajo de 1 mmol/L. Los triglicéridos estaban por encima de 2,1 mmol/L en 32 % y el índice de riesgo era patológico en 4 de cada 10 mujeres.
En la menopausia la disminución de los estrógenos determina un incremento de la LDL y se supone que esto es la causa del aumento de esta lipoproteína de alto riesgo cardiovascular que se produce en la íntima arterial.14
El déficit estrogénico agudo que se produce después de la castración incrementa rápidamente los niveles de LDL y el riesgo cardiovascular señalado.4
Los estrógenos aumentan la fracción HDL-C de efecto protector y disminuyen la LDL-C y sus efectos deletéreos.14,15
En el metaanálisis realizado por de Melo en mujeres con menopausia natural demuestran que utilizando estrógenos conjugados a la dosis de 0,625 mg, a los 3 meses el HDL había aumentado en 9%, mientras que el colesterol total y la LDL disminuyeron 3 y 5 %, respectivamente.
En nuestro estudio de mujeres con menopausia quirúrgica se encontró una disminución del colesterol en 36 % de los casos, de triglicéridos de 8 % y una disminución de la LDL de 32 %. Como se puede observar, después de la terapia estrogénica la mejoría de todos los parámetros fue evidente y el índice de riesgo se disminuyó casi a la mitad.
Se concluyó que la realización de una ooforectomía bilateral debía ser una indicación reservada a las pacientes con una patología que lo requiriera dados los cambios que produce sobre los lípidos y las molestias ocasionadas por el déficit estrogénico, entre otras.
Si bien no se puede inferir que la TRE es la causa principal de la mejoría en los parámetros lipídicos que se han obtenido en este estudio pues se ha visto que existen otros elementos a tener en consideración (nutrición, hábitos tóxicos, sedentarismo, etc.), sí se puede concluir que en este estudio la disminución de los síntomas y los cambios del patrón lipídico obtenidos justifican la terapéutica empleada y aportan al menos una mejoría en la calidad de vida de estas mujeres.
Lipids, surgical menopause and estrogen therapy
Summary
50 patients over 42 who had undergone total or subtotal hysterectomy with doble adnexectomy, that had nerver been under estrogen treatment, that were no smokers and had no relative or absolute contraindication to take oral estrogens were selected. Hot flashes, sweatings, vaginal dryness, and reduction of libido, among others, predominated in them. They were clinically examined and whole lipid profile was performed. Conjugated estrogens were indicated. As a result, it was observed an improvement of the symptoms, and the number of women with hypercholesterolemia and triglyceridemia decreased. It was concluded that the indication of surgical ablation of the ovaries is not necessary and that in most of the cases it is not justifiable.
Key words: Lipids, surgical menopause, estrogen replacement therapy.
Referencias bibliográficas
1. Lauritzen CC. Hypothalamic-pituitary-ovarian relationships around the menopause. Front Invest Horm 1975;3:26.
2. Whayne TF, Alaupovic P, Curry MD. Plasma apolipoprotein B and VLDL, LDL and HDL Cholesterol as risk factors in the development of coronary artery disease in male patient examined angiography. Atherosclerosis 1981;39:411.
3. Tatami R, Mabuchi H, Ueda R. Intermediate-density lipoprotein in angiographically determined coronary artery disease. Circulation 1981;64:1174.
4. The Lipid Research Clinics Program. The Lipid Research Clinics and primary prevention trial results. I. Reduction in incidence of coronary heart disease. JAMA 1984;198:251-351.
5. Gordon T, Castelli WP, Hjortland MC. High density lipoprotein as a protective factor against coronary heart disease. The Frammingham study. Am J Med 1977;62:707.
6. Bottiger LE,
7. Rosemberg L, Hennekens CH, Rosner B. Early menopause and the risk of myocardial infarction. Am J Obstet Gynecol 1981;139:47.
8. Women's Health Initiative. Report. JAMA 2003;282.
9. Hulley S, Grady D, Bush T. Randomizad trial of estrogen plus progestin for secundary prevention of coronary heart disease in postmenopausal women. Heart and Estrogen-Progentin Replacement Study (HERS) Research Group. J Am Med Assoc 1998;280:605-13.
10. Herrington DM, Reboussin DM, Broesnihan KB. Effects of estrogen replacement on the progression of coronary artery atherosclerosis. N Engl J Med 2000;343:522-9.
11. Goldsteinn Jl Fredrickson DS, Brown JS. Familiar hyperlipoproteinemia. In: The metabolic basis if inherited disease. Stambury JB, Fredrickson DS. eds.
12. Artiles L, Navarro D, Manzano BR. Impacto de los procesos sociales en el Climaterio. En: Menopausia y Longevidad.
13. Pandit L Ouslander JG. Postmenopausal vaginal atrophy and atrophic vaginitis. Am J Med Sci 1997;314:228-31.
14. De Melo NR. Terapia hormonal de reemplazo y metabolismo lipídico. En: Menopausia y Longevidad.
15. Crook D. Postmenopausal HRT, lipoprotein metabolism and coronary heart disease. J Cardiovasc Pharmacol 1996;28 (5):40-45.
Recibido: 8 de septiembre de 2005. Aprobado: 11 de octubre de 2005.
Dr. Miguel R. Sarduy Nápoles. Centro de Investigaciones Médico Quirúrgicas. Correo electrónico: msarduy@cimeq.sld.cu