Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Investigaciones Biomédicas
versão impressa ISSN 0864-0300versão On-line ISSN 1561-3011
Rev Cubana Invest Bioméd vol.35 no.4 Ciudad de la Habana oct.-dez. 2016
ARTÍCULO ORIGINAL
Factores de riesgo y etiologías del infarto cerebral en pacientes entre 20 y 55 años
Risk factors and etiologies of the stroke in 20 to 55 years-old patients
Danilo Vargas Fernández, José Luis Miranda, Leda Fernández Cué, Mayté Jiménez Castro, Ismaray Clemente Jaime
Hospital Clínico Quirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
RESUMEN
Introducción: el infarto cerebral en pacientes con edades entre 20 y 55 años es un evento de gran impacto. Diversos factores de riesgo aterotrombóticos, inhabituales y diferentes etiologías intervienen en la patogenia de la lesión produciéndose una variedad de subtipos de infartos cerebrales. Muchos factores de riesgo y etiologías han sido investigados con resultados no claros y/o discrepantes.
Métodos: se realizó una investigación descriptiva transversal retrospectiva en 175 pacientes con diagnóstico de infarto cerebral con edades entre 20 y 55 años que ingresaron en el Hospital Clínico Quirúrgico "Hermanos Ameijeiras" entre el 1ro de enero del 2004 y el 30 de septiembre del 2014.
Objetivo: identificar los factores de riesgo del infarto cerebral y los subtipos etiológicos acorde a los criterios del Trial of Org 10172 in Acute Stroke Treatment (TOAST) en pacientes entre 20 y 55 años de edad.
Resultados: el promedio de edad encontrado fue de 46 ± 7,6 años y predominó el sexo masculino. El infarto aterotrombótico (45,71 %) fue el subtipo TOAST más frecuente. Los factores de riesgo más comunes fueron la hipertensión arterial, las dislipidemias, el hábito de fumar, el consumo de bebidas alcohólicas y el sobrepeso. Para el origen cardioembólico (14,86 %) primó la fibrilación auricular seguida del infarto del miocardio, y en el caso del origen inhabitual (16,57 %) predominaron las alteraciones de hipercoagulabilidad. El origen indeterminado ocupó el 13,71 %.
Conclusiones: la hipertensión arterial resultó el factor de riesgo más frecuente en todos los tipos de infarto, y la fibrilación auricular, la etiología cardioembólica predominante, es el infarto aterotrombótico el más frecuente.
Palabras clave: factores de riesgo; ictus isquémico; infarto cerebral; clasificación; adulto joven; adulto edad media.
ABSTRACT
Introduction: Stroke in patients aged 20 to 55 years is an event of great impact. Several unusual atherothrombotic risk factors and different etiologies are involved in the pathogenesis of the lesion, which gives rise to a variety of stroke subtypes. Many risk factors and etiologies have been studied but the results are unclear and/or discordant.
Objective: To identify the risk factors for stroke and the etiological subtypes according to the Trial of Org 10172 in Acute Stroke Treatment (TOAST) criteria in patients aged 20 to 55 years.
Methods: A retrospective, cross-sectional and descriptive research study was conducted in 175 patients diagnosed with stroke and aged 20 to 55 years. They had been admitted to "Hermanos Ameijeiras"clinical and surgical hospital from January 1st 2004 to September 30th 2014.
Results: The average age was 46 ± 7,6 years and males predominated. The atherothrombotic stroke (45.71 %) was the most common TOAST subtype. The most frequent factors were blood hypertension, dyslipidemias, smoking, alcohol consumption and overweight. For the cardioembolic origin (14.86 %), the main one was atrial fibrillation followed by myocardial infarction whereas for the unusual origin (16.57 %), the hypercoagulation alterations predominated. The undetermined origin accounted for 13.71 % of cases.
Conclusions: Blood hypertension was the most frequent risk factors for all types of strokes and the atrial fibrillation was the predominant cardioembolic etiology; atherothrombotic stroke was the most common.
Keywords: risk factors; ischemic ictus; stroke; classification; young adult; middle-aged adult.
INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) estima que cada cinco segundos en el mundo ocurre un ictus, y a nivel global este es la segunda causa de muerte.1,2,3 Cada año, 795000 personas experimentan una enfermedad cerebrovascular (ECV); de ellas, alrededor de 610000 americanos tienen un evento nuevo, y 185 000 de tipo recurrente.4 La mayoría de los ictus de todo el mundo ocurre en países pobres o en vías de desarrollo. Es de cinco a diez veces más frecuente en países grandes como India, China, Pakistán y Brasil, comparados con el Reino Unido y Estados Unidos.5 En Cuba ha habido un incremento de las defunciones por ECV, que las ubica en el tercer lugar entre las causas de muerte en el 2013, y un incremento de la tasa de incidencia (80,7 x 100000 habitantes en el 2013, es más prevalente en mujeres que en hombres.6 Los años de vida potenciales perdidos en el hombre son 4,5, y 3,7 en la mujer, según la Oficina Nacional de Estadística de Cuba, en el 2013. Si se considera que se presenta con mayor frecuencia en adultos entre 30 y 69 años de edad, los años de vida laboral activa descienden igualmente.7
El infarto cerebral en pacientes con edades entre 20 y 55 años tiene repercusiones para el paciente (debido a la discapacidad que provoca y el detrimento de la calidad de vida), para la familia (costos informales del cuidado y disfunción familiar) y para la sociedad (gastos sanitarios, años de vida perdidos, etcétera). Esto lo convierte en una enfermedad con gran impacto individual, familiar y social.8
El ictus isquémico es con frecuencia considerado una enfermedad del adulto mayor, pero un estimado del 10 % son pacientes con edades entre 20 y 55 años. Las evidencias más recientes sugieren que se está incrementando la incidencia del ictus isquémico en personas en ese rango de edad. Sin embargo, la razón de ese incremento no está clara todavía. La etiología de los infartos cerebrales en personas entre 20 y 55 años es diferente y muy diversa, en comparación a lo observado en los ancianos. Además los subtipos etiológicos también varían acorde a la distribución geográfica.9,10
El propósito de este estudio es identificar los factores de riesgo del infarto cerebral y los subtipos etiológicos acorde a los criterios del Trial of Org 10172 in Acute Stroke Treatment (TOAST) en pacientes entre 20 y 55 años de edad.11-13
MÉTODOS
Se realizó un estudio retrospectivo de en el Servicio de Neurología del Hospital Clínico Quirúrgico "Hermanos Ameijeiras" (tanto en la sala de neurología como en la unidad de ictus), desde el 1ro de enero del 2004 hasta el 30 de septiembre del 2014, en el cual el universo estuvo conformado por 840 pacientes diagnosticados con Infarto Cerebral de todas las edades, y la muestra por 175 pacientes que cumplían con los criterios de inclusión (pacientes con edades entre 20 y 55 años, en los cuales el evento de Infarto cerebral (déficit súbito neurológico focal) haya estado documentado por neuroimagen (Tomografía Computarizada de Cráneo, Resonancia Magnética de Cráneo y/o Angiografía de Cráneo). Se excluyeron aquellos pacientes que sufrieron Ataque Transitorio de Isquemia, Hemorragia intracraneal, Hemorragia subaracnoidea y Trombosis venosa cerebral; o Ictus isquémicos como complicación en Hemorragia Subaracnoidea, cirugía cardíaca, estado terminal de enfermedades malignas o como consecuencia inmediata de traumas.
Los datos se obtuvieron de la información contenida en las historias clínicas de los pacientes, las cuales fueron confeccionadas por neurólogos para evitar sesgo de entrada de datos y fueron revisadas por el comité evaluador de historias clínicas de la institución. El procesamiento de los datos se realizó mediante el programa SPSS versión 21.0 y con el empleo de una PC Toshiba Satellite con Windows 8.1.
Para cada paciente: se consideraron los datos demográficos (edad, sexo, color de la piel), la presencia de factores de riesgo aterogénicos (hipertensión arterial, diabetes mellitus, consumo de bebidas alcohólicas, hábito de fumar, obesidad); se revisaron los antecedentes patológicos (infarto miocárdico, antecedente de enfermedad cerebrovascular, migraña, consumo de anticonceptivos); se exploró el examen neurológico completo incluyéndose la escala de ictus del Instituto Nacional de Salud (NIHSS); se incluyó exámenes de sangre (hemoglobina, hematocrito, plaquetas, colesterol, triglicéridos, ácido úrico), fibrinógeno, anticuerpos antifosfolipídicos (anticoagulante lúpico, anticuerpo anticardiolipina), examen de sangre para enfermedades autoinmunes (Anticuerpos Antinucleares (ANA), Autoanticuerpos Citoplasmáticos Contra Neutrófilos (ANCA)). Se valoraron los pacientes en cuanto a la tomografía computada de cráneo al ingreso, el ecodoppler carotídeo y vertebrobasilar. Se realizaron ecocardiogramas transtorácicos y transesofágicos así como angiografía cerebral y resonancia magnética con T1, T2 y FLAIR a los pacientes seleccionados durante la hospitalización.
Se calcularon los números absolutos y los porcentajes de todas las variables y para buscar asociación entre sexo y edad respecto a los factores de riesgo descritos en la literatura contenidos en las variables se realizó la prueba de independencia Chi cuadrado (X2) y se empleó el estadístico exacto de Fisher en aquellas asociaciones donde el 20 % contenía celdas con valores de cinco o menos. En todas las pruebas de hipótesis realizadas se utilizó un nivel de significación α= 0,05. Se tuvo en cuenta la aprobación del Comité de Ética en lo concerniente al empleo con fines investigativos de los documentos clínicos.
RESULTADOS
De los 840 pacientes ingresados por ictus isquémicos en la institución de estudio entre Enero del 2004 y Septiembre del 2014, 175 tenían entre 20 y 55 años de edad (21 %). El promedio de edad de dichos pacientes fue de 46 años ± 7,6, observándose una distribución casi simétrica de los datos, el mayor por ciento de pacientes sobrepasa los 35 años (89,71 %), y donde prevalece el sexo masculino, con una proporción 1.4:1 sobre el femenino.
Fueron pesquisados el 100 % de los pacientes con pruebas de neuroimagen (tomografía de cráneo y/o resonancia magnética de cráneo) y ecodoppler carotídeo y vertebrobasilar, y exámenes de laboratorio para biometría hemática y hemoquímica, solo a 53 (30,28 %) se les realizó estudios de hemostasia y a 31 (17,71 %) estudios inmunológicos. Se realizaron 37 ecocardiografías (4 % de transesofágicas y 17,14 % de transtorácicas), 22 angiografías (11,42 %) en pacientes seleccionados.
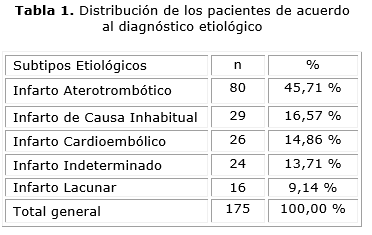
El subtipo TOAST más común fue el infarto aterotrombótico (45,71 %), seguido del infarto de causa inhabitual (16,57 %) y del infarto cardioembólico (14,86 %). El infarto indeterminado ocupó el cuarto lugar (13,71 %) (tabla 1).
La clasificación etiológica fue analizada dividiéndose la muestra en dos grupos atendiéndose a la edad (20-35 años, 36-55 años) y al sexo. Se constató que la hipertensión arterial es el factor de riesgo más frecuente (72 %), seguido del consumo de bebidas alcohólicas (58,9 %) y la hipertrigliceridemia (48,6 %). El hábito de fumar alcanzó el quinto lugar seguido del sobrepeso (38,9 %) y la obesidad (20 %), que están dentro de los diez primeros lugares. La Diabetes Mellitus aparece en el 14,4 % de todos los pacientes. El ictus previo como factor de riesgo alcanzó el 33,7 % de forma general y muy similar en ambos sexos. Se puede apreciar que un 2,3 % de los pacientes consumen anticonceptivos orales y se detectó un caso que consumía anfetaminas (metilfenidato) de forma regular y sostenida. El infarto del miocardio ocupó el 13,1 % de los pacientes, y dentro de las afecciones vasculares se determinaron tres pacientes con conectivopatías, uno con síndrome antifosfolipídico, uno con CADASIL y uno con trombosis venosa (tabla 2). La hipertensión arterial se relacionó con la edad, y el hábito de fumar se relacionó con ambos (la edad y el sexo) con significación estadística (p < 0,05).
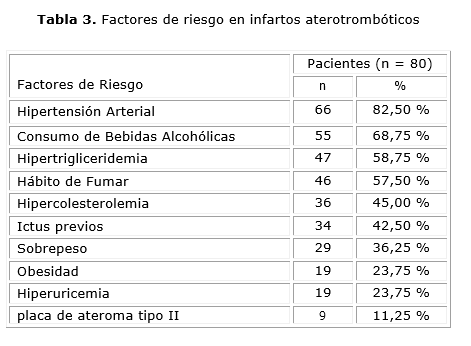
Se encontró 80 pacientes (45,71 % de todos) dentro de la categoría de infartos de gran vaso o aterotrombóticos (TOAST 1): 66 hipertensos, 55 consumidores de bebidas alcohólicas, 47 hipertrigliceridemia y 46 con hábito de fumar; 14 pacientes con placa tipo III y 9 con placa tipo II (tabla 3).
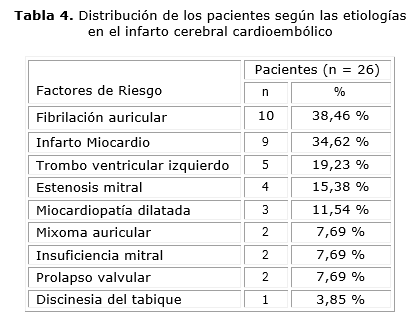
En la categoría de infarto cardioembólico (TOAST 2) fueron clasificados 26 pacientes (14,86 % de todos). La mayoría del grupo, es decir, más de la tercera parte tuvieron Fibrilación auricular (38,46 %). También ocurrió algo muy similar con el Infarto del Miocardio (34,62 %). Sin embargo, no se detectó ningún paciente con agujero oval permeable. Se encontraron tres pacientes con Miocardiopatía dilatada, dos con Mixoma auricular y dos con prolapso valvular (tabla 4).
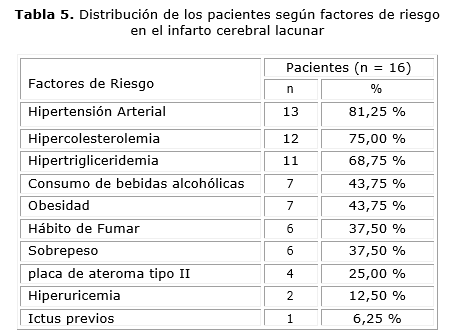
En cuanto a la oclusión de pequeño vaso o infarto lacunar (TOAST 3), fueron identificados 16 pacientes (9,14 % de todos). La hipertensión arterial es el factor de riesgo más frecuente (81,25 %), seguido de la hipercolesterolemia (75,00 %) y la hipertrigliceridemia (68,75 %) (tabla 5).
El infarto cerebral de causa inhabitual (TOAST 4) fue determinado en 29 pacientes (16,57 %). En ellos se identificó, dentro de los factores de riesgo más frecuentes, el hematocrito elevado y la elevación plaquetaria que tienen porcientos iguales (34,48 %), que junto a otros como la hiperfibrinogenemia (24,14 %), la policitemia (13,79 %) y el uso de anticonceptivos orales (10,34 %), son alteraciones hematológicas que producen un estado protrombótico que favorecen la aparición de los infartos de esta categoría. Se encontró un caso con CADASIL, uno con Síndrome Antifosfolipídico, uno con Displasia fibromuscular y uno con Lupus Eritematoso Sistémico. Con respecto a las afecciones de la pared del vaso, se evidenció tres pacientes con vasculitis y tres con disección arterial (tabla 6).
Por último, el infarto de etiología indeterminada (TOAST 5), donde 24 pacientes (13,71 % de todos) se ubicaron allí; 13 por estudio incompleto, cinco por presentar más de una etiología, y seis por origen desconocido (tabla 7).
DISCUSIÓN
El infarto cerebral en las personas entre 20 y 55 años es considerado un evento raro, pero que está incrementándose la incidencia del mismo en países tanto desarrollados como en vías de desarrollo, y disminuye la edad de inicio del mismo, contrario a la tendencia de la mayoría de las enfermedades. Por otro lado, la creciente evidencia del incremento de la ocurrencia de estos eventos en dichos pacientes trae consecuencias devastadoras en cuanto a secuelas en esta población, lo cual nos induce a un análisis profundo de los factores de riesgo y las etiologías.14 En esta investigación, el porcentaje de pacientes con edades entre 20 y 50 años ocupó un 21 % en general, mayor que en otros reportes, donde ha sido del 10-15 %.9,15
El tema de los factores de riesgo en personas con edades entre 20 y 55 años ha sido de alguna forma abandonado en la literatura, lo cual parece injustificado dado la alta prevalencia, en especial en adultos entre 35 y 55 años de edad.9,10 Esta alta prevalencia coincide con el incremento en la incidencia del infarto cerebral en este grupo, lo cual sugiere que los factores de riesgo 'tradicionales' o aterogénicos pueden contribuir más a la etiología de lo que antes se pensaba. La presencia de estos factores de riesgo, sin embargo, no es siempre relacionada con las causas etiológicas como es el caso de la aterosclerosis, la que es valorada con las herramientas diagnósticas correctas.
En el estudio se evidenció un promedio de edad (46 ± 7,6 años) que es mayor que el de la investigación efectuada en el policlínico de Gemelli en Roma donde Renna y colaboradores16 encontraron un promedio de 41 ± 8,0 años, lo cual es muy similar si se tiene en cuenta que la muestra es mayor. En el caso del estudio de Dash D y colaboradores10 en un hospital terciario del Norte de la India, se identificó un promedio de 38,9 ± 7,1 años, donde el nuestro es superior.
En varios estudios se observa que los hombres sobrepasan a las mujeres en cuanto a incidencia de estas enfermedades en diferentes proporciones, considerándose la población en general y estratificada por grupos de edades, como sucede en nuestro caso.10,17 Sin embargo, Putaala y colaboradores en su estudio de cohorte en 15 ciudades europeas, al igual que Maaijwee y Starby no encontraron diferencias entre los sexos en cuanto a la incidencia en general y en cuanto a los factores de riesgo.11-13 Con respecto a los factores de riesgo aterogénicos para el ictus isquémico presentan los porcentajes mayores, lo cual se comporta muy similar a países occidentales y latinoamericanos como Brasil, planteado por Yamamoto.18 Existen otros estudios donde de forma similar al nuestro, estos factores de riesgo "habituales" se presentan, aunque en orden diferente, pero ocupándose de forma general los primeros puestos.10,18,19
La asociación entre la hipertensión arterial y la edad con significación estadística, coincide con todo el conocimiento existente en el aumento de la hipertensión con el paso de los años.20,21 Sin embargo la mayor cantidad de asociaciones en los factores de riesgo estuvo, en relación con el sexo masculino, para el hábito de fumar, el consumo de bebidas alcohólicas y la hipertrigliceridemia; y con el sexo femenino, para la hipercolesterolemia (con poca diferencia) y la anemia.10,16,22,23
Se evidenció un porciento elevado del consumo de bebidas alcohólicas en relación con los subtipos TOAST aterotrombótico y lacunar que pudiera estar en relación con elementos culturales de nuestro país y que pudiera observarse en estudios en latinoamericanos como el caso de Yamamoto.12,18
Estos datos sugieren que en poblaciones con edades comprendidas entre 20 y 55 años, los factores de riesgo tradicionales para ictus isquémicos pueden actuar como factores predisponentes incrementando el riesgo trombótico relacionado con otras causas.
Todavía hay mucho por hacer en materia de prevención primaria del infarto cerebral en personas en este grupo de edades, incluso controlándose los factores de riesgo tradicionales debido a que las frecuencias son elevadas.
En cuanto a la localización de las lesiones isquémicas por neuroimagen, estas coinciden con varios estudios donde se aprecian en todos la frecuencia mayor de la circulación cerebral anterior en relación con la circulación cerebral posterior, como lo describen Biller J y colaboradores.20,23,24
En el estudio encontramos una alta frecuencia de factores de riesgo tradicionales de infarto cerebral, y con ello el infarto relacionado a la aterosclerosis ocupó el 54,85 % (de gran vaso o aterotrombótico 45,71 % y de pequeño vaso o lacunar 9,14 %), que lo convirtió en el subtipo de la clasificación TOAST más frecuente. Este último dato muy parecido al estudio de Renna y colaboradores.16 Los factores de riesgo aterogénicos20,21,23,25-27 presentes tuvieron un comportamiento similar al resto de las investigaciones revisadas en este artículo.9,10,13-17
En algunos estudios el origen cardioembólico de los infartos (TOAST 2) ocupó una cuarta parte, como es el caso del estudio de Larrue,28 y en el caso de Starby17 ocupó el 50 %, donde la causa más frecuente es el foramen oval permeable que, aunque es un factor de riesgo menor, según Mackey9 puede aparecer desde un 20 % y hasta un 50 % de todos los ictus. 29,30Sin embargo en nuestra serie no ocurrió así debido a que el equipamiento no estuvo siempre a punto para la realización de la búsqueda activa de este defecto, no pudiéndose establecer así una comparación adecuada y precisa con el resto de estudios internacionales por este motivo. Por otro lado, se obtuvo como primera causa la fibrilación auricular (38,46 %), seguida del infarto del miocardio (34,62 %).31,32
En relación al TOAST 4 ó causa inhabitual del infarto cerebral que es la más grande gama de factores de riesgo,20,23 obtuvimos que los estados de hipercoagulabilidad (hematocrito elevado, elevación plaquetaria, anemia, hiperfibrinogenemia, policitemia y el consumo de anticonceptivos orales) fueron los más frecuentes, en comparación con las alteraciones de la pared del vaso, donde la disección arterial y la displasia fibromuscular, según Mackey9 y otros estudios,33,34 es la causa inhabitual más común del infarto en personas jóvenes que ocupó valores de frecuencia muy similares a los que él mismo plantea. Y se observó otros factores de riesgo (hiperfibrinogenemia, síndrome antifosfolipídico y los estados protrombóticos) en menores proporciones en relación a otros estudios.35-38
El uso de anticonceptivos orales en pacientes femeninas no fue alto en la serie en comparación con reportes de otras investigaciones.10 Todo esto nos subraya la importancia de la recolección del dato en relación con la anamnesis en las mujeres jóvenes, tanto en relación al consumo para la anticoncepción como el consumo de terapia hormonal sustitutiva en algunas mujeres.11,15
Por último, es importante destacar el porciento de infartos con origen indeterminado (TOAST 5) por estudio incompleto donde se evidencia la necesidad de tener todo el recurso material en las manos para realizar todo la pesquisa necesaria para encontrar la mayor cantidad de etiologías de esta importante y devastadora enfermedad que a pesar de las circunstancias es muy bajo en comparación con estudios como el de Renna 16 y el de Dash,10 este último del Norte de la India.
CONSIDERACIONES FINALES
Esta investigación es el más largo estudio enfocado en los factores de riesgo y etiologías en el infarto cerebral en pacientes con edades entre 20 y 55 años en Cuba. El infarto aterotrombótico predominó en los subtipos TOAST y dentro de los factores de riesgo sigue siendo la hipertensión arterial el más preponderante, seguido del consumo de bebidas alcohólicas, las dislipidemias y el hábito de fumar. En cuanto a las causas inhabituales predominaron los trastornos del contenido de la sangre y en los infartos de causa indeterminada, el estudio incompleto fue el más frecuente. Los resultados varían en correspondencia con otros estudios, y muestran la necesidad de un manejo inmediato, activo y eficaz de los factores de riesgo para prevenir el infarto cerebral.
Declaración de Conflicto de Intereses
El trabajo tuvo varias limitaciones. En primer lugar, el diseño retrospectivo o por un periodo largo de tiempo, donde a pesar de ser por personal entrenado, no hubo una total homogenización de los datos en las historias clínicas. En segundo lugar, no se contó con todos los recursos necesarios para realizar las pruebas complementarias a todos los pacientes, o bien el equipamiento no estuvo en estado técnico adecuado siempre para la realización de las mismas, o algunos pacientes se negaron a la realización de las mismas, o algunas pruebas no fueron útiles. En tercer lugar, la institución es un hospital terciario, no cuenta con cuerpo de guardia por su mismo diseño conceptual; luego la fuente de pacientes con ictus fue disímil.
REFERENCIAS BIBLIOGRÁFICAS
1. Feigin VL, Forouzanfar MH, Krishnamurthi R, Mensah GA, Connor M, Bennett DA, et al. Global and regional burden of stroke during 1990-2010: findings from the Global Burden of Disease Study 2010.Lancet. 18 Jan 2014;383(9913):245-54.
2. Mukherjee D, Patil CG. Epidemiology and the global burden of stroke. World Neurosurg. 2011 Dec;76(6 Suppl):S85-90.
3. Bennett DA, Anderson LM, Nair N, Truelsen T, Barker-Collo S, Connor M, et al. The Global Burden of Disease Stroke Expert Group. Methodology of the Global and Regional Burden of Stroke Study. Neuroepidemiology. 2012;38:30-40.
4. Go AS, Mozaffarian D, Roger VL, Benjamin EJ, Berry JD, Blaha MJ, et al. Executive summary: heart disease and stroke statistics-2014 update: a report from the American Heart Association. Circulation. 2014;29:399-410.
5. Strong K, Mathers C, Bonita R. Preventing stroke: saving lives around the world. Lancet Neurology. 2007;6:182-7.
6. Ministerio de Salud Pública. Dirección de Registros Médicos y Estadísticas de Salud. Anuario Estadístico de Cuba 2015. La Habana. Organización Panamericana de la Salud. Oficina Regional de la Organización Mundial de la Salud [en línea]. 2016 [citado 30 de mayo 2016]:31. Disponible en: http://bvscuba.sld.cu/anuario-estadístico-de-cuba/
7. Ministerio de Salud Pública. Dirección de Registros Médicos y Estadísticas de Salud. Anuario Estadístico de Cuba 2015. La Habana. Organización Panamericana de la Salud. Oficina Regional de la Organización Mundial de la Salud [en línea]. 2016 [citado 30 de mayo 2016]:38. Disponible en: http://bvscuba.sld.cu/anuario-estadístico-de-cuba/.
8. Angulo AH, Cabasés-Hita JM, Forcén Alonso T. Costes del ictus desde la perspectiva social. Enfoque de incidencia retrospectiva con seguimiento a tres años. Rev Neurol. 2006;43:518-25.
9. Mackey J. Evaluation and management of Stroke in Young Adults. Continuum (Minneap Minn). 2014;20(2):352-69.
10. Dash D, Bhashin A, Pandit AK, Tripathi M, Bhatia R, Prasad K, et al. Risk factors and etiologies of ischemic strokes in Young patients: a tertiary hospital study in North India. Journal of Stroke. 2014;16(3):173-7.
11. Putuaala J, Yesilot N, Waje-Andreasen U, Pikaniemi J, Vassilopoulou S, Nardi K, et al. Demographic and geographic vascular risk factors differences in European young adults with ischemic stroke: the 15 cities young stroke study. Stroke. 2012 Oct;43(10):2624-30.
12. Maaijwee NAMM, Rutten-Jacobs LCA, chaapsmeerders P, van Dijk EJ, de Leeuw FE. Ischemic stroke in young adults: risk factores and long-term consequences. Nat Rev Neurol. 2014;(10):315-10.
13. Starby H, Delavaran H, Andsberg G, Lovkvist H, Norrving B, Lindgren A, et al. Multiplicity if risk factors in ischemic stroke patients: relations to age, sex, andsubtype: a study of 2 505 patients from the lund stroke register. Neuroepidemiology. 2014;42(3):161-8.
14. Sultan S, Elkind MS. The growing problem of stroke among young adults. Curr Cardiol Rep. 2013 Dec;15(12):421.
15. Smajlovic D. Strokes in young adults: epidemiology and prevention. Vascular Health and Risk Management. 2015;(11):157-64.
16. Renna R, Pilato F, Profice P, Della Marca G, Broccolini A, Morosetti R, et al. Risk factor and etiology analysis of ischemic stroke in young adult patients. Journal of stroke and cerebrovascular diseases. 2014 March;23(3):e221-7.
17. Griffiths D, Sturm J. Epidemiology and etiology of young stroke. Stroke Res Treat. 2011;2011:209-370.
18. Yamamoto FI. Ischemic stroke in young adults: an overview of etiological aspects. Arq. Neuro-Psiquiatr; 2012.
19. Smajlovic D, Salihovic L, Ibrahimagic OC, Sinanovic O. Characteristics of stroke in young adults in Tuzla Canton, Bosnia and Herzegovina. Coll Antropol. 2013 Jun;37(2):515-9.
20. Rodríguez-Yáñez M, Fernández C, Pérez-Concha T, Luna A, Roncero N, Castillo J, et al. Enfermedades vasculares cerebrales. En: Zarranz JJ. Neurología. 5ta edición. Barcelona: Elsevier; 2013. p. 275-326.
21. Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL, et al. The seventh report of the Joint National Committe on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. The JNC 7 Report. JAMA 2003; 289: 2560-71.
22. Kay ST, Navarro JC, Ka SW, Yi NH, Hou ChCh, Niphon P, et al. Clinical profile, risk factors and etiology of young ischemic stroke patients in Asia: a prospective multicentre, observational, hospital-based study in eight cities. Neurology Asia. 2014;19(2):117-27.
23. Biller J, Love BB, Schneck MJ. Vascular disease of nervous system. Ischemic cerebrovascular disease. In: Daroff RB, Ferichel GM, Jankovic J, Mazziotta J. Bradley´s Neurology in clinical practice. 6th ed. Philadelphia, Elsevier. 2012. p. 1003-50.
24. Díez-Tejedor E.Guía para el diagnóstico y tratamiento del ictus. Comité ad hoc del Grupo de estudio de Enfermedades Cerebrovasculares. Sociedad Española de Neurología. Barcelona: Prous Science; 2006.
25. Dehlendorff C, Andersen KK, Olsen TS. Body mass index and death by stroke: no obesity paradox. JAMA Neurol. 2014 Aug;71(8):978-84.
26.Consenso de Estenosis Carotídea. Sociedad Argentina de Cardiología. Sociedad Neurológica Argentina. Rev. Argentina Cardiol. 2006;74(2):160-74.
27. Harrigan MR. Extracraneal cerebrovascular occlusive disease. In: Harrigan MR, Deveikis JP. Handbook of cerebrovascular disease and neurointerventional technique. New York: Humana Press; 2009. p. 641-678.
28. Larrue V, Berhoune N, Massabuau P, Calviere L, Raposo N, Viguier A, et al. Etiologic investigation of ischemic stroke in Young adults. Neurology. 2011:76(23):1983-8.
29. Ma B, Liu G, Chen X, Zhang J, Liu Y, Shi J, et al. Risk of stroke in patients with patent foramen ovale: an updated meta-analysis of observational studies. J Stroke Cerebrovasc Dis. 2014 May-Jun;23(5):1207-15.
30. Katsanos AH, Spence JD, Bogiatzi C, Parissis J, Giannopoulos S. Recurrent stroke and patent foramen ovale: a systematic review and meta- analysis. Stroke. 2014 Nov;45(11):3352-9.
31. Kishore A1, Vail A, Majid A, Dawson J, Lees KR, Tyrrell PJ, et al. Detection of atrial fibrillation after ischemic stroke or transient ischemic attack: a systematic review and meta-analysis. Stroke. 2014 Feb;45(2):520-6.
32. Zhu J, Su X, Li G, Chen J, Tang B, Yang Y, et al. The incidence of acute myocardial infarction in relation to overweight and obesity: a meta-analysis. Arch Med Sci. 2014 Oct 27;10(5):855-62.
33. Chen H1, Hong H, Xing S, Liu G, Zhang A, Tan S, et al. Intracranial versus Extracranial Artery Dissection Cases Presenting with Ischemic Stroke.J Stroke Cerebrovasc Dis. 2015 Apr;24(4):852-9.
34. Cohen JE, Itshayek E, Keigler G, Eichel R, Leker RR. Endovascular thrombectomy and stenting in the management of carotid fibromuscular dysplasia presenting with major ischemic stroke. J ClinNeurosci. 2014 Nov; 21(11):2021-3.
35. Vukasovic I, Solter VV, Zavoreo I, Kes VB. The role of classic risk factors and prothrombotic factor gene mutations in ischemic stroke risk development in young and middle-aged individuals. J Stroke Cerebrovasc Dis. 2014 Mar;23(3):e171-6.
36. Alleyne M, Horne MK, Miller JL. Individualized treatment for iron-deficiency anemia in adults. Am J Med. 2008;121:943-8.
37.![]() Chuang SY , Bai CH, Chen WH, Lien LM, Pan WH. Fibrinogen independently predicts the development of ischemic stroke in a Taiwanese population: CVDFACTS study. Stroke. 2009 May; 40(5):1578-84.
Chuang SY , Bai CH, Chen WH, Lien LM, Pan WH. Fibrinogen independently predicts the development of ischemic stroke in a Taiwanese population: CVDFACTS study. Stroke. 2009 May; 40(5):1578-84.
38. Brey RL. Antiphospholipid antibodies in young adults with stroke. J Thromb Thrombolysis. 2005 Oct;20(2):105-12.
Recibido: 10 de febrero de 2016.
Aprobado: 8 de marzo de 2016.
Danilo Vargas Fernández. Hospital Clínico Quirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
Correo electrónico: mcmc@infomed.sld.cu
 Todo o conteúdo deste periódico, exceto onde está identificado, está licenciado sob uma Licença Creative Commons
Todo o conteúdo deste periódico, exceto onde está identificado, está licenciado sob uma Licença Creative Commons