INTRODUÇÃO
A Terapia Intravenosa (TIV) configura-se um importante procedimento terapêutico e diagnóstico, amplamente utilizada no cuidado hospitalar e que viabiliza a administração de medicamentos, fluidos e outros componentes sanguíneos e nutricionais no organismo. Este procedimento é de responsabilidade da Enfermagem e requer competência técnica e científica na utilização da gama de aparatos tecnológicos disponíveis para o desenvolvimento da técnica de punção venosa.1
É de responsabilidade da Enfermagem selecionar e determinar o local apropriado para a punção venosa, o tipo de cateter e a proficiência na técnica de venóclise, refletindo sobre a possibilidade de desenvolvimento de complicações locais.1,2
A despeito de sua ampla utilização, 90 % dos pacientes internados recebem soluções e medicamentos por via endovenosa. Destaca-se o risco do desenvolvimento de complicações, identificadas em 50 % a 75 % dos pacientes que estão em terapia intravenosa periférica(TIVP).2,3
Complicações locais derivadas da TIVP referem-se a lesões localizadas ao redor do sítio de inserção do cateter. Contudo, faz-se necessário um olhar atento da enfermagem e acompanhamento da referida terapia para o reconhecimento de complicações. Entre as principais complicações predominam-se os hematomas, infiltrações, extravasamento, oclusão, infecção local, trombose e flebite.3,4
Os principais fatores de risco para o aparecimento dessas complicações são: à técnica de inserção do cateter intravenoso periférico e a habilidade de punção do profissional que instala a TIV, o tempo de permanência, tipo de material e calibre do cateter, local da punção, propriedades físico-químicas dos fluidos administrados, e fatores intrínsecos ligados a idade, ao sexo e a função circulatória do paciente.4,5
Dada a larga utilização do acesso venoso periférico, a natureza invasiva deste procedimento, e a possibilidade de agravos secundários ligados as complicações derivadas da TIV, principalmente as infecções relacionadas a dispositivos intravasculares e seus desdobramentos, este estudo elegeu como objeto de pesquisa as complicações locais da terapia intravenosa periférica e os fatores associados à mesma, tendo em vista o desconhecimento destes indicadores para o acompanhamento da qualidade da prática assistencial.1,2,3,4,5
Assim, objetivou-se neste estudo identificar a prevalência e os fatores associados às complicações locais da terapia intravenosa periférica (TIVP) em pacientes institucionalizados em um setor de neurologia e clínica médica de um hospital público de ensino.
MÉTODOS
Trata-se de um estudo transversal, exploratório e descritivo de abordagem quantitativa, com observação sistemática e busca em dados secundários disponíveis em prontuário dos pacientes institucionalizados no setor de neurologia e clínica médica num hospital público de ensino, pesquisa e extensão, referência na região Meio Norte do Brasil. Optou-se em realizar a pesquisa nas clínicas Neurológica e Médica pelo tempo de permanência dos pacientes nestas unidades de atendimento que utilizaram terapia intravenosa.
A amostra foi calculada de acordo com a fórmula: n = Z2.p.q/e2, sendo "n" o tamanho da amostra, "Z" o nível de confiança determinado, expresso em número de desvio-padrão, "p" o parâmetro do estudo "q" a percentagem complementar e "e2" o erro amostral máximo permitido.6 Aplicando-se a fórmula, obteve-se um valor de 61 indivíduos. Considerando possíveis falhas de registro em prontuário, a amostra foi ampliada para 63 participantes.
Os critérios de inclusão foram: pacientes com acesso venoso periférico, idade igual ou superior a 18 anos, estar internado no setor de neurologia ou clínica médica do hospital no qual foi realizado o estudo. Foram excluídos da pesquisa pacientes de outros setores do hospital e que estivessem com complicação local da TIV e/ou estivessem apenas em uso de cateter venoso central.
Utilizou-se como instrumento de coleta de dados um formulário, contendo as seguintes questões: data e clínica da internação; idade; sexo; cor da pele; tipo, calibre e tempo de permanência do cateter venoso; local da punção; tipo de curativo utilizado para fixar o cateter periférico; finalidade da terapia; e as complicações com seus respectivos sinais e sintomas.
Os dados foram coletados no período de janeiro a março de 2015, após aprovação pelo Comitê de Ética. As informações foram coletadas junto aos participantes da pesquisa e por meio de registros em prontuários. Procedeu-se a observação direta das punções venosas e análise no prontuário do participante.
Após a coleta organizou-se os dados coletados em uma planilha no Microsoft Office Excel 2010. Para a análise dos dados, empregou-se a estatística descritiva e inferencial por meio do software Statistical Package for the Social Sciences (SPSS®, versão 19.0) for Windows. Para análise descritiva de variáveis quantitativas foram calculadas a frequência absoluta e relativa.
Na análise inferencial, utilizaram-se o teste de Qui-quadrado de Pearson e o teste exato de Fisher para a análise de associação entre as complicações da terapia intravenosa periférica com as variáveis clínicas de internação, características sociodemográficas e aspectos da terapia intravenosa periférica. Consideram-se como parâmetros: nível de confiança de 95 %, nível de significância de 5 % (p < 0,05), sendo calculadas também as razões de prevalência. As variáveis qualitativas foram apresentadas por meio de proporção.
Seguiu-se criteriosamente todos os aspectos éticos que regem as pesquisas envolvendo seres humanos no Brasil, conforme a Resolução nº 466/2012 do Conselho Nacional de Saúde,7 sendo o projeto de pesquisa previamente aprovado pelo Comitê de Ética em Pesquisa da Universidade Federal do Piauí (CAAE Nº 15320513.7.0000.5214), sob parecer 708.629 em 18/06/2014.
RESULTADOS
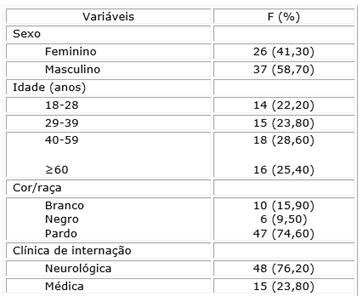
Participaram do estudo 63 pacientes, com predominância do sexo masculino (n=58; 75 %), idade entre 40 a 59 anos, e cor/raça parda (n=47; 74,60 %). Quanto a clínica de internação a maioria (n=48; 76,20 %) estavam na clínica neurológica. A tabela 1 apresenta a distribuição dos participantes quanto às características sociodemográficas e de internação.
Tabela 1. Distribuição de frequências, segundo as variáveis sexo, idade, cor/raça e clínica de internação dos participantes (n=63) da pesquisa
A tabela 2 apresenta os aspectos relacionados à terapia intravenosa. No que se refere aos aspectos relacionados à terapia intravenosa periférica, os quais constituem fatores de risco para complicações, no momento da observação, a maioria encontrava-se em terapia no intervalo máximo de 48 horas (n=3; 49,2 %). Todos os participantes apresentavam cateter sob agulha, com calibres 20 (n=19; 30,2 %), 22 (n=17; 27 %) e 24 (n=5; 7,9 %), respectivamente, sendo elevado o percentual de ausência de registro dessa informação (n=22; 34,9 %). No momento da observação, os cateteres estavam em sua maioria conectados ao equipo de duas ou mais vias, genericamente chamado de polifix (n=58; 92,1 %) e puncionados no antebraço (n=35; 55,6 %). Todos os curativos dos cateteres periféricos eram fixados com fitas adesivas não estéreis e tinham a finalidade de infusão de drogas.
Tabela 2. Distribuição de frequências da TIVP quanto ao tempo de permanência e calibre do cateter, uso uso de polifix e local da punção

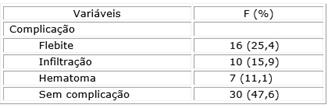
A tabela 3 apresenta informações sobre as complicações e os sinais e sintomas identificados. Do total de 63 participantes, a maioria apresentou alguma complicação da TIVP (n=33; 52,4 %). Dentro os sinais e sintomas reportados prevaleceram (n=16; 25,4 %) edema, dor, desconforto e eritema ao redor da inserção do cateter venoso periférico.
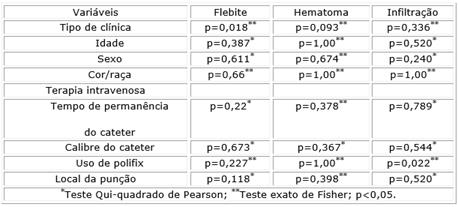
Na tabela 4 são dispostas as associações estatísticas entre as complicações da terapia intravenosa e as variáveis clínicas e epidemiológicas dos participantes.
Tabela 4. Associação das complicações da TIVP com as variáveis clínicas e sociodemográficas e aspectos da terapia intravenosa periférica
Fonte: Banco de dados dos autores (2015).
A clínica médica apresentou uma prevalência 46 % maior de pacientes sem flebite como complicação da TIVP em relação à clínica neurológica (p=0,018). Não foi identificada relação de dependência com significância estatística entre as complicações flebite e hematoma e as variáveis clinicas e sociodemográficas estudadas.
No que diz respeito a complicação infiltração, a análise inferencial mostrou que o uso de polifix tem uma prevalência 77 % menor de infiltração em relação a não utilizá-lo (p=0,022).
DISCUSSÃO
Neste estudo foi identificado elevada prevalência de complicações associadas a TIVP nas duas clínica de internação estudadas. Os participantes internados na clínica médica, apresentaram prevalência 46 % maior da não ocorrência de flebite como complicação da terapia intravenosa em relação a clínica neurológica. Em outro estudo, a prevalência de flebite foi apresentada por especialidade médica e a taxa foi maior na especialidade neurológica (n=12; 21,1 %), não havendo associação significativa entre essas variáveis.5
Identificou-se que a prevalência de flebite foi maior nos participantes de cor parda e negra. A pele, parda ou negra, pode inviabilizar o uso dos critérios visuais quando o vaso é profundo ou pouco proeminente, porém na literatura há maior incidência de flebite na cor branca e em homens. Não houve relação significativa entre cor/raça e as complicações locais da TIVP, conforme relatado em outros estudos.8,9,10
A idade também é comumente elencada como fator de risco para complicação, pois com o envelhecimento há alterações no sistema tegumentar e vascular, evidenciado pela perda de tecido subcutâneo, ressecamento, flacidez e afilamento da pele, além do endurecimento e espessamento das estruturas vasculares, aumentando os riscos de complicações.11) No entanto, nesse estudo não foi identificado relação estatística entre idade e a presença de complicações.
Os cateteres mais identificados nesta pesquisa, tinham o calibre de 20 e 22 gauge, considerados os de menor calibre para adultos. Dentre os episódios de flebite, ocorreram com cateter de calibre 20 gauge. Porém, não houve relação significante entre complicações da terapia intravenosa periférica e o calibre do cateter. Estudos mostram que cateteres de maior calibre produzem maiores taxas de flebite, pelo fato de sua inserção causar irritação mecânica na parede vascular.10,12
A ausência de registro referente ao calibre do cateter na identificação da punção e prontuário foi elevada (n=22; 34,9), o que influencia a qualidade da assistência de enfermagem prestada, uma vez que as anotações contribuem para uma comunicação efetiva dentro da equipe de enfermagem e possibilita uma melhoria da qualidade dos cuidados.13
Os cateteres em sua maioria foram puncionados no antebraço e no dorso da mão. Em geral, prefere-se as veias dos membros superiores, pois estão relacionadas a menos complicações do que as veias dos membros inferiores. O antebraço é o local de punção mais utilizado, pois está relacionado a presença de veias calibrosas e longas, como a cefálica e basílica, acomodando cateteres calibrosos.12,14
Em relação ao tempo de permanência, verificou-se prevalência (n=43 68,2 %) de cateteres que permaneceram até 72 horas. O resultado encontrado está de acordo com o período considerado ideal pelo Center for Diseases and Prevention (CDC), entre 72 e 96 horas. No entanto, relata-se que o tempo de permanência do cateter por mais de 48 horas aumenta aproximadamente em cerca de 30 % o risco de flebite, e a partir de 72 horas o risco eleva-se para 39 a 49 %..(1,15
A prevalência de flebite neste estudo foi elevada (n=16; 25,4 %) quando comparada ao padrão aceito pela Intravenous Nurses Society de 5 %.16) As taxas de incidência de flebite, no entanto são pouco homogêneas. Sua variação pode ser de 2 % a 50 %, levando-se em consideração as diferenças nas amostras, seleção de pacientes e métodos.8) Há evidências de que ao desenvolver flebite, o indivíduo apresenta edema, dor, desconforto e eritema ao redor da inserção do cateter venoso periférico ou ao longo do trajeto da veia e velocidade de infusão lenta.8,9,10
Os pacientes que apresentaram extravasamento de líquido para fora do vaso sanguíneo, referiram dor, edema, resfriamento no local, velocidade de infusão lenta e ausência de retorno venoso. Outro dado relevante, foi a relação significativa entre infiltração e uso de polifix. O uso do referido dispositivo teve uma prevalência 77 % menor de infiltração em relação a sua não utilização. O polifix é utilizado para infusões de várias soluções simultaneamente e o seu uso em intervalos variados requer uma lavagem ou “flush”, conhecida como salinização, entre uma medicação e outra, para evitar-se complicações como a formação de trombos, coágulos e fibrina.17,18) No entanto, isto não foi objeto deste estudo.
Durante observação da TIVP, contatou-se que na presença de hematoma, os participantes referiram sensibilidade no local da punção, área de contusão ao redor da inserção do cateter (lesão) e impossibilidade de infusão. Outro estudo relatou prevalência de hematoma moderada (n=24; 18,3 %) e os participantes que desenvolveram esta complicação também referiram desconforto e dor no local (91,7 %), sensibilidade no local da inserção do cateter (87,5 %) e sangramento em torno do local da infusão (83,3 %).19
Em conclusão, a realização dessa pesquisa proporcionou a análise da prevalência de complicações locais da terapia intravenosa periférica (TIVP) em um hospital público e os fatores associados. Constatou-se que houve prevalência de flebite, infiltração e hematoma, em indivíduos do sexo masculino, de cor parda e faixa etária jovem.
No que se refere aos aspectos relacionados à TIVP, a maioria encontrava-se em terapia no intervalo máximo de 48 horas, com utilização de cateter sob agulha conectados a polifix e puncionados no antebraço. Dentre as características que apresentaram associação estatisticamente significativa, a clínica médica apresentou uma prevalência maior de pacientes com complicação da terapia intravenosa em relação a clínica neurológica e o uso de polifix mostrou uma prevalência menor de infiltração em relação a não utilizá-lo.
A TIVP é um procedimento frequentemente utilizado nos hospitais, no qual a equipe de enfermagem deve mostrar competência técnica e cientifica para o desenvolvimento da punção de veias periféricas, assim como realizar intervenções especificas visando prevenir complicações locais e sistêmicas.
Apesar das limitações do estudo como, registros incompletos ou a falta dos mesmos, que restringiu a coleta de alguns dados, os resultados foram significativos e relevantes para a melhoria da qualidade da assistência de enfermagem acerca da terapia intravenosa periférica. Outras pesquisas nesta área são necessárias, para que se possa aprofundar o estudo sobre a aplicação da terapia intravenosa e complicações.