Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina General Integral
versión On-line ISSN 1561-3038
Rev Cubana Med Gen Integr v.13 n.1 Ciudad de La Habana ene.-feb. 1997
El médico de la familia en la vigilancia de salud
Ricardo Batista Moliner
RESUMEN: Se revisan algunos aspectos generales sobre las concepciones actuales de la vigilancia en salud y su aplicación a nivel de la atención primaria, con especial énfasis en el papel del médico de la familia en esta actividad en nuestro país, con el objetivo de mejorar la situación de salud de su comunidad. Se describen elementos de su concepción, implementación, los requisitos básicos para el funcionamiento, los componentes básicos así como los atributos que debe cumplir en su evaluación.
Descriptores DeCS: VIGILANCIA DE LA POBLACION/métodos; MEDICOS DE LA FAMILIA; ATENCION PRIMARIA DE SALUD
Introdución
Los avances de la Salud Pública al nivel internacional y los cambios ocurridos en el comportamiento de las enfermedades, determinados por el control de unas y la aparición o reaparición de otras, exigen la aplicación de medidas y sistemas de vigilancia y control que permitan enfrentar esta situación en la actualidad.
La aparición y propagación del SIDA, el resurgir de la TB, la invasión del cólera en América y otros países, la fiebre amarilla, que alcanzó varias ciudades africanas, la extensión del dengue en países latinoamericanos, y más recientemente la reaparición del virus Ebola en Zaire, junto al aislamiento de virus semejantes reportados en Brasil, son ejemplos que demuestran la vulnerabilidad del hombre a las enfermedades. Por otro lado, según reconocen los especialistas, en cualquier parte del mundo pueden surgir nuevos virus que pueden alcanzar a todos los continentes en poco tiempo. Las condiciones de la vida moderna, la dinámica y rapidez de la transportación de mercancías, de alimentos y de personas, los movimientos demográficos favorecen el desarrollo, la proliferación y dispersión de nuevos y viejos microorganismos supuestamente controlados. Esthepen Morse, virólogo de la Universidad Rockefeller en New York, dijo que el SIDA es el ejemplo más reciente de la propagación de virus, recordando "que compartimos el mundo con microbios" (CNICM Bol. Información Diaria, D-04-67,1995). El propio investigador subrayó que: "la primera medida a tomar sería contar con un sistema de vigilancia y de alerta precoz". A continuación señaló que por el momento "las capacidades mundiales de vigilancia son gravemente deficientes".
No sólo las enfermedades infecciosas constituyen un problema de salud a nivel mundial; las enfermedades crónicas no trasmisibles, las enfermedades cardiovasculares, los tumores malignos y los accidentes, afectan cada vez más un mayor número de personas en muchos países. Estas enfermedades están muy relacionadas en su aparición con factores de riesgo bien conocidos, por el modo y los estilos de vida de la población donde se presentan. De ahí también la necesidad de establecer un sistema de vigilancia que permita la observación, investigación e intervención en aquellos factores y condiciones de cualquier tipo: biológicas, psicológicas, socioeconómicas y ambientales, que influyen en el origen de estas entidades.
Esta situación requiere del perfeccionamiento de la vigilancia epidemiológica, término inicialmente aplicado a un conjunto de medidas inherentes a la observación de la evolución de enfermos infecciosos o sospechosos y sus contactos, es decir que no era más que la aplicación del método epidemiológico para el control individual de casos. En su desarrollo, la vigilancia se extendió y su marco de trabajo fue incluyendo todos los aspectos y mecanismos que intervienen en la aparición de enfermedades transmisibles o no, agudas o crónicas, así como desviaciones de la salud, tanto en el orden individual como de toda la población, es por eso que el término con el cual se define esta actividad abarca un espectro mucho más amplio, es la vigilancia en salud o simplemente vigilancia.
La definición de vigilancia como concepto, cualquiera que sea el campo o disciplina que la utilice, corresponde a un proceso sistémico, ordenado y planificado de observación y medición de ciertas variables bien definidas, para describir, analizar, evaluar e interpretar tales observaciones y mediciones con propósitos definidos (Fariñas AT. La vigilancia en Salud Pública en Cuba, 1993).
En una primera etapa, la definición de vigilancia epidemiológica se aplicó al control individual de casos, es decir la observación de la evolución de enfermos infecciosos, confinados o sospechosos y de sus contactos. Más tarde comenzó a aplicarse más ampliamente al análisis y observación de algunas enfermedades en las comunidades, por ejemplo, el paludismo, la viruela, la fiebre amarilla, etcétera.
Los primeros intentos de conceptualización de vigilancia epidemiológica en su versión moderna, fue expuesta a principios del año 50, basados en la llamada política médica de Alemania después de la 2da. Guerra Mundial. Esta definición fue introducida por el Instituto de Epidemiología y Microbiología de Praga y por el Centro de Enfermedades Transmisibles del Servicio de Salud Pública de los Estados Unidos en 1953.
Entre las primeras definiciones se encuentra la de Langmuir,1 quien la considera como "la recolección, la consolidación y análisis de datos sobre enfermedades específicas, así como la diseminación de la información a los que necesitan conocerla".
Para Ravka,2 es "el estudio epidemiológico de una enfermedad considerada como un proceso dinámico que abarca la ecología del agente infeccioso, el hospedero, los reservorios y los vectores, así como los complejos mecanismos que intervienen en la propagación de la infección y en el grado de dicha propagación".
Años más tarde Fossaert et al.3 conceptualizaron la vigilancia epidemiológica como "el conjunto de actividades que permite reunir la información indispensable para conocer en todo momento la conducta o historia natural de la enfermedad, detectar o prever cualquier cambio que pueda ocurrir por alteraciones de los factores condicionantes, con el fin de recomendar oportunamente, sobre bases firmes, las medidas eficientes indicadas, que llevan a la prevención y control de la enfermedad".
Más tarde en 1985, después que varios especialistas emitieran sus opiniones, la OMS define que la vigilancia epidemiológica es la comparación y la interpretación de información obtenida de programas ambientales y de monitoreo en salud, así como de otras fuentes adecuadas, con el fin de proteger la salud humana mediante la detección de cambios adversos en el estado de salud de las poblaciones, los cuales se pueden deber a factores ambientales peligrosos, todo ello con el fin de proporcionar la información necesaria para una intervención efectiva.4
En nuestro país la vigilancia en salud se define como el seguimiento, la recolección sistemática, el análisis y la interpretación de datos sobre sucesos de salud o las condiciones relacionadas para ser utilizadas en la planificación, la implementación y la evaluación de programas de Salud Pública, que incluye como elementos básicos la diseminación de dicha información a los que necesitan conocerla para lograr una acción de prevención y control más efectiva y dinámica en los diferentes niveles del sistema (UATS. Sistemas de Vigilancia en Salud. MINSAP Área de Higiene y Epidemiología,1994).
De forma general en todas las definiciones se recogen de una forma u otra los elementos esenciales que determinan este proceso:
- Observación y recolección continuada de datos sobre problemas relacionados con la salud.
- Agrupamiento, análisis y evaluación ordenada de dichos datos.
- Difusión de los resultados a los que necesitan conocerlos, especialmente para la toma de decisiones.5
La vigilancia en salud no se limita al aspecto médico de los problemas sino que integra diferentes tipos de información, demográfica, social y económica del suceso de salud y condiciones asociadas, así como datos relacionados con el sistema de salud y la opinión de la población sobre su salud y los servicios que reciben. Por lo tanto, esta actividad resulta esencial en el proceso de prevención y control de enfermedades, factores de riesgo, en la promoción de salud y es un instrumento muy útil para la planificación de los recursos del sistema, así como para la evaluación de la eficiencia y el impacto de los programas de prevención y control.
En Cuba, la vigilancia epidemiológica estuvo representada por sistemas de control de enfermedades transmisibles, con subsistemas específicos: paludismo, polio, EDA, IRA, hepatitis, TB, lepra, etcétera; el sistema de vigilancia alimentaria y nutricional (SISVAN) fundamentalmente, aunque existían otros con diferentes alcances y desarrollo, vigilancia de la calidad del agua, de alimentos, del aire, control de vectores y otros.
Propósitos de la vigilancia
Los objetivos principales de la vigilancia se pueden resumir por los siguientes aspectos:
- Detección y control de brotes o epidemias.
- Detección de sucesos nuevos o desconocidos, no esperados, anticipando situaciones emergentes.
- Determinación de la causa natural de la enfermedad: evaluar la incidencia, prevalencia geográfica y estacional de las enfermedades.
- Evaluación de las medidas de control.
- Detección y monitoreo de cambios y tendencias futuras de los agentes patógenos.
- Detección de cambios en la práctica médico-sanitaria.
- Desarrollar aspectos epidemiológicos que ayuden a controlar, prevenir y erradicar enfermedades.
- Planificación y administración de Salud Pública.6,7
Requisitos básicos
Para el establecimiento de un sistema de vigilancia es necesario tener en cuenta algunas premisas básicas (González E. Taller Evaluación de Sistemas de Vigilancia en la Atención Primaria. Encuentro Cubano-Gallego de Salud Pública, IPK, Julio 1995):
Primero: una caracterización de la estructura sanitaria del país, el territorio o comunidad donde se implantará el sistema, su capacidad y nivel de desarrollo integral (político-administrativo, institucional, científico-técnico). Se debe adaptar el sistema de vigilancia a la estructura sanitaria existente. Esto es importante para evitar contradicciones o discrepancias con las disposiciones y el funcionamiento del servicio de salud, y por el contrario apoyarlo, contribuir a su funcionamiento y desarrollo.
Segundo: disposición de un presupuesto mínimo que facilite su funcionamiento, que permita emplear los recursos humanos y materiales imprescindibles, es decir, un soporte económico adecuado racionalmente.
Tercero: contar con una tecnología apropiada para hacer llegar los resultados con la rapidez necesaria a los que tienen que conocerlo, es decir, medios de comunicación y de difusión de la información, electrónico, telefónico, radial, etcétera. El desarrollo actual de la tecnología para la recogida y diseminación (difusión) de la información hace necesario contar con una red de comunicación rápida y eficiente. El avance de la computación ha revolucionado y favorecido el desarrollo y alcance de la vigilancia. Las redes para la transmisión de datos facilitan el flujo de información entre los diferentes componentes y niveles del sistema.
Cuarto: es necesario conocer las características generales de la comunidad (estructura demográfica, condiciones socioeconómicas, situación ambiental) y el estado de salud de la población, para determinar los aspectos y sucesos que serán sometidos a vigilancia.
Por último, es importante ejecutar un proceso de capacitación del personal que participa en el sistema, tanto del propio sector sanitario como de otros sectores y de la comunidad.
Tipos de vigilancia
La vigilancia puede ser enfocada desde 2 puntos de vista, según la participación del especialista y de acuerdo con el grado de complejidad de ésta. (Fariñas AT. Fac. Salud Pública, La Habana 1993).
Según la participación del especialista de vigilancia, puede ser pasiva o activa.
Pasiva: cuando el personal que obtiene la información no ejecuta personalmente la acción, sino que se recoge directamente de los registros establecidos (Anuarios, HC, informes, reportes de consulta, SID, certificados de defunción, protocolos de necropsias, etcétera).
Activa: es cuando el especialista ejecuta personalmente la búsqueda de información específica objeto de vigilancia, independientemente de si el enfermo o persona acude al servicio y se registra el dato rutinariamente. Para ello generalmente emplea encuestas (de morbilidad, de FR, socioeconómicas, entomológicas), investigaciones epidemiológicas, control de focos, pesquisa serológica, citológicas, etcétera).
Según su complejidad la vigilancia puede dividirse en simple o compleja.
Simple: es la vigilancia epidemiológica de síntomas, enfermedades o sucesos de salud notificados por las fuentes habituales del sector que se corresponde en general con la vigilancia pasiva.
Compleja o especializada: es la que se realiza a un problema de salud debido a compromisos internacionales, prioridades nacionales, campañas de erradicación, enfermedades de notificación obligatoria; donde participan diferentes subsistemas, una red de unidades de servicio y centros especializados en esta actividad, requiere del uso de vigilancia activa además de la pasiva, y las medidas de acción inmediata. Por ejemplo: sistema de vigilancia PRS, de enfermedad, meningocócica, de enfermedades crónicas no transmisibles (HTA, enfermedades nutricionales, etcétera), de la atención maternoinfantil (PAMI), enfermedades exóticas (cólera, paludismo, etcétera).
Componentes fundamentales de un sistema de vigilancia
En general un sistema de vigilancia debe integrarse, al menos por 5 subsistemas.8 Estos son:
- Componente de diagnóstico y vigilancia clínica.
- Componente de diagnóstico y vigilancia de laboratorio.
- Análisis estadístico.
- Diagnóstico y vigilancia epidemiológica propiamente dicha.
- Servicios y suministro técnico material.
Pueden existir otros subsistemas, de salud o extrasectoriales que complementen al sistema de vigilancia en su conjunto, que aporte elementos útiles para el análisis de determinados problemas. Entre ellos pudiera incluirse un subsistema de vigilancia meteorológica, de análisis de información psicosociológica, de vigilancia veterinaria, económico, así como un subsistema de información popular que permita conocer la opinión popular sobre la salud y los servicios: participación comunitaria. Las características fundamentales de cada subsistema básico son:
Subsistema de diagnóstico clínico: Está constituido por la red de servicios primarios y secundarios de atención médica, consultas externas y urgencias. Debe definir el criterio diagnóstico clínico a partir del conocimiento de los síntomas y signos que aparecen en el problema de salud: definición del caso. La presencia de un sospechoso se determina por la presencia de las características dentro de un grupo de alto riesgo para la enfermedad, y se detallan los elementos preclínicos que se pueden detectar mediante exámenes de laboratorio y factores ambientales. Los médicos deben buscar aquéllos síntomas y signos que los solicitantes ignoran tener, sin embargo, están definidos dentro de los sistemas de vigilancia especializada. Además los clínicos se deben apoyar del laboratorio, de un criterio epidemiológico para el esclarecimiento diagnóstico y llegar a una hipótesis sindrómica y nosológica, que debe recogerse en los registros estadísticos establecidos. En el funcionamiento y consolidación de este subsistema debe reconocerse la participación de los clínicos. Tiene una importancia vital pues es el que genera la mayor parte de la información, es el motor de todo el sistema, el que lo mantiene en funcionamiento. La participación de los médicos es clave para garantizar la efectividad de la vigilancia.9,10,11 Se basa en dos aspectos, primero el diagnóstico preciso (depende de la preparación y la experiencia clínica) y segundo del reporte correcto al departamento que recepciona la información.
Subsistema de diagnóstico de laboratorio: Está formado por toda la red de laboratorios clínicos, microbiológicos y de Salud Pública que participan según las necesidades del diagnóstico. Este subsistema define las características del agente causal (microorganismo o factor causal), así como sus propiedades, virulencia, susceptibilidad a los antibióticos, mecanismo de transmisión, etcétera; identifica las categorías del reservorio y los susceptibles, así como factores del medio ambiente.
Se priorizan a grupos de alto riesgo: personas expuestas y sus conviventes o en contacto con utensilios y objetos contaminados, residentes en sectores con alta concentración del agente, personas inmunodeprimidas, desnutridas, niños pequeños (menores de 2 años), ancianos, embarazadas, personas marginales y aquéllos con hábitos tóxicos (fumadores, alcohólicos, etcétera) o estilos de vida que favorecen la afectación.
Subsistema de estadísticas. Es el que establece la recolección de datos y su consolidación con los informes pertinentes, además del análisis y divulgación adecuada. Este subsistema define técnicas y procedimientos para la recolección del dato, racionaliza las fórmulas que se van a utilizar y aprovecha las técnicas modernas de recolección y procesamiento. Debe también establecer los mecanismos necesarios para interrelacionar con la información procedente de otros sistemas ajenos a la Salud Pública, un análisis que permita alcanzar los objetivos del sistema. Lo integran el SID, EDO, registros sanitarios, extrasectoriales como el registro civil entre otros.
Subsistema de diagnóstico epidemiológico: Es un componente esencial, integrador de la información de otros subsistemas. Incorpora éste el conocimiento acumulado sobre la evolución histórica del problema bajo vigilancia, en comparación dinámica con la situación actual. Esto se realiza por las visitas a consultas externas de la APS, salas del hospital, cuerpos de guardia, actualización de series cronológicas, discusiones clinicoepidemiológicas. Significa además aplicación de técnicas de evaluación rápida cuantitativas y cualitativas que permitan obtener el conocimiento oportuno sobre el suceso de salud o enfermedad que se vigila. Este subsistema entrega los resultados de los análisis y crea un fuerte banco de datos de morbilidad, de laboratorio, entomológicos, etnográficos, demográficos, ambientales y climatológicos. Debe contar también con un equipo de especialistas capaces de realizar el análisis, resumen y recomendaciones a los distintos niveles para la toma de acciones específicas.
Subsistema de suministro técnico material: Este subsistema se encarga de garantizar las necesidades iniciales y en el transcurso de la aplicación de la vigilancia en relación con recursos humanos, materiales y de insumos. Debe definir los costos por cada categoría, al inicio y durante el desarrollo del sistema.
En general, todos los subsistemas deberán individualmente responder las siguientes interrogantes:
QUÉ COSA; definir el objetivo de vigilancia.
CÓMO: actividades que se deben realizar para cumplir el objetivo.
QUIÉN: personal que participa.
DÓNDE: lugar donde se va a ejecutar la actividad.
CÓMO ES: procedimientos a utilizar, normas que se establecen.
CUÁNDO: frecuencia con que se mide la actividad, periodicidad de recogida y análisis.
CUÁL: producto de salida que se desea, resultado esperado.
Diseño y organización de la vigilancia
A continuación debe procederse a la organización del sistema. Definir su estructura, componentes, delimitar los datos que se deben registrar, la forma en que debe analizarse la información, la periodicidad, el flujo de información (diagrama de flujo), es decir, responder a las preguntas: qué, cómo, quién, cuándo, a quién, etcétera, como ya se ha indicado.
Para determinar qué enfermedad o suceso es susceptible de vigilancia deben tenerse en cuenta aquéllos que constituyen un verdadero problema de salud en el territorio o al nivel que se determine por las autoridades correspondientes, de acuerdo con parámetros que definen su comportamiento, como son:
- Magnitud.
- Trascendencia.
- Vulnerabilidad (posibilidades de prevención y tratamiento exitoso al alcance de los servicios de salud).
Dados por los principales indicadores epidemiológicos utilizados para el análisis: incidencia, prevalencia, mortalidad, letalidad, tendencia, nivel de riesgo, etcétera; así como por el grado de repercusión que esa situación representa para la sociedad, por tratarse de un trastorno raro, ya controlado o eliminado como problema de salud.12 Así por ejemplo pueden ser objeto de vigilancia:
- Enfermedades que han sido erradicadas (viruela, fiebre amarilla, poliomielitis).
- Enfermedades sometidas a programas de control y/o erradicación (parotiditis, rubéola, sarampión, dengue).
- Enfermedades con alta mortalidad o letalidad (accidentes, cáncer, infarto agudo del miocardio).
- Enfermedades desconocidas o de aparición súbita o inesperada.
- Cualquier factor o condición conocida que tenga demostrada relación causal con algunos de los datos señalados u otros que representen un peligro para la salud de la comunidad.
Es muy importante, finalmente, definir las salidas, según los objetivos previstos. En su concepción y aplicación práctica el sistema de vigilancia debe tener delimitados 2 componentes operativos. (UATS. El sistema de Vigilancia en Salud en el nivel Primario de Atención, Área de Higiene y Epidemiología, 1994):
Nivel táctico: permite detectar y actuar ante sucesos agudos de forma rápida, realizar un análisis en breve plazo y mantener actualizado al sistema de salud acerca de situaciones de interés dentro y fuera del territorio. En esto consiste el sistema alerta-acción.
Nivel estratégico: brinda un análisis de la situación de salud, su comportamiento, tendencias, su evolución en sentido general y permite evaluar el impacto de las acciones a mediano y largo plazo, en la comunidad. Incluye aspectos o sucesos como son:
- Factores de riesgo: físicos, químicos, biológicos y psicológicos.
- Estilo y condiciones de vida.
- Efectos o datos de salud: individual, familiar, comunitarios.
- Condiciones socioculturales y económicas. Opinión de la población.
Actividades básicas de la vigilancia
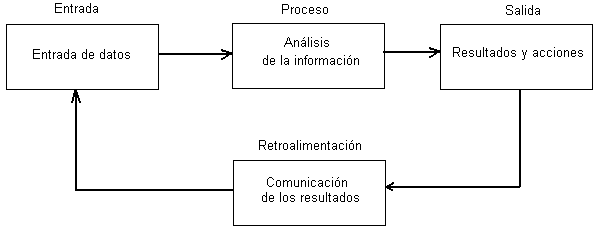
De acuerdo con un enfoque sistémico, la vigilancia tiene 3 etapas: entrada, procesamiento y salida,13 lo que determina sus 3 componentes; entrada de datos; análisis y evaluación de los resultados y finalmente comunicación de esos resultados. Estas 3 fases determinan las etapas por las que pasa la información en el proceso de vigilancia, las cuales pudieran dividirse en:
- Recoleccción de datos.
- Análisis e interpretación.
- Propuesta y ejecución de las acciones.
- Diseminación y comunicación de la información y los efectos de las medidas aplicadas.14
RECOLECCIÓN DE DATOS
Debe estar precedida por una cuidadosa selección de las enfermedades o sucesos de salud que sean objeto de vigilancia. Incluye 3 pasos previos:
- Selección de las enfermedades o sucesos que se deben vigilar. Deben tenerse en cuenta los elementos antes expresados.
- Seleccionar los datos que se van a recolectar. Entre otros datos, existen generalmente un grupo de datos mínimos requeridos: nombre, edad, dirección, inicio de los síntomas (fecha), antecedentes de vacunación, brotes: número de casos, causa, lugar, fecha.
- Mecanismos de recolección (fuentes y vías de información) y frecuencia. Estos parámetros son definitorios del funcionamiento eficiente del sistema y son los siguientes:
FIGURA. Representación esquemática de la vigilancia según enfoque sistémico.
Fuentes de información
1. Identificar quiénes van a dar los datos:
a) Personas (médicos, enfermeras, técnicos, activistas epidemiológicos y otros).
b) Servicios (consultorios, cuerpos de guardia, hospital, laboratorios, etcétera).
c) Otros servicios (registro civil, comunales, veterinaria, etcétera).
2.. Establecer instrumentos adecuados (para la transmisión de datos entre notificantes y el servicio de salud).
a) Formulación: encuestas, grupos focales, rumores.
b) Visitas a los lugares o servicios, teléfonos, etcétera.
3. Organizar registros simples de datos del área de salud (tarjetas, libros, ficheros, etcétera).
Las fuentes regulares de información deben cumplir algunas reglas útiles para el trabajo:
- La notificación debe partir del personal y las instituciones que están en mayor contacto con los casos de las enfermedades o sucesos de salud.
- Además de estas fuentes regulares de información, conviene seleccionar un grupo de hospitales, escuelas y círculos infantiles que actúen como puestos o centros centinelas que proporcionen la información epidemiológica necesaria que se seleccionan en función de la afección que atienden. Esto sirve para la detección temprana de situaciones de alarma y de brotes epidémicos.
- El sistema de notificación debe abarcar a toda la población del área.
- Cada uno de los centros de notificación debe ser capacitado sobre el tipo de dato que debe brindar cuando identifique algún caso sospechoso o suceso de salud.
- Hacer un formulario que sistematice la recolección de los datos y frecuencia de envío a los niveles superiores.
- Se debe informar aunque no hayan casos de la enfermedad vigilada.
- Cuando una persona enferme en su área y no sea de ella, informar de inmediato al lugar de residencia.
- Se debe conocer de la lista de las Enfermedades de Declaración Obligatoria (EDO) y las que entran por el Sistema de Información Directa (SID).
Vías de información
Comúnmente se utilizan las siguientes formas de enviar la información:
- Oral. Reportes directos por cualquier persona adiestrada o espontáneamente.
- Escrita. Informes, tarjetas, registro de actividades diarias (hoja de cargo), fichas sanitarias, epidemiológicas, etcétera.
- Telefónica.
- Correo electrónico, fax.
- Otras.
Frecuencia de notificación
Tanto la recogida, como el análisis de la información, deben realizarse con la periodicidad que el propio problema requiera, así ésta puede ser diaria, semanal, mensual, trimestral, semestral, anual o con la frecuencia que se determine por el propio resultado de la situación específica de que se trate.
ANÁLISIS DE INTERPRETACIÓN DE LOS DATOS
La consolidación y presentación es el agrupamiento y ordenamiento de los datos recolectados en cuadros, gráficos o mapas, que permiten el análisis y la interpretación, es decir, un proceso de comparación de datos de tiempo, lugar y persona con propósito de:
- Establecer las tendencias de la enfermedad a fin de detectar incrementos, descensos, estabilizamiento que puedan ocurrir en su comportamiento.
- Identificar los factores de riesgo asociados con el posible incremento o descenso de casos o defunciones e identificar los grupos de riesgo.
- Identificar las áreas en que se pueden aplicar las medidas de control. Por ejemplo: las distribuciones de tiempo permiten establecer comparaciones acerca del comportamiento de una enfermedad.
a) En períodos inmediatamente anteriores en la misma localidad.
b) En períodos iguales (mismo mes) de años anteriores en la misma área de salud.
c) En períodos iguales en distintos lugares.
d) Según determinadas características de personal.
e) Según el lugar de ocurrencia.
PROPUESTA Y EJECUCIÓN DE LAS ACCIONES
Como resultado de los análisis de los datos se debe iniciar, tan pronto como sea posible, la aplicación de las medidas de prevención o control más adecuada a la situación. Si el análisis se puede hacer en el nivel periférico del área de salud o consultorio, las acciones tomadas serán más oportunas y eficaces.
DISEMINACIÓN Y COMUNICACIÓN DE LA INFORMACIÓN
La información que resulta del análisis y la interpretación de los datos recolectados y de las medidas de control tomadas, constituyen una de las etapas cruciales de la vigilancia epidemiológica para que las personas o centros que reportan los datos tengan una imagen más amplia e integral del problema objeto de control (y que no pierda el entusiasmo) y pueda evaluar su propia contribución en los programas de vigilancia. Este proceso de comunicación debe completarse comprobando que el receptor al que va destinado, recibe la información y la comprende (retroalimentación).
La difusión de los resultados de la vigilancia con la intención de lograr una comunicación debe basarse en un modelo con los requisitos apropiados para cumplir su objetivo,15 por lo que debe tener presente:
- Preparación del mensaje: ¿Qué debe decir?
- Definición del público destinatario: ¿A quién se le debe dirigir?
- Selección del canal: ¿Por qué medio de comunicación?
- Difusión del mensaje: ¿Cómo se debe comunicar el mensaje?
- Evaluación del mensaje: ¿Qué efecto tuvo el mensaje?
La difusión y comunicación puede efectuarse de varias formas:
- Reuniones de trabajo.
- Video y TV.
- Teléfono.
- Boletines.
- Contacto formal.
- Otros (periódicos y revistas).
La vigilancia por el médico de la familia
En la actualidad, el médico de la familia ocupa un lugar relevante en la atención a la salud de la población, su función como guardián de la salud, implica un desempeño fundamentalmente dirigido a la observación y la actuación sobre cualquier fenómeno, suceso que atente contra el bienestar de la comunidad.
Para que la vigilancia en los niveles superiores resulte efectiva, debe basarse en una verdadera actividad de observación permanente desde el consultorio médico, el cual debe constituir una fuente ágil, segura y sistemática de información de datos confiables que permitan a los especialistas encargados de realizar el análisis, elaborar hipótesis, sacar conclusiones, así como proponer y ejecutar acciones ante cada problema que lo requiera.
En su labor de vigilancia, el médico de la familia debe lograr la transmisión de todos los datos necesarios, principalmente mediante 3 procedimientos.
- Reporte de actividades de Consulta Externa (Hoja de Cargo). Es la vía fundamental, por la cual llega más del 80 % del volumen de datos necesarios en la vigilancia. La información debe cumplir tres requisitos importantes: ser confiable, precisa y completa. Un elemento vital y determinante es la rapidez, de ahí que resulta imprescindible que el registro de actividades del consultorio no demore más de 24 horas en llegar al departamento de Estadísticas y Análisis.
- Reportes especiales. Incluye principalmente dos procesos: la notificación de EDO y la comunicación por el SID de los datos sometidos a este procedimiento por la vigilancia epidemiológica, utilizando la vía más rápida (teléfono, fax, correo electrónico, etcétera). Esta vía constituye un elemento esencial del sistema alertacción dentro del componente táctico de la vigilancia.
- Análisis de la Situación de Salud (Diagnóstico de Salud). Más que un diagnóstico rígido o estático, debe ser un análisis dinámico, sistemático del estado de salud de la comunidad, donde el médico vaya reflejando los cambios que se producen (favorables o desfavorables) así como de las acciones que se deben realizar para lograr mejores resultados. Constituye la base del componente estratégico de la vigilancia.
Existen también otros procedimientos que aportan información necesaria para la vigilancia en los que el médico de la familia participa para trasladar los datos requeridos en forma dinámica y completa según corresponda al problema de que se trata o se investigue, por ejemplo, un brote epidémico. Entre ellos están la historia epidemiológica, que recoge los aspectos relacionados con el control de foco y la acciones en enfermedades transmisibles; los informes sobre problemas graves relacionados con la higiene comunal (riesgos ambientales, contaminaciones, etcétera), problemas en centros laborales, escuelas y otros. También son útiles las encuestas a la población, en especial para recoger información cualitativa, aspectos psicológicos relativos a actitudes y conductas con respecto a determinado problema y que requiera de este procedimiento, ya sea eventual o sistemático, para conocer su comportamiento.
Una vía muy importante en el proceso general de vigilancia es la investigación epidemiológica, en la cual el médico de la familia debe desempeñar una función más activa, lo que le permitirá conocer en detalles el comportamiento de los principales problemas que afectan a su población, su magnitud, su verdadera causa, detectar los factores de riesgo más importantes, los grupos más expuestos, detectar a tiempo los cambios en la presentación y distribución de los casos bajo determinadas circunstancias, la tendencia, así como la forma de enfrentarlo. El médico de la familia debe planificar y ejecutar la investigación en cada una de las ubicaciones, como instrumento imprescindible para conocer y actuar sobre los factores que generan alteraciones a la salud de su comunidad, ya sea la población en su lugar de residencia, en su centro de trabajo o centro educacional.
De esta forma y desde su propia consulta, el médico debe dirigir la vigilancia hacia 3 grupos de sucesos esencialmente (Batista et al. Propuesta de Sistemas de Vigilancia en Salud para la Atención Primaria. 1er. Taller Nacional de Vigilancia en Salud, IPK, Octubre 1994):
1. Alteraciones o daños a la salud (individuales o de la comunidad: brotes, epidemias).
- Enfermedades transmisibles y no transmisibles.
- Daños y desviaciones de la salud: accidentes, suicidio.
- Discapacidades.
- Sucesos desconocidos no esperados.
2. Factores de riesgo y condiciones asociadas.
- Relacionados con el modo y estilo de vida (hábitos, conductas nocivas).
- Factores biológicos
- Factores ambientales (medio físico, laborales, escolares, etcétera).
- Condiciones socioeconómicas.
- Servicios de salud.
3. Satisfacción de la población y participación comunitaria
Los aspectos señalados tienen sus particularidades según el lugar de desempeño del médico, así en una industria la observación debe ir encaminada a los elementos específicos que influyen en la salud de los trabajadores: los riesgos laborales, los accidentes, etcétera, o cualquier aspecto que afecte su bienestar, tanto en el orden físico como en el organizativo; en una escuela la vigilancia estará dirigida a detectar y controlar los peligros potenciales, así como los aspectos del proceso docente educativo o de enseñanza que influyan negativamente en la asimilación de los estudiantes, y así cada ubicación asistencial del equipo de salud determinará la concepción e implementación de la vigilancia. No obstante, para todos los casos es válido el principio de que los sucesos que se van a vigilar, la forma, frecuencia, la fuente de todos los datos que se registrarán estarán determinados por los resultados del análisis de la situación de salud, realizado por el médico con la participación de la población, los cuales lógicamente variarán según se modifiquen las circunstancias y cambien las condiciones sanitarias de la comunidad que atiende.
Finalmente hay un elemento que resulta imprescindible para el éxito de la vigilancia en salud y es la participación comunitaria. El equipo de salud del consultorio debe apoyarse y a la vez incorporar la población a las actividades de salud y como es lógico también a la vigilancia. Esta labor puede ser organizada, dirigida a los aspectos concretos establecidos por el médico de acuerdo con su población, o puede ser espontánea según se presenten los problemas y éstos sean expresados por los propios habitantes y demás componentes de la comunidad. Para ello es muy útil el aporte de los líderes naturales o informales, las amas de casa, las brigadistas sanitarias, jubilados y otros, los cuales se pueden definir como "activistas epidemiológicos", que apoyan mediante la búsqueda activa de información en la comunidad.
Igualmente debe buscarse la colaboración de las organizaciones de la comunidad políticas y de masas (CDR, FMC, UJC, PCC, los pioneros, estudiantes, etcétera) mediante sus líderes o miembros, de las entidades de gobierno (Delegado del Poder Popular, Consejo Popular), y también de las instituciones locales comunitarias como: servicios comunales, educación, cultura, deportes y recreación (INDER), gastronomía y comercio, entre otras; pues en muchas ocasiones brindan información valiosa y a la vez participan de situaciones relacionadas con los principales problemas de salud de la población, tanto en el orden físico como en el espiritual.
Evaluación
Finalmente resulta imprescindible la evaluación del sistema, para ello deben determinarse y examinarse indicadores específicos de estructura, de proceso y de impacto del sistema. Es preciso además evaluar el cumplimiento de atributos que deben estar presente en cualquier sistema de vigilancia,16,17 ellos son:
- Simplicidad: sencillez, facilidad de operación.
- Flexibilidad: adaptarse al cambio de situación, con poco costo.
- Aceptabilidad: asimilación por el personal, profesional, técnicos, etcétera.
- Sensibilidad: capacidad de detectar sucesos sometidos a vigilancia.
- Valor predictivo positivo: detección de verdaderos enfermos.
- Representatividad: responder a dimensión geográfica, social, cultural y temporal.
- Oportunidad: rapidez entre tiempo de ocurrencia-detección-notificación-acción, lo más breve posible.
- A estos atributos es conveniente agregarle 2 propiedades importantes (González E. Taller de Evaluación de Sistemas de Vigilancia en la Atención Primaria, Julio 1995):
- Integralidad: observar cada componente como un todo, cada familia, la comunidad, el medio en interrelación dinámica.
- Capacidad de autorrespuesta: capacidad para dar solución a los problemas, y lograr la participación de la comunidad.
De igual forma es importante la evaluación del costo del sistema, en términos de costo-eficiencia o costo-beneficio, pero este aspecto está poco desarrollado.
Existen múltipes variantes o alternativas para la vigilancia en salud a diferentes niveles, que intentan reunir en un sistema para el monitoreo integral de los problemas y la toma de decisiones en consecuencia. Ejemplos de proyectos conocidos:
- Proyecto Sistema Nacional de Vigilancia de la Situación de Salud según condiciones de vida en Cuba, elaborado por un grupo de prestigiosos especialistas en el tema (Rojas F et al., 1993) el cual está en fase de pilotaje para su implementación posterior.
- Proyecto de vigilancia en Salud para la APS, desarrollado en el Policlínico "19 de Abril", con la participación de especialistas en MGI y otros representantes del colectivo de trabajo del centro, característico de la atención primaria de salud, presentado y discutido en el Primer Taller Nacional de Vigilancia celebrado en el Instituto de Medicina Tropical "Pedro Kourí", en Octubre de 1994.
SUMMARY: Several general features about the current concepts about health surveillance, and their application at a primary care level, are reviewed, specially emphasizing the role of the family physician in this activity in our country, with the aim of improving the health situation in the community. The elements of their conception, introduction, functional baseline requirements, and basic components, are described, as well as the attributes that it must fulfill in its assessment.
Subject headings: POPULATION SURVEILLANCE/methods; PHYSICIANS, FAMILY; PRIMARY HEALTH CARE.
Referencias bibliográficas
- Langmuir AD. The surveillance of communicable diseases of national importance. N Engl J Med 1963;(268):182-92.
- Ravka K. The epidemiologic surveillance pro-gramme. J Hyg Epidemiol Microbiol Immunol 1964;(8):137-68.
- Fossaert H, Llopis A, Tigre C. Sistemas de vigilancia epidemiológica. Bol Of Sanit Panam 1974;76(6):572-85.
- WHO. Workshop on communicable disease monitoring. Nov 19-21, 1985. WHO, Collaborating Centre for Health and Disease Surveillance, Roma: WHO, 1987:1-199.
- WHO. National and global surveillance of communicable disease. Report of the technical discussions at the 21st World Health Assembly. Technical Discussions A21/5. Ginebra World Health Organization, 1968.
- Romero A, Valverde E. Establecimiento de un sistema integral de vigilancia epidemiológica. Bol Of Sanit Panam 1975;78(6)511-22.
- Teutsh SM, Thacker SB. Planificación de un sistema de vigilancia en Salud Pública. Boletín epidemiológico 1995;16(1):1-7.
- González Ochoa E. Sistema de vigilancia epidemiológica. La Habana: Editorial Ciencias Médicas, 1989.
- Thacker SB, Choi K, Brachman PS. The surveillance of Infectious Diseases. JAMA 1983;(249):1181-5.
- Stroup DF, Williamson GD, Herndon JL, Karon JM. Detection of aberrations in the occurrence of notifiable disease data. Stat Med 1989;(8):323-9.
- Wharton M, Price W, Huesly F. Evaluation of a method for detecting outbreaks of diseases in six states. Am J Prev Med 1993;9(1):45-9.
- OPS/OMS. Sistemas de vigilancia epidemiológica de las enfermedades trasmisibles y zoonosis. Washington: OPS, 1980:231. (Publicación Científica;442).
- Castillo M. Sistemas de vigilancia epidemiológica. En: Epidemiología. La Habana: EditorialPueblo y Educación, 1984:183.
- Roselgrand E. Elementos de la vigilancia epidemiológica, fuentes y su instrumentación bajo deficientes condiciones. Washington: OPS/OMS, 1974:193. (Publicación Científica;268).
- Goodman KA, Remington PL, Howard RJ. Como comunicar información para la acción en Salud Pública. Bol Of Sanit Panam 1995;119(1):43-9.
- Klauke DN, Buehler JW, Thacker SB. Guideline for evaluating surveillance systems. MMWR 1988;37 (Suppl 5)37:1-20.
- Thacker SB, Parrish RG, Trowbridge and Surveillance Coordination Group. A method for evaluating epidemiological surveillance systems. World Health Sanit 1988;41(1):11-8.
Recibido: 12 de marzo de 1996. Aprobado: 2 de mayo de 1996.
Dr. Ricardo Batista Moliner. Santa Ana No. 710, apto. 1-4, e/ Loma y 47, Nuevo Vedado, Ciudad de La Habana, Cuba.