Introducción
La bronquiolitis aguda es una de las enfermedades del tracto respiratorio bajo más frecuentes durante la infancia. Está asociada en su mayor parte a etiología viral y constituye una causa frecuente de atención en los servicios de urgencias pediátricas.1,2
Afecta a pacientes menores de dos años, los lactantes más pequeños son los que precisan hospitalización con frecuencia.3,4
Desde el punto de vista práctico, el principal problema que plantea la bronquiolitis es la falta de consenso y homogeneidad en su manejo diagnóstico terapéutico. Existen algunos protocolos que presentan diferencias en la evaluación de la evidencia y en sus recomendaciones, salvo en las medidas generales como es la oxigenoterapia entre otras.5,6
Los beneficios del suero hipertónico al 3 % nebulizado en la bronquiolitis aguda se basan en su capacidad teórica para disminuir la viscosidad y mejorar el transporte del moco en los bronquiolos, así como estimular los movimientos ciliares. Se administra junto a un broncodilatador por el posible efecto sinérgico y para evitar la hiperreactividad bronquial provocada por el suero salino.7,8,9
En la sala de respiratorio son ingresados pacientes con diagnóstico de bronquiolitis aguda, sin embargo, aún no se ha realizado un estudio que establezca la eficacia del uso de solución salina hipertónica al 3 % en aerosoles frente a la solución salina normal al 0,9 % en esta población, además de los agentes causales más frecuentes de la bronquiolitis.
El objetivo de esta investigación fue determinar la efectividad del uso de solución salina hipertónica al 3 % nebulizada en pacientes con bronquiolitis.
Métodos
Se realizó un estudio analítico longitudinal prospectivo de tipo casos y controles en niños con bronquiolitis aguda atendidos en el servicio de respiratorio del Hospital “Juan Manuel Márquez” durante el período de septiembre del 2016 hasta noviembre del 2017.
Criterios de inclusión: Menores de 2 años, consentimiento informado de los padres y diagnóstico clínico de bronquiolitis aguda.
Criterios de exclusión: Haber tenido episodios previos de sibilancias, neumonía bacteriana, reflujo gastroesofágico, displasia broncopulmonar y cardiopatías congénitas.
Criterios de salida: Aquellos pacientes cuyos representantes muestren interés de retirarse del estudio, aquellos pacientes que en algún momento de la evolución de su enfermedad desarrollen infección respiratoria baja de otra etiología y aquellos pacientes que presenten manifestaciones de reacción adversa a la solución salina hipertónica 3 %.
Se seleccionó una muestra de 132 niños.
A medida que los pacientes rebasaban los filtros de inclusión y exclusión, se asignaban al grupo “Casos” (pacientes a recibir tratamiento con aerosol de salbutamol y solución salina al 3 %) o al grupo “Control” (pacientes a recibir tratamiento con aerosol de salbutamol y solución salina al 0.9 %) mediante un muestreo sistemático, hasta completar 66 pacientes en cada grupo.
Se estudiaron las variables: edad, sexo, factores de riesgo (personales y ambientales), manifestaciones clínicas al ingreso, gravedad del episodio, estadía hospitalaria, tiempo necesario para uso de oxígeno y aerosoles, evolución de la enfermedad y complicaciones.
Para la gravedad del episodio, se tuvo en cuenta la escala de Wood-Downes-Ferres,9) que agrupa en tres categorías fundamentales: leve, moderado y severo.
Se utilizaron medidas de estadística descriptiva para el resumen de la información las cuales serán número y porciento, se emplearon medidas de tendencia central como promedio o media aritmética y desviación típica.
Las variables se describieron estadísticamente mediante cifras frecuenciales y porcentuales (frecuencias absolutas y relativas). Se calculó el intervalo de confianza con el 95 % de confiabilidad (IC al 95 %) para proporciones. Se utilizó la prueba t de Student para comparar las medias entre grupos. Se consideraron diferencias significativas cuando la p fue menor de 0,05.
Se realizó un trabajo en conjunto entre el Hospital Pediátrico “Juan Manuel Márquez” y el “Instituto Pedro Kourí”, aprobado por el Consejo Científico y por el Comité de Ética del Hospital Pediátrico “Juan Manuel Márquez”. Se confeccionó un modelo de consentimiento informado a los padres o tutores que representan a los niños, luego de habérsele explicado acerca de los objetivos e importancia de la investigación, así como de los pasos para su realización.
Resultados
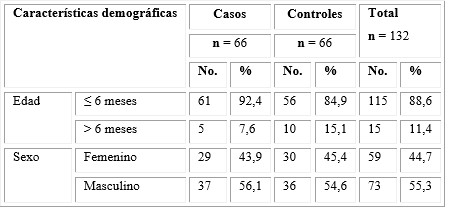
Se estudiaron 132 pacientes, distribuidos en 66 pacientes en el grupo de casos y 66 pacientes en el grupo control. La edad media fue de 3,6 ± 2,5 meses, la mediana fue de tres meses y la moda de un mes. Se encontraron 115 pacientes menores de 6 meses (88,6 % del total), 73 pacientes masculinos (55,3 % del total). La distribución de pacientes en ambos grupos de estudio se comportó de manera similar en relación con las variables sociodemográficas (tabla 1).
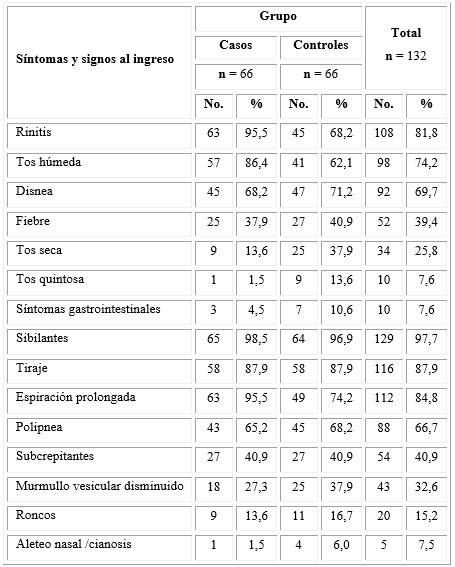
Como se observa en la tabla 2, el síntoma principal al ingreso fue la rinitis en el grupo de los casos con un total de 63 pacientes para un 95,5 %, seguido de la tos húmeda con 57 (86,4 %), mientras que en los controles el síntoma más frecuente fue la disnea con un total de 47 pacientes (71,2 %), seguido de rinitis con un total de 45 casos (68,2 %). Llama la atención la mayor frecuencia de tos seca (37,9 % vs.13,6 %), tos quintosa (13,6 % vs. 1,5 %) y síntomas gastrointestinales (10,6 % vs. 4,5 %) en el grupo control.
En relación con los signos clínicos, los más frecuentes fueron: sibilantes en 129 pacientes (97,7 %), tiraje en 116 pacientes (87,9 %), con similar comportamiento en ambos grupos y 112 (84,8 %) niños con espiración prolongada, con discreto predominio en el grupo estudio. El resto de los signos clínicos tuvo una frecuencia similar en ambos grupos.
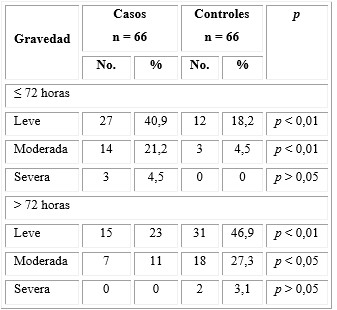
En la tabla 3 se observa la distribución de los pacientes con bronquiolitis según la gravedad del cuadro clínico y la estadía hospitalaria. Evolucionaron de forma leve 84 pacientes (63,6 %), moderada 43 (32,6 %) y cinco niños se clasificaron como severos (3,8 %). En todos los casos leves y moderados se demostró una relación estadísticamente significativa.
Al comparar la estadía hospitalaria en ambos grupos, evolucionaron en menos de 72 horas, 40,9 % de los leves del grupo estudio en comparación con 18,2 % del grupo control; 21,2 % de los moderados del grupo estudio y 4,5 % del grupo control; y tres pacientes severos (4,5 %) del grupo estudio.
En la evolución hospitalaria de más de 72 horas, el comportamiento fue diferente. De los clasificados como leves, 23 % del grupo estudio y 46,9 % del grupo control lograron resolución del cuadro, en los moderados 11 % y 27,3 % de ambos grupos, respectivamente, y solo los dos pacientes severos del grupo control presentaron estadía prolongada.
Tabla 3 Comparación de los pacientes con bronquiolitis según la gravedad del cuadro clínico y la estadía hospitalaria
Fuente: Historia clínica.
En la tabla 4 se observa la distribución de los pacientes con bronquiolitis según los días de necesidad de oxígeno y aerosol. Se administró oxígeno entre cuatro y siete días a 56,1 % de casos y en 40,1 % solo se administró menos de tres días, con mayores porcentajes en el grupo control. La necesidad de oxígeno por más de una semana estuvo presente en 6,1 % del grupo estudio y 1,5 % del grupo control.
Los aerosoles se administraron en 66,7 % de pacientes durante cuatro a siete días, y durante más tiempo en 10,6 % del grupo estudio y 3,1 % del grupo control.
Tabla 4 Distribución de los pacientes con bronquiolitis según los días de necesidad de oxígeno y aerosol
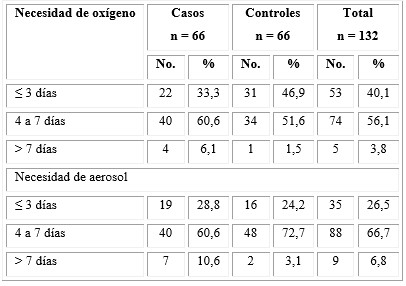
Fuente: Historia clínica.
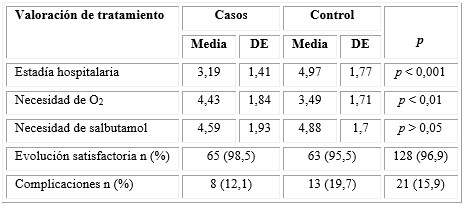
En la tabla 5 se observa la valoración de la efectividad del tratamiento con solución salina hipertónica al 3 %. Se encontró una media de estadía hospitalaria de 3,19 ± 1,41 días en los casos, y 4,97 ± 1,77 días en los controles, diferencia que resultó altamente significativa (p < 0,001). Los casos estudio tuvieron un tiempo mayor de tratamiento con oxígeno con valores medios de 4,43 ± 1,84 días y 3,49 ±1,71 días, respectivamente. La media de tiempo de uso de salbutamol fue de 4,59 ± 1,93 días para el grupo estudio y 4,88 ± 1,7 para el grupo control.
Se encontró que 65 (98,5 %) de los casos evolucionaron satisfactoriamente frente a los 63 (95,5 %) de los controles. Solo 12,1 % de los casos presentaron complicaciones en comparación con 19,7 % de los controles.
Discusión
En el presente estudio, como en otros realizados, predominaron los pacientes menores de seis meses, del sexo masculino.10 Este resultado coincide con Álvarez y otros,11 quienes estudiaron a 67 pacientes y encontraron que 70 % eran menores de seis meses. La literatura reporta que para la población menor de dos años la frecuencia de ingreso por bronquiolitis se sitúa en un intervalo entre 1-3,5 %.12 La hospitalización por bronquiolitis se produce con más frecuencia en varones.13
La edad es un factor de riesgo, sobre todo los lactantes menores de 6 meses, debido a la inmadurez de las vías respiratorias y sus mecanismos defensivos siendo más vulnerable a la infección por VSR, con cuadros más severos.11,14,15,16
El diagnóstico de bronquiolitis está basado en la historia clínica y en la exploración. Los criterios varían según un consenso de expertos, se trata de una enfermedad viral estacional que comienza con rinitis y tos seca, puede haber disnea y se auscultan crepitantes, con o sin sibilancias.14,17,18
Para la guía americana, el hallazgo clínico fundamental para el diagnóstico son las sibilancias.19
Puede manifestarse como dificultad respiratoria de grado variable, sibilancias y crepitantes en la auscultación. En comparación con otros virus que causan la bronquiolitis, la fiebre tiende a ser menor con el VRS.20,21
La sibilancia constituye el síntoma más común de la bronquiolitis, y la dificultad respiratoria con hipoxemia es la causa más frecuente de ingreso hospitalario. También puede auscultarse roncos y estertores subcrepitantes.22 Hasta un tercio de los pacientes pueden presentar síntomas gastrointestinales.23,24
En el presente estudio, el mayor número de pacientes presentó severidad leve y moderada. En el estudio realizado por Arredondo y otros se encontró que la mayor proporción de los casos fue para una severidad moderada, seguida por un cuadro leve.10
Al evaluar las primeras 72 horas en los grupos de estudio, encontramos que los pacientes con bronquiolitis aguda cuya severidad del cuadro clínico fue leve y moderada, respondieron mejor con el tratamiento de solución salina hipertónica al 3 % que los que se trataron con solución salina al 0,09 %, lo que resultó estadísticamente muy significativo, con un nivel de significación del 95 %.
Pasadas las primeras 72 horas, solo resultó estadísticamente muy significativo la mejoría con solución salina hipertónica en los pacientes con bronquiolitis leve.
Existen pocas terapias efectivas para la bronquiolitis aguda en la infancia, a pesar de su alta incidencia y morbilidad, por lo que el pilar sigue siendo el tratamiento de sostén.22 Dados los efectos teóricos de la solución salina hipertónica en la reducción del edema de las vías respiratorias, el desbloqueo del tapón de moco y la mejora del aclaramiento mucociliar, la solución salina hipertónica administrada a través de un nebulizador se ha propuesto como una terapia potencialmente eficaz para la bronquiolitis aguda en lactantes.25
En nuestra serie se encontró que los pacientes tratados con solución salina hipertónica al 3 % necesitaron más días con oxigenoterapia, pero el tratamiento resultó ser efectivo al disminuir la estadía hospitalaria17 y presentar un menor número de complicaciones. El tratamiento es bien tolerado, sin efectos adversos atribuibles a la medicación. Es seguro y tiene bajo costo, aunque se desconoce la frecuencia de la dosis. También se ha encontrado reducción en la duración de las sibilancias y en el tiempo de alivio de la tos.26,27,28,29
En la revisión de la literatura, se encontró un estudio donde concluyen que la nebulización con solución al 5 % es segura, y podría ser superior al tratamiento actual con solución salina al 3 % en el tratamiento temprano en urgencias en lactantes con bronquiolitis, pero faltan mayores estudios para su utilización rutinaria.29 El suero salino hipertónico ha demostrado su eficacia en ensayos clínicos controlados de alta calidad en la reducción de la estancia hospitalaria de 1,2 días aproximadamente, como demuestra una revisión Cochrane de 2013, tanto en dosis únicas como repetidas.30
En un metaanálisis reciente, se demuestra reducción también de la tasa de hospitalización y escala de gravedad. Sin embargo, algunos ensayos clínicos de buena calidad no han demostrado diferencias en las mismas variables, por lo que persisten dudas en cuanto a su eficacia.31
También es importante destacar que otros autores no reconocen beneficios en el uso de estas, como Martín y otros7 quienes estudian 639 niños menores de siete meses en Madrid. De la totalidad de los niños estudiados, 460 recibieron solución salina inhalada (SSF) y 179 solución hipertónica al 3 % (SSH). En el grupo que recibió SSF, la estancia media en el hospital fue de 5,16 días (IC del 95 %: 4,78-5,56) y tiempo medio de oxigenoterapia fue de 57,34 (IC 95 %: 52,93-61,75) frente a 4,90 días (IC 95 %: 4,64-5,07) y 67,53 horas (IC 95 %: 60,36-74,69), respectivamente, en el grupo tratado con SSH. Estos resultados no alcanzan significación estadística, por lo que concluye que la solución salina hipertónica al 3 % con medicación o sin ella administrada a los pacientes ingresados por bronquiolitis aguda no resultó eficaz para reducir la estancia hospitalaria o el tiempo de oxigenoterapia. Por esto propone insistir en futuros estudios sobre este tema.7
En otro estudio publicado en el año 2014 por Florin y otros32 insisten en desaconsejar el uso de solución salina hipertónica al 3 % al estudiar a 62 niños de dos a 24 meses de edad, que dividen en dos grupos, uno tratado con SSH 3 % y otro con SSF 0,09 %. Estos autores concluyen que los niños con bronquiolitis tratados con suero salino hipertónico en urgencias experimentan menos mejoría que los tratados con suero salino normal.
La solución salina hipertónica nebulizada debería administrarse en pacientes hospitalizados por bronquiolitis. La evidencia fisiológica sugiere que la administración de solución salina hipertónica nebulizada aumenta el aclaramiento mucociliar en pulmones normales y con patología, que la administración es segura, efectiva y mejora los síntomas de la bronquiolitis leve y moderada luego de 24 horas de uso y reduce los días de internación, cuando esta excede los tres días.22
No obstante, Zhang y otros33 publicaron en el 2015 una nueva revisión de Cochrane que concluye que la solución salina hipertónica al 3 % se asocia una reducción media de 0,45 días (aproximadamente 11 horas) de estadía hospitalaria en niños ingresados con diagnóstico de bronquiolitis y una reducción del riesgo de hospitalización de un 20 %. Esta revisión sugiere que la solución salina hipertónica al 3 % es un tratamiento seguro y de poco costo en niños con bronquiolitis, especialmente cuando se asocia con un broncodilatador.
Hasta el momento, la solución salina hipertónica al 3 % es la única intervención que ha demostrado disminuir la estancia hospitalaria, con un costo efectivo y con pocos eventos adversos, lo cual la convierte en la mejor opción terapéutica a considerar.
Los niños con bronquiolitis aguda tratados con solución salina hipertónica al 3 % necesitaron más días de oxigenoterapia, el tratamiento resultó ser efectivo al mostrar una menor estadía hospitalaria y un menor número de complicaciones.