Introducción
El cuidado de pacientes moribundos fue siempre una tarea de la humanidad, pero la actitud ante el final de la vida cambió con los siglos. En la Edad Media la muerte era un acontecimiento cercano, se acompañaba por la familia y se reconocía como natural. En los años 60, el aumento de las enfermedades crónicas, entre ellas el cáncer y el dolor, despertó la interacción entre el cuidado paliativo y el curativo, que con el tiempo fue reservado al paciente oncológico.1)
La Organización Mundial de la Salud (OMS) en 2002 definió a los cuidados paliativos (CP) como el “enfoque que mejora la calidad de la vida de los pacientes y sus familias que enfrentan problemas asociados con enfermedades terminales, a través de la prevención y alivio del sufrimiento, por medio de la pronta identificación, correcta evaluación, tratamiento del dolor y otros problemas físicos, psicológicos y espirituales”.2) En la actualidad, mejorar la calidad de vida en aquellos sujetos que enfrentan situaciones de enfermedad terminal es uno de los objetivos de los planes de cuidados en el equipo de salud.3
También el Consejo Internacional de Enfermería (CIE) intervino a nivel internacional instando a los profesionales a que se formaran para brindar cuidados de calidad a las enfermedades crónicas incurables.4
En este trabajo, el CP se define como el cuidado total y activo del paciente con enfermedad, que no responde al tratamiento curativo; se hace hincapié en la identificación temprana y la evaluación de los síntomas, y en el tratamiento de dolor y otros problemas físicos.5
El concepto de cuidado resulta un constructo del metaparadigma de enfermería y surge en la dinámica de detectar las necesidades de los individuos.6) La palabra paliativo deriva del vocablo latino palliun, que significa “cubierta o manta”, cuando no se puede curar la causa y la sintomatología es medicalizada con tratamientos específicos.7
Al paciente terminal se le define como aquel individuo con diagnóstico seguro, con una enfermedad progresiva, avanzada y sin posibilidad de curación,8) que requiere cuidados integrales.
Los síntomas son expresiones subjetivas pronunciadas a través del lenguaje, las cuales tienen en sus enunciados una gran cantidad de variables. El reto, refieren algunos autores, es descubrir no solamente el síntoma, sino los fenómenos que influyen en su percepción; conocerlos induce a un plan de cuidado exitoso. La multidimensionalidad de los indicios requiere una evaluación y un tratamiento con estrategias personalizadas y multidisciplinares. Evaluar es mucho más que cuantificar el síntoma, implica ayudar a verbalizar las necesidades. El identificar el síntoma solitario no resulta válido, sino se necesita acompañarlo con un tratamiento efectivo.9
La valoración constituye un hecho activo y total, se le considera como el seguimiento para la revisión continua de la eficacia de la terapéutica, así también para pesquisar nuevos síntomas o detectar efectos adversos.
Se busca en este trabajo resaltar la importancia del control de los síntomas y el “preocuparse por” en la medicina paliativa, con el fin de afirmar la vida y reconocer el acto de morir como natural.10
La derivación al cuidado en el domicilio fue modelo de salud desde el inicio de la historia. En la actualidad, el sistema de salud lo utiliza para reducir costos y la familia lo necesita para vivir los últimos momentos con el ser querido. En este contexto se necesita la articulación con el sistema de salud; cuando esto no funciona adecuadamente, es desfavorable el tratamiento, y hay fracturas en el plan de cuidado, insuficiente alivio del dolor y cuidados de mala calidad. El desconocimiento en el control de los síntomas y la deficiente comunicación con el equipo de salud aumenta el desasosiego en el paciente y en el grupo familiar. El modelo de cuidado paliativo no debe centrar todo su hacer en técnicas de control de dolor y síntomas, sino que debe abordar todas las necesidades con la complejidad que el sujeto necesita.
En el presente se convive con el paradigma tecnológico, que despersonaliza el cuidado, y con el paradigma humanista, que en su interior centraliza al otro y a los vínculos.11) El modelo del cuidado paliativo es fiel al concepto de la persona y debe tener presente los principios éticos de proteger la dignidad de esta.12
Los pacientes con estados avanzados experimentan una cantidad de síntomas físicos y psíquicos que repercute en su calidad de vida. La gravedad empeora cuando avanza la enfermedad, por ende, el cuidado se complejiza. Resulta desmoralizante el monitoreo de los síntomas sin un plan de cuidado apropiado y una evaluación multidimensional de los síntomas, de ahí la importancia de conocer las distintas escalas de valoración.
En el presente estudio se indagó en el conocimiento de enfermería en la escala de Karnofsky, herramienta estandarizada e introducida en 1948 para medir el estatus funcional en pacientes con cáncer, que permite estimar el estado de funcionalidad, progresión y desenlace de la enfermedad; en el Sistema de Evaluación de Síntomas de Edmonton (ESAS: Edmonton Symptom Assessment System): lista de 10 escalas numéricas que promedian la intensidad de diferentes síntomas en un período determinado; en la escala visual análoga (EVA), línea horizontal de 100 milímetros, en cuyos bordes se encuentran las expresiones extremas del síntoma: a la izquierda indica ausencia de dolor y a la derecha la mayor intensidad;13 y en la Pap Score, que se utiliza para la validación del índice pronóstico de supervivencia y permite el cálculo de supervivencia al exponer de manera realista el curso de la enfermedad.14
El conocimiento de las escalas de valoración constituye una herramienta que tiene la intención de mejorar la planificación de los cuidados. La proyección adecuada de los recursos favorece la organización del equipo de salud y de la familia para enfrentar el cuidado paliativo, lo que significa aceptar que no todo puede curarse. El plan de cuidados debe ser acordado a partir de las necesidades de la familia, y también el monitoreo de los síntomas.
En esta investigación, los elementos esenciales relacionados con la calidad de los cuidados van a centrarse en analizar el conocimiento que tiene enfermería en los cuidados de calidad de vida en su conjunto, el conocimiento del síntoma, la valoración y el monitoreo de la sintomatología.
La revisión bibliográfica derivó en distintas preguntas: ¿qué conoce el enfermero sobre el control de los síntomas en el cuidado paliativo? ¿Cómo evalúa la sintomatología? ¿Cuáles son las sintomatologías más frecuentes de los pacientes en cuidados paliativos? En este contexto, un estudio realizado en Nueva Paz, provincia Mayabeque (Cuba), sobre el conocimiento de enfermería en el cuidado del paciente terminal, refiere que existen insuficientes conocimientos sobre cuidados paliativos.15) Otro estudio exploratorio de abordaje cualitativo sobre las razones y los significados que tiene el personal de enfermería para trabajar en el programa de alivio al dolor en centros de salud en Chillan, refiere que es necesario dar cuenta en el pregrado de estrategias para la formación en esta área.16) Un trabajo descriptivo y transversal, que incluyó a 41 enfermeras en México, reflejó que un 90 % de ellas sabe de las recomendaciones para el cuidado en domicilio, y un 80 % aplica y conoce los cuidados paliativos.17
Por lo anteriormente explicado, este trabajo tiene como objetivo evaluar el conocimiento que poseen los enfermeros sobre valoración y revisión continua de los síntomas, escalas internacionales utilizadas y plan de cuidado en el paciente de cuidados paliativos, luego de la evaluación de los síntomas.
Métodos
Para responder a los objetivos planteados se elaboró un cuestionario con preguntas de respuestas múltiples, referidas al entorno que engloban los cuidados y la evaluación de la sintomatología en el paciente con enfermedades que no responden al tratamiento curativo. Algunas preguntas del cuestionario fueron extraídas de estudios realizados por otros autores.18,19,20
El cuestionario fue respondido por 120 enfermeros de instituciones privadas y públicas de la ciudad de Rosario (Argentina), y que trabajan de manera independiente en domicilios.
Se recurrió a un muestreo no probabilístico: los enfermeros se seleccionaron de manera incidental (se utilizó como muestra a los individuos a los que se tenía fácil acceso). Si bien las metodologías utilizadas en este estudio exploratorio no permiten realizar generalización sobre la población en estudio, posibilitan generar hipótesis para futuras investigaciones.
Los criterios de inclusión fueron: enfermeros que se desempeñan en instituciones sanitarias, enfermeros que se desempeñan en cuidados paliativos y enfermeros que se desempeñan en internación domiciliaria; los criterios de exclusión: enfermeros que se negaran a responder el instrumento, enfermeros con menos de dos años de experiencia y auxiliares de enfermería.
La recolección de datos se realizó en los meses de julio-septiembre de 2017. Los resultados obtenidos se presentaron mediante uso de indicadores como porcentajes, en algunos casos mostrados a través de gráficos, los cuales fueron procesados mediante el software R.21
Resultados
De los 120 participantes, el 46 % trabaja o trabajó en CP y solo un 12 % realizó cursos específicos sobre el área en estudio. De los encuestados, el 28 % tenía entre 2 y 4 años de experiencia laboral como enfermero: un 24 % entre 5 y 9 años, un 15 % contaba con 10 y 14 años de experiencia y un 22 % trabajaba como enfermero desde hacía 20 años o más.
En cuanto a los conocimientos generales que poseían los participantes sobre CP, el 76,8 % indicó de manera correcta que un tratamiento era paliativo cuando proporcionaba alivio a los síntomas sin curar la enfermedad, un 14 % no respondió y el resto optó por opciones incorrectas como: mejorar el estado del paciente de manera considerable, administrar ciertos medicamentos por vía parental o que un tratamiento se consideraba paliativo cuando se realizaba desde la casa del paciente.
Un 52 % de los enfermeros estimaron que prolongar la vida del paciente no debía ser una finalidad de los CP, un 7 % no supo responder y el resto consideró que controlar los síntomas, apoyar al paciente y a su familia, y aliviar el dolor, no constituían finalidades de los CP.
Al preguntar cuáles integraban los cuidados de confort que debían cubrirse en paciente de CP, el 93 % consideró el reposo, el sueño y la alimentación; el 64 %, la higiene; el 21 %, la ocupación de tiempo libre; y un 3 % no supo responder (pregunta con posibilidad de más de una respuesta).
Un 62 % consideró falsa la afirmación que establecía que los CP correspondían solo a los enfermos terminales, un 93 % manifestó como falso que los CP solo se brindaban en el hospital y un 76 % también consideró del mismo modo la afirmación de que “es mejor no decirle a un paciente terminal que va a morir”. El 92 % dijo que era mejor que el paciente con enfermedad terminal decidiera dónde morir y el 90 % mencionó como falsa la frase “no deben darse drogas fuertes como la morfina al paciente crónico/terminal, porque puede volverse adicto”.
Al indagar si el encuestado creía que los médicos eran responsables de realizar los CP, un 89 % consideró que sí. Al realizar la misma pregunta respecto a los profesionales de la enfermería, un 88 % de los 120 participantes expresó la responsabilidad del enfermero para llevarlos a cabo. Igual pregunta, referida a psicólogos, nutricionistas y kinesiólogos, llevó a una respuesta afirmativa al 80 %, 61 % y 65 %, respectivamente. También se preguntó sobre si consideraban que otra persona/profesional debía realizar los CP; solo un 34 % respondió que sí, y mencionó a los familiares o amigos y al cura, pastor o algún director confesional, según su práctica religiosa. Un 58 % no supo contestar y un 8 % mencionó que no resultaba necesario que otras personas/profesionales intervinieran en los CP.
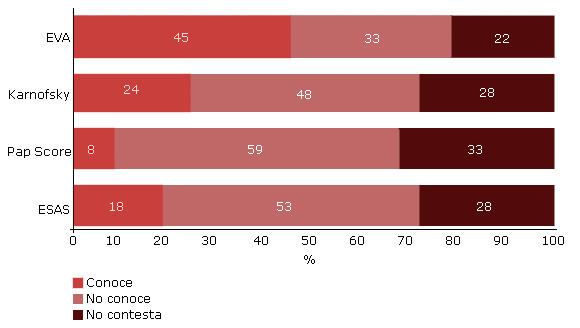
Se focalizó en cuatro escalas internacionales para evaluar los síntomas que presentan los pacientes de CP; puntualmente: Sistema de Evaluación de Síntomas de Edmonton (ESAS), Índice Pronóstico de Supervivencia (Pap Score), Escala de Valoración de Karnofsky y Escala Visual Análoga (EVA). El 18 % de los participantes conocía la escala ESAS, de los cuales el 64 % mencionó que trabajaba o trabajó en CP. Solo un 8 % de los 120 participantes estaban familiarizados con la escala Pap Score. El porcentaje de conocimiento de la escala de Karnofsky fue de un 24 %, y de un 45 % con respecto a la escala EVA. De los que mencionaron conocer la escala de Karnofsky, un 66 % hizo mención a que trabaja o trabajó en CP; en el caso de la EVA, dicho porcentaje alcanzó el 52 % (Fig. 1).
También se indagó sobre cómo los enfermeros evalúan o evaluarían los síntomas a los pacientes que se encuentran en CP (era posible mencionar más de una opción). El 72 % de ellos mencionó que observaba al paciente, el 64 % dialogaba con el paciente, un 35 % utilizaba alguna de las escalas mencionadas anteriormente, un 14 % refirió otros opciones o escalas no mencionadas con anterioridad (algunas respuestas fueron: valoración enfermería, dialoga con la familia del paciente, escala de Bather o utilizar figuras de cuerpo humano y que el paciente marcara la zona de dolor). Un 26 % mencionó no saber cómo evaluaría los síntomas en pacientes de CP. De aquellos que se acogieron a alguna de las cuatro escalas indicadas, la más conocida o utilizada fue ESAS (74 %), seguida por Karnofsky y EVA (23 % de los encuestados utilizaron una de las escalas) y Pap Score (14 %) (Fig. 2).
Además se realizaron preguntas sobre la detección de síntomas y acerca de cómo actuaría el enfermero ante la presencia de alguno de ellos. Dado que existe una amplia posibilidad de síntomas, solo se trabajó con dolor, constipación y síntomas urinarios. De los resultados se obtuvieron los siguientes datos: ante un aumento de dolor en el paciente, el 44% de los encuestados dijo que en primer lugar le avisaba al médico; el resto optó por respuestas como controlar los signos vitales, evaluar la vía periférica y aumentar la medicación, o no supo cómo actuar o no contestó. Ante un paciente constipado, el 76 % manifestó que en primer lugar le avisaba al médico, un 70 % le aumentó la ingesta de líquidos, un 67 % fomentó una mayor ingesta de fibra y un 50 % intentó favorecer un ambiente adecuado. En porcentajes menores optaron por respuestas como: indica al paciente realizar actividad física siempre que pueda, realiza maniobras, decide darle laxantes, planifica un enema (dicha pregunta admitía variantes de contestación).
Ante un paciente que manifiesta tener deseo constante de orinar, un 30 % expresó que controlaba la existencia de globo vesical, un 29 % le avisaba al médico y el resto optó por opciones como: modificar el régimen de fármacos, asiste al paciente colocando una sonda vesical o no sabe cómo afrontar dicha situación.
Por último, se preguntó a los enfermeros cómo evaluaban sus conocimientos sobre CP. El 67 % expresó tener escasos conocimientos; el 18 %, tener suficientes conocimientos; y el 10 %, no tener ningún conocimiento sobre CP; el resto no contestó a dicha pregunta.
Discusión
Los profesionales encuestados tenían un 77 % de conocimientos generales sobre CP e indicaron como paliativo el cuidado que proporciona alivio a los síntomas sin curar la enfermedad; solo un 14 % no pudo responder dicho enunciado.
El resto de los participantes que optó por las opciones: mejorar el estado del paciente de manera considerable, administrar ciertos medicamentos por vía parental o que un tratamiento es paliativo cuando se realiza desde la casa del paciente, respondieron también al conocimiento general de brindar mejores práctica y cuidado que ofrezcan calidad de vida.
Un 52 % de los enfermeros consideraron que prolongar la vida del paciente no debía ser una finalidad de los CP. No obstante, en el caso de los pacientes no oncológicos resulta muy difícil determinar cuándo entra en fase terminal, ya que se conoce que un número importante de estos sujetos sufre la muerte, es por ello que se debe planificar el cuidado para brindarles calidad de vida.20
La mayoría de los participantes (93 %) consideró primordiales el reposo, el sueño y la alimentación y, en menor proporción (64 %), valoraron la higiene. Con respeto al tiempo libre, solo un 21 % lo refirió como importante. Esto demuestra que no se considera que el tiempo libre del paciente es un cuidado de confort.
Con respecto a las mismas responsabilidades del equipo interdisciplinario en la participación del cuidado y en la valoración, los porcentajes oscilaron entre el 89 % y el 65 %, que dieron cuenta de la importancia de trabajar en interdisciplina, pero se concentraron en el médico y la enfermera.
En respuesta al objetivo conocimiento sobre escalas internacionales utilizadas para evaluar los síntomas que presentan los pacientes de CP, fue muy poco el porcentaje de participantes que conocían o trabajaban con ellas.
El porcentaje de enfermeros que sabían sobre la escala de Karnofsky resultó del 24 % y un 45 % respecto a la escala EVA, pero lo llamativo radicó en que, de los que mencionaron conocer la escala de Karnofsky, el 66 % había mencionado trabajar o haber trabajado en CP, esto refiere que, en la práctica, la utilizan. En el caso de la EVA, dicho porcentaje alcanzó el 52 %, esta escala fue la más utilizada en unidades intensivas o de CP, e incluso, en la atención primaria. El dolor constituye una experiencia subjetiva que varía de una persona a otra y tiene diferentes dimensiones, y para enfermería la medición del dolor es el quinto control de todo paciente.22
En relación con el objetivo valoración de los síntomas y planificación del plan de cuidado, la mayoría de los participantes refirieron que utilizaban la observación y el diálogo. En este trabajo se indaga sobre el dolor, la constipación y las sintomatologías urinarias. Las respuestas muestran, con respecto a la planificación del plan, que en los cuidados en colaboración no le preguntan al médico, sino utilizan la autonomía como profesional para monitorear el síntoma. No obstante, en la indagación de las respuestas se destaca que hay una gran dependencia hacia la figura del médico.
El plan de cuidado, incluso en pacientes con CP, constituye una herramienta con la que el enfermero nutre su práctica clínica y emplea la actitud de analizar la estructura de los razonamientos para brindar los cuidados. Esta es de sostén para brindar y satisfacer las necesidades.23 Resulta de interés que, a pesar de tener conocimientos sobre CP, en todas las variables los participantes dan cuentan acerca de sus escasos conocimientos.
Se concluye que los enfermeros participantes dominan el conocimiento teórico del concepto de CP. Es bajo el porcentaje de enfermeros que destacan que la ocupación del tiempo libre del paciente constituye un cuidado de confort en pacientes con CP. Muchos consideran que solo los profesionales médicos y enfermeros forman parte de los CP o, por lo menos, dudan ante la pregunta de si otras personas forman parte de estos.
Asimismo se expone poco conocimiento de las escalas internacionales, la más conocida es EVA, el resto la refieren menos del 25 % de los participantes. Y un porcentaje similar (28 %) dice que no sabe cómo evaluaría a un paciente en CP. Hay una alta dependencia hacia el médico en la toma de decisiones ante los síntomas y existen conocimientos para la planificación en el cuidado, luego de la valoración y revisión de los síntomas.
Como todo trabajo de indagación presenta debilidades y fortalezas. Entre las primeras se destaca la poca existencia de enfermeros que trabajan en CP, y que, en la ciudad de Rosario, Argentina, son escasos los centros específicos para la atención. Sin embargo, la variabilidad y la heterogeneidad de las respuestas dan cuenta real del conocimiento de esta especialidad.
Como fortaleza resalta la pertinencia del instrumento construido y la necesidad de plantear nuevas hipótesis para avanzar en esta línea de investigación. Los resultados revelaron conocimientos teóricos en CP, pero dependencia hacia el modelo médico. Las preguntas para futuras investigaciones serían: ¿Es una característica del CP la actitud de ser dependiente del médico y de no utilizar la autonomía como profesional para monitorear el síntoma? ¿Enfermería sigue subsumida al modelo médico en especialidades, donde el paciente y la familia sienten que dependen del médico? ¿Los planes de estudios deben fortalecer la autonomía en las competencias del ser, hacer y conocer para que el enfermero ponga en acción su conocimiento y su autonomía profesional en especialidades donde el poder médico es fuerte? Estas y otras interrogantes abren nuevas hipótesis para posteriores estudios en las especialidades de la disciplina.