Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Ortopedia y Traumatología
versión impresa ISSN 0864-215Xversión On-line ISSN 1561-3100
Rev Cubana Ortop Traumatol v.22 n.2 Ciudad de la Habana jul.-dic. 2008
TRABAJOS DE REVISIÓN
Las guías de práctica clínica en la atención médica
Clinical practice guidelines in medical care
Antonio Raunel Hernández Rodríguez
Máster en Dirección. Especialista de II Grado en Ortopedia y Traumatología. Profesor Auxiliar. Hospital Provincial Docente "Dr. Antonio Luaces Iraola", Ciego de Ávila, Cuba.
RESUMEN
Las guías de práctica clínica están dirigidas a profesionales y pacientes con el objetivo de proporcionar información para la toma de decisiones en intervenciones de salud. Sus orígenes tienen sus bases en los fundamentos de la medicina basada en la evidencia y su elaboración tiene el propósito de reducir la variabilidad de la práctica médica para garantizar un nivel óptimo de calidad y mejorar la atención de la salud. Se basan en revisiones sistemáticas de la literatura científica disponible y se realizan recomendaciones para la actuación clínica según la evidencia que las sustenta. En este trabajo, junto al conocimiento científico, se determinan otros elementos donde las guías de práctica clínica ejercen su influencia durante la clínica. Se comenta su importancia en la formación profesional y en la necesidad de concentrar esfuerzos en la elaboración de guías de buena calidad en el contexto nacional para contribuir al mejoramiento en la atención médica.
Palabras clave: Guías de práctica clínica, evidencia científica, medicina basada en la evidencia.
ABSTRACT
The clinical practice guidelines are aimed at professionals and patients to provide necessary information for decision-making about health interventions. Their origin is related to the fundamentals of the evidence-based medicine and their preparation is intended to reduce variability of medical practice to assure optimal quality and to improve health care. These guidelines are based on systematic reviews of available scientific literature and make recommendations about the clinical performance according to the underlying evidence. This paper, together with the scientific knowledge, determined other elements where the clinical practice guidelines are influential during clinics. The importance of these guidelines on the professional formation and the need for focussing efforts in the preparation of good quality guidelines at national level to contribute to the improvement of medical care were commented on.
Key words: Clinical practice guidelines, scientific evidence, evidence-based medicine.
Guides de pratique clinique dans les soins de santé
RÉSUMÉ
Les guides de pratique clinique sont dirigées aux professionnels de la santé et aux patients afin qu'ils soient informés au moment d'une prise de décisions dans les interventions médicales. Elles sont créées sur la base de l'évidence scientifique, et leur but est de réduire la variabilité dans la pratique médicale en assurant l'optimisation de la qualité et en améliorant les soins de santé. Elles sont basées sur des analyses systématiques de la littérature, et des recommandations de pratique clinique sont faites à partir de l'évidence qui les appuie. En plus de la connaissance scientifique, d'autres éléments influencés par les guides de pratique clinique sont déterminés dans ce travail. On met l'accent sur leur importance dans la formation professionnelle et la nécessité de concentrer les efforts sur la création de guides de bonne qualité dans un contexte national contribuant à l'amélioration des soins de santé.
Mots-clés: Guides de pratique clinique, évidence scientifique, médecine basée sur l'évidence.
INTRODUCCIÓN
Los profesionales de la salud deben adoptar diariamente múltiples y complejas decisiones asistenciales que conllevan asociadas la capacidad de identificar la alternativa más adecuada mediante la valoración de las implicaciones en términos de resultados clínicos, idoneidad, riesgos, costos e impacto social e individual de las diferentes opciones asistenciales disponibles.1 La complejidad de este proceso de decisión se ve agravada por el incremento de las posibilidades y opciones asistenciales que surgen del avance del conocimiento científico, la imposibilidad de asimilar toda la información científica disponible y la racionalización de los recursos sanitarios, unido a la variabilidad de los estilos de práctica clínica.2
La actuación médica, en determinadas situaciones clínicas, está claramente establecida a través de estudios de diseño correcto y extensión suficiente, lo que permite establecer una recomendación formal, pero en otras situaciones, no es tan clara y se basa en las recomendaciones de estudios no concluyentes o en simples criterios individuales, en ocasiones de grupos, pero puramente subjetivos.3
En la actualidad se acepta, de forma general, que la práctica médica excesivamente basada en decisiones individuales y en la improvisación reduce la calidad asistencial y priva de los frutos de la experiencia acumulativa.
Resulta evidente que la utilización de las guías de práctica clínica (GPC) es una necesidad actual impostergable en la actuación médica para sintetizar el estado del conocimiento científico y establecer un equilibrio entre riesgos y beneficios, así como la posibilidad de tratamientos alternativos para cada paciente.
ORÍGENES DE LAS GUÍAS DE PRÁCTICA CLÍNICA
Los orígenes de las GPC tiene sus bases en el movimiento de la "Médicine d' Observation" propugnado en Francia, a mediados del siglo XIX, por Pierre C. Alexander Louis, Bichot y Magendie, quienes sostenían como fundamento que los médicos en su práctica asistencial no debían basarse exclusivamente en la experiencia personal y en sus apreciaciones sobre las conductas a tomar ante determinada enfermedad, sino que esta debía soportarse sobre los resultados de las investigaciones que mostraran efectos en términos cuantificables. Estos fundamentos fueron demostrados por A Louis con su "método numérico" al revelar el grado de ineficacia de determinados tratamientos aplicados en su época para la cura de algunas enfermedades, contribuyó así a la erradicación de terapias inútiles y sus hallazgos tuvieron una gran repercusión en Francia, Inglaterra y Estados Unidos.4
En 1948 la descripción del "ensayo clínico aleatorio" constituyó el punto de partida para el desarrollo de una multitud de técnicas de estudio y análisis científicos basados en la estadística y la epidemiología clínica. Así es como, David Sackett, Archibald Cochrane, Iain Chalmers, R. Brian Inés, Gordon H. Guyatt T. Peter Tuqwell, todos médicos prácticos de avanzada, comprendieron con claridad que al aplicar ciertas estrategias básicas de la epidemiología al estudio de sus pacientes, podían mejorar sustancialmente su pericia en el diagnóstico, pronóstico y tratamiento, así como sus capacidades para la actualización médica.5,6
A principios de 1960, la experiencia se extiende a la Universidad canadiense de McMaster, institución que adoptó esta nueva metodología como foco central de la enseñanza de la medicina y estableció un adecuado juicio de valor sobre la competencia y el desempeño del profesional de la medicina en la práctica clínica. Pero el impulso fundamental lo realizó Archie Cochrane, quien reclamó, en la década de los años setenta, una revisión crítica de todos los ensayos clínicos controlados, relevantes y periódicos, según especialidades.7,8
Durante estos años, el movimiento resultó favorecido por el desarrollo de las nuevas tecnologías informáticas que contribuyeron a modificar los modelos tradicionales de la atención médica, y desde el nacimiento, en 1989, de las denominadas clinical practice guidelines como respuesta a la necesidad de promover la eficiencia sanitaria, diversas acepciones como; guías, protocolos, vías clínicas y otros, se han extendido por servicios clínicos y hospitales promovidas por organizaciones médicas y sociedades profesionales.9 Es así como la epidemiología clínica evolucionó sensiblemente, para dar origen a la medicina basada en la evidencia y a sus recursos de investigación, formas de enseñanzas, guías de actuación en la práctica clínica y otros, que oficialmente se presentaron en la Journal of the American Medical Association en noviembre de 1992.10,11
Definición de las guías de práctica clínica
En la literatura se recogen diferentes definiciones de GPC:
- El Institute of Medicine de los Estados Unidos1 (IOM), las define como un conjunto de "recomendaciones desarrolladas de forma sistemática para ayudar a los profesionales y a los pacientes en la toma de decisiones sobre la atención sanitaria más apropiada, y seleccionan las opciones diagnósticas y/o terapéuticas más adecuadas en el abordaje de un problema de salud o una condición clínica específica".
- La Organización Mundial de la Salud (OMS)1 se refiere a que "son informes desarrollados sistemáticamente basados en la evidencia para los proveedores de asistencia, receptores y otras organizaciones para la toma de decisiones acerca de las intervenciones de salud más apropiadas. Las intervenciones de salud son definidas ampliamente por incluir no solo procedimientos clínicos, sino también acciones públicas de salud. Las guías son un informe consultivo formal, las cuales deben ser lo suficientemente robustas para ser útiles en circunstancias clínicas o en situaciones determinadas en la cual pueden ser aplicadas".
- The New Zealand Guidelines Group1 (NZGG) (http://www.nzgg.org.nz): "Las GPC proveen asesoramiento en la toma de decisiones en cada nivel de interacción; entre el profesional de la salud y el paciente, entre el consumidor y el proveedor, así como entre el proveedor y las organizaciones de salud".
- Un proyecto para las Normas Técnicas Cubanas:1 refieren que "las guías de prácticas clínicas constituyen una herramienta eficaz para el Sector de la Salud que facilitan la toma de decisiones y la elección con criterios definidos de la mejor intervención basada en las evidencias clínicas, a fin de conseguir óptimos resultados con criterios de eficiencia y uso racional de recursos".
Si analizamos estas definiciones se observa que todas coinciden en tres elementos fundamentales:
1. Recomendaciones: informan y aconsejan sobre cómo actuar en una circunstancia clínica determinada.
2. Elaboradas de forma sistemática: su elaboración sigue una serie de pasos determinados, están basadas en un análisis exhaustivo de la literatura científica con una metodología que garantiza unos resultados rigurosos y fiables, tratando de evitar sesgos en las recomendaciones propuestas.
3. Facilitan la toma de decisión: están dirigidas a profesionales, pacientes y otros usuarios con el objeto de ayudarles en la toma de decisiones en relación con un problema clínico claramente especificado.
PRINCIPIOS DE LAS GPC
Siguiendo los trabajos de Field,12 seguidamente se resumen los atributos deseables a revisar en toda GPC, cuya confluencia en una guía daría mucha credibilidad, tanto a sus recomendaciones como a su potencial utilización, lo cual supone la obtención de los resultados clínicos deseados:16
- Multidisciplinaria: Deben participar todos los miembros que puedan estar implicados en la práctica clínica del tema objeto de la guía (médicos de atención primaria y especializada, enfermería, otros trabajadores sanitarios o no sanitarios, pacientes, organizaciones de salud).
- Clara: Utilizar un lenguaje claro, definir los términos de modo preciso con una presentación lógica y fácil de seguir.
- Reproducible: Si se realizan todos los pasos indicados en la elaboración de la guía, y la misma búsqueda bibliográfica con la circunstancia clínica referida, los resultados de las recomendaciones serían las mismas y la aplicación similar.
- Flexible: Deben reflejarse las alternativas de manejos razonables y posibles.
- Aplicable: las recomendaciones propuestas pueden llevarse a la práctica en cualquier lugar o circunstancias o adecuadas.
- Válida: Las recomendaciones propuestas son fruto de una revisión bibliográfica rigurosa.
- Actualizada: Aportan sistemáticamente las últimas novedades sobre ese tema.
Sin embargo, siempre debe tenerse en consideración, durante la elaboración de una GPC los aspectos siguientes:17,18
- Aunque se utilizan revisiones sistemáticas para encontrar la evidencia que apoya sus recomendaciones, puede que estas no existan o no sean lo suficientemente válidas, pero sintetizan la mejor evidencia disponible en ese momento para apoyar una decisión clínica determinada.
- Constituyen una gran herramienta de trabajo, no se deben pensar que en ellas se van a encontrar las respuestas a todas las preguntas que se hacen en la consulta diaria.
- La decisión final sobre el procedimiento clínico, preventivo, diagnóstico o terapéutico estará siempre en manos del médico, del paciente y de las circunstancias específicas que rodean cada situación clínica.
INFLUENCIAS DE LAS GPC EN EL PROCESO CLÍNICO-ASISTENCIAL
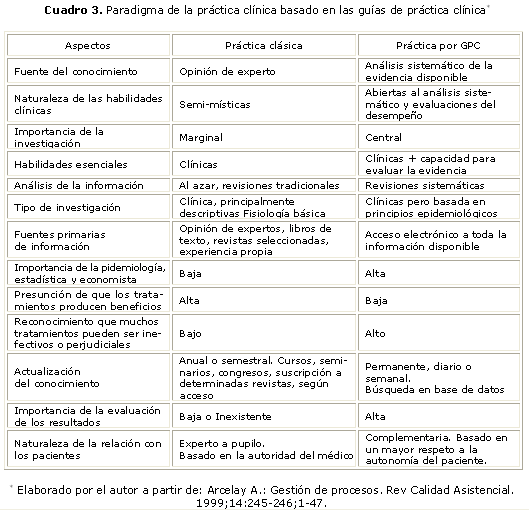
En su aplicación a los procesos clínico-asistenciales, las GPC, sintetizan un gran volumen de conocimientos médicos en un formato adecuado, sencillo y fácilmente utilizable.1 Estas reúnen, valoran y combinan las evidencias en relación con los aspectos que podrían influir en una decisión clínica durante el proceso de atención. Las GPC están dirigidas a profesionales, pacientes y proporcionan información en la toma de decisiones con el propósito de disminuir la variabilidad de la práctica clínica para garantizar un nivel óptimo de calidad y mejorar así la atención médica (cuadro 1).19
Las GPC constituyen un punto de encuentro entre la investigación y la práctica clínica y su objetivo es ayudar a los profesionales a asimilar, evaluar e implantar cada vez mayor cantidad de información científica clínica disponible.18 Durante la práctica clínica las GPC definen la secuencia lógica de las actividades a desarrollar frente al problema clínico en cuestión o área a mejorar, generalmente se basan en los conocimientos científicos existentes y teniendo en cuenta los recursos disponibles del centro donde se han de aplicar.20 Por ello, sus recomendaciones deben estar explícitamente ligadas a la evidencia que las sustenta y requieren de la actualización periódica.16
En su metódica, las GPC reflejan la estandarización y especificaciones del proceso clínico y si los beneficios sanitarios esperados (aumento de la expectativa de vida, prevención de complicaciones, alivio del dolor, aumento de la capacidad funcional, etc.) en un paciente medio son superiores a los riesgos esperados, (morbilidad, mortalidad, dolor, etc.) con un margen suficientemente amplio como para asegurar que el procedimiento es superior a otras alternativas terapéuticas (incluyendo la ausencia del tratamiento).16
Por otra parte, es bien sabido que la práctica clínica no depende solo de la eficacia rigurosa y científicamente demostrada de un determinado tratamiento (evidencia científica), sino también de la capacidad profesional, los recursos disponibles, las características propias del paciente que se le aplica el tratamiento y sus preferencias (fig.). El profesional ha de saber encontrar el equilibrio entre lo ideal y lo real para convertir cada aplicación de la recomendación en un acto único.1 No será nunca la intención de una GPC, suplantar el juicio clínico, sino ayudar al profesional, como mínimo, en la vertiente del conocimiento o la evidencia científica.22
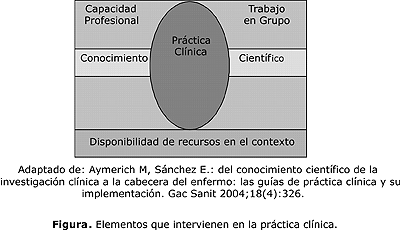
Las guía de práctica clínica no presentan a priori tanta complejidad para su implementación, sin embargo, cuando no han participado en su elaboración todas las partes implicadas; no solo los médicos y las enfermeras, sino también los pacientes e instituciones de Atención Primaria, hospitales y otras partes que deben aportar criterios llegan a ser insuficientes, sin producir impacto en el cambio de la actitud de los profesionales. Así por ejemplo, no podríamos plantearnos la elaboración de GPC con el objetivo de perfeccionar determinado servicio hospitalario sin incluir las relaciones con el nivel primario de salud y con otras instituciones del sistema de atención médica.23
A lo anteriormente relacionado se debe agregar la viabilidad económica que permita la perdurabilidad de la guía hasta que sea superada por otra sanitariamente mejor.24 Esta combinación eficacia-eficiencia hace que los recursos empleados en exámenes, pruebas y actuaciones innecesarias se puedan utilizar en acciones más productivas.25,26
DESARROLLO DE LA COMPETENCIA Y DESEMPEÑO PROFESIONAL
La calidad de un producto o servicio de salud parte del nivel de competencia y desempeño de sus profesionales en el cumplimiento de sus funciones laborales y sociales.27 El desarrollo de un programa de diseño e implementación de GPC influye directamente en la competencia del factor recurso humano y dentro de este la actualización de sus conocimientos y el grado de desarrollo de sus habilidades técnico-profesionales, pero además perfecciona su capacidad para la solución de problemas y su actitud. Básicamente, nos estamos refiriendo a lo que se "sabe" y lo que se "sabe hacer" (competencia) y a lo que en realidad se "hace" (desempeño).
Las estrategias de aprendizaje que desencadena la elaboración de GPC están basadas en el desarrollo de la competencia en correspondencia con las necesidades locales de salud. Es un aprendizaje basado en la pertinencia, lo cual amplia las capacidades de análisis, síntesis y evaluación necesarias para la solución de los problemas clínicos, y en la sistematicidad por la actualización permanente de la guía.28,29
Por otra parte, no se puede pensar en calidad en la formación como un fin en sí, disociado de la inserción concreta de un servicio en un determinado con texto social.30 Esa vinculación necesaria entre calidad y pertinencia es uno de los presupuestos fundamentales para abordar un programa de diseño e implementación de las GPC como un instrumento de afiliación en ambas dimensiones, elevar la calidad de la formación médica y mejorar los servicios de salud a la sociedad.
ORIENTACIÓN DE LAS GPC A LAS NECESIDADES Y EXPECTATIVAS DE LOS USUARIOS
Las GPC brindan recomendaciones para la actuación de los profesionales, pero su objetivo final es mejorar la atención y el servicio al paciente. En este sentido, no deja de ser significativa la preocupación por adaptar mejor los servicios a las necesidades, demandas y preferencias de los pacientes y la población en general, lo cual constituye un elemento estratégico fundamental en la propuesta del diseño de las guías.16
Las organizaciones de salud que buscan la excelencia deben elaborar las GPC enfocadas al paciente y orientadas a la acción de la mejora continua. En vez de suponer cuáles son las necesidades de nuestros pacientes, se debe investigar y descubrirlas. Solamente, una vez identificadas, se puede hacer todo lo posible para satisfacerlas (cuadro 2). La institución, grupo de trabajo o profesional que decida saltarse este primer paso solo podrá definir su demanda con el inconveniente de ofrecer guías y servicios que no satisfacen las necesidades de sus pacientes y de la población.1
Este estudio constituye un instrumento imprescindible para la orientación de las GPC a los servicios realmente necesitados por la población Acumular esta información es clave en la creación del conocimiento que los grupos de desarrollo de guías necesitan para llevar a cabo la elaboración de las mismas.1
La capacidad para obtener, seleccionar, almacenar y compartir información multidisciplinaria es la principal ventaja competitiva de las organizaciones de salud en nuestro medio. Dado que la información es la materia prima que se transforma en conocimiento a través de su recopilación, análisis y comprensión, se puede brindar con exactitud el estado de morbilidad de una condición clínica o la situación de salud de un área determinada.1
Por ello, es necesario enfatizar que en nuestro medio con el objetivo de "orientar hacia el paciente" los servicios de salud. Se encuentra implícito en la estrategia activa de elaboración de GPC que motivan a nuestros profesionales por la cultura del servicio y donde el elemento central es el trato personal al paciente.
Enfoque de las GPC basado en la evidencia científica
El enfoque de las GPC basado en la evidencia científica durante la práctica médica de los procesos clínico-asistenciales significa integrar la competencia clínica individual con la mejor evidencia científica disponible, a partir, de la investigación y las revisiones sistemáticas de la literatura.1
Las GPC usan tanto la maestría clínica individual como la mejor evidencia disponible. Sin maestría clínica existe el riesgo de que incluso una excelente evidencia pueda ser inaplicable o inapropiada para un paciente concreto. Sin la mejor evidencia actual, el riesgo es que la práctica quede rápidamente desfasada en perjuicio del paciente, esta es la práctica clínica que promueve la aplicación de las guías de práctica clínica32 (cuadro 3).
La competencia clínica individual se refleja en la habilidad y buen juicio que el clínico adquiere a través de la experiencia y la práctica clínica, pero sobre todo en un diagnóstico más efectivo y eficiente, y una mejor identificación de los derechos y preferencias del paciente, al tomar decisiones clínicas acerca de su cuidado. Por mejor evidencia clínica disponible se entiende la investigación clínicamente relevante, pero sobre todo desde la investigación clínica centrada en el paciente hacia la exactitud y precisión de las pruebas diagnósticas (incluido el examen clínico), la eficacia y seguridad de los regímenes terapéuticos, de rehabilitación y prevención.
Por otra parte, se debe considerar que en la práctica del proceso de atención mediante la aplicación de las GPC, el médico ya no está solo ante un paciente individual, porque de alguna manera la experiencia y la sabiduría del colectivo, está detrás. El conocimiento sobre si un tratamiento es correcto o no, sobre lo que constituye medicina de calidad, es fruto del consenso profesional y científico de una actividad grupal y una investigación rigurosa, solo así debe ser incorporado plenamente a la relación médico-paciente y a la solución de problemas de salud.34
La evidencia científica que sustenta las GPC constantemente invalida las pruebas diagnósticas y los tratamientos previamente aceptados y los reemplaza con otros nuevos más exactos, más eficaces y seguros.35
La obligación del médico de ofrecer lo mejor a sus pacientes, no se puede separar del imperativo ético de basar las decisiones en la evidencia existente o de buscarla, cuando no se dispone de la misma. La dialéctica de ofrecer una asistencia personalizada, a la vez que válida científicamente, es intrínseca a la práctica médica mediante la utilización de las GPC en los servicios de salud.23
Guías de práctica clínica: una necesidad y un reto
El hecho de que el sistema de salud cubano haya definido su misión en términos de mejora de la efectividad y calidad asistencial, así como de una mayor eficiencia y equidad en la asignación y distribución de los recursos sanitarios, promueve la necesidad de la elaboración y la diseminación de las GPC y las recomendaciones orientadas al cumplimiento de dicha misión. El reto es una realidad presente, ahora, ya no se trata de brindar un buen servicio, sino de un reclamo por el cambio cualitativo en el sistema de salud, donde la calidad de los servicios a ofrecer son superiores a la media, cada vez mejores y aportan el valor para una plena satisfacción de la población.25
Un nuevo paradigma en la práctica clínica ofrece la utilización de las GPC, (cuadro 3). El diseño y desarrollo de las GPC ayuda a definir estándares para mejorar la atención médica al incorporar el conocimiento científico actual, con independencia de las dificultades que entraña traspasarlo del papel a la realidad. Para seleccionar el conocimiento científico de calidad se requiere que quien desarrolla las GPC tenga las herramientas necesarias, la destreza para leer críticamente la literatura médica, y también, la capacidad de síntesis y la claridad en la exposición, además de cierta dosis de honestidad, puesto que el proceso consiste en ver qué dice la investigación científica y recomendar en relación con esta y no a la inversa.1,2,3
No se toma con la misma seguridad una decisión clínica si se sabe que está avalada por una buena evidencia científica, que si lo está por una evidencia científica limitada o solo por la opinión de experto, aunque sea respetable, pero que no proviene de los resultados de la investigación científica.1 Es necesario dedicar más esfuerzos al diseño y elaboración de las GPC, y a investigaciones en el campo de la efectividad y coste-efectividad en el contexto nacional como alternativas que confieran más validez y calidad en la actuación de la práctica médica.
REFERENCIAS BIBLIOGRÁFICAS
1. Jovell AJ. Metodología de diseño de guías de práctica clínica. Mapfre Med. 1999;10(supl. III):29-31.
2. Casas Valdés A, Oramas Díaz J, Presno Quesada I, López Espinosa JA, Cañedo Andalia R. Aspectos teóricos en torno a la gestión del conocimiento en la medicina basada en evidencias. Acimed 2008;17(2). [Citado 8 de enero de 2008]. Disponible en: http://bvs.sld.cu/revistas/aci/vol17_2_08/aci03208.htm
3. Bravo Toledo R. Medicina basada en pruebas. JANO (EMC) [serie en Internet] 1997 [citado 9 ene 2005]; 53(1218): [4 pantallas.]. Disponible en: http://www.infodoctor.org/rafabravo/mbe2.htm
4. Instituto Argentino de Medicina Basada en Evidencias. En pos de una modalidad moderna en la asistencia médica: Medicina Basada en Evidencias [página en Internet] 1999 [citado 18 dic. 2006] [4 pantallas]. Disponible en: http://www.iambe.org.ar/que es_mbe.htm
5. Boucourt Rivera L. Su excelencia: la medicina basada en evidencias. ACIMED. 2003;11(3):3-4.
6. Frezno Chávez C. Medicina basada en evidencias. Rev Cubana Med Gen Integr 2001;[Citado 9 de enero de 2006];17(2):[3 pantallas]. Disponible en URL: http://bvs.sld.cu/revistas/mgi/vol17_2_01/mgi14201.htm
7. Lede R, Abriata G, Copertari P. La medicina basada en evidencias: un movimiento cultural a favor de una mejor asistencia médica. [Página en Internet] 2001 [citado 22 diciembre de 2006]. [4 pantallas].Disponible en: http://www.ama-med.com/documento_4.htm
8. Romero M, Candela A, Medrano J. Guías de práctica clínica en cirugía. Cir Andal. 2001;12:27-31.
9. Lomas J, Anderson GM, Domnick-Pierre K, Vayda E, Enkin MW, Hannah WJ. Do practice guidelines guide practice? The effect of a consensus statement on the practice of physicians. N Eng J Med. 1989;321:1306-11.
10. Echeverri Raad J. Medicina basada en la evidencia (una estrategia para la actualización y la toma de decisiones clínicas): orígenes, filosofía y lineamientos. Rev Urol Panam [publicación periódica en línea] 2001;12(3):[citada 2002 ene 9]. [66 pantallas]. Disponible en URL: http://www.caunet.org/artículos/vol12-3-1.htm
11. Hinojosa Álvarez MC, Cañedo Andalia R. Medicina basada en la evidencia: un nuevo reto al profesional de la información en salud. ACIMED [publicación periódica en línea] 2001 [citada 9 de enero de 2005];9(1):[5 pantallas]. Disponible en URL: http://bvs.sld.cu/revistas/aci/vol9_1_01/aci0111001.htm
12. Field MJ, Lohr KN. Guidelines for clinical practice. Development to use. Washington: National Academy Press; 1992.
13. World Health Organization. Global programme on evidence for health policy WHO Practice guidelines: recommended processes version. 10 March 2003. Geneva, Switzerland: WHO; 2003.
14. New Zealand Guidelines Group. NZGG guidelines handbook. Auckland. [página en Internet] The Group; 2001 [Citado 21 de diciembre de 2006]. Disponible en: http://www.nzgg.org.nz/download/files/nzgg_guideline_handbook.pdf
15. Ministerio de Salud Pública. Buró Regulatorio para la Protección de la Salud Pública. Metodología para la elaboración, aprobación, implementación y evaluación de las Guías de Práctica Clínica. Propuesta (3ra. versión) Ciudad Habana: MINSAP; 2005.
16. The AGREE Collaboration. AGREE Instrument Spanish version. [Internet]. Osteba, Departamento de Sanidad del Gobierno Vasco; 2001 [Citado 19 de febrero de 2006]. Disponible en: http://www.agreecollaboration.org/pdf/Spain.pdf
17. Aymerich M, Sánchez E. Del conocimiento científico de la investigación clínica a la cabecera del enfermo: las guías de práctica clínica y su implementación. Gac Sanit. 2004;18(4):326-34.
18. Alonso P, Bonfill X. Guías de práctica clínica (I): elaboración, implementación y evaluación. Radiología. 2007;49(1):19-22.
19. Freemantle N. Implementation strategies. Fam Pract. 2000;17:S7-S11.
20. Arnett G, Hadorn DC. Developing priority criteria for hip and knee replacement: results from the Western Canada Waiting List Project. Can J Surg. 2003;46(4):290-6.
21. Scotish Intercollegiate Guidelines Network. A guideline developer's handbook. [página en Internet] Edinburg: SIGN; 2001 [citado 31 de enero de 2006]. Disponible en: http://www.sign.ac.uk/
22. Thorsen T, Mäkelä M. Cambiar la práctica de los profesionales. Teoría y práctica de la implementación de las Guías de Práctica Clínica. Sevilla. Agencia de Evaluación de Tecnologías Sanitarias de Andalucía; 2002.
23. Beltrán Hernández J, Trujillo Rexach M. Perfeccionamiento institucional en el sector salud. Proyección del director. Rev Cubana Salud Públ. 2002;28(1):5-17.
24. Guerado E. Introducción general. Situación de los protocolos en la organización de un servicio quirúrgico. Mapfre Med. 1999;10(Supl II):24-8.
25. Marzo M, Alonso P, Bonfill X. Guías de práctica clínica en España. Med Clin. (Barc). 2002;118 (Spl. 3):330-5.
26. Bouza Suarez-A. Reflexiones acerca del uso de los conceptos de eficiencia, eficacia y efectividad en el sector salud. Rev Cubana Salud Públ. 2000;26(1):50-56.
27. Salas Perea RS. Educación en Salud. Competencia y desempeño profesionales. La Habana: Ciencias Médicas; 1999.
28. Sánchez Tarragó N. El profesional de la información en los contextos educativos de la sociedad del aprendizaje. Acimed 2005;13(2). [Citado 10 de enero de 2008]. Disponible en: http://bvs.sld.cu/revistas/aci/vol13_2_05/aci02205.htm
29. Ockene JK, Zapka JG. Provider education to promote implementation of clinical practice guidelines. Chest. 2000;118(2 Suppl):33S-39S.
30. Ilizástigui F. Educación en el trabajo como principio rector de la educación médica cubana (conferencia). Taller Nacional de Integración de la Universidad Médica a la Organización de la Salud: su contribución al cambio y al desarrollo perspectivo. La Habana: MINSAP; 1993.
31. González Pérez U. El concepto de calidad de vida y la evolución de los paradigmas de las ciencias de la salud. Rev Cubana Salud Públ. 2002;28(2):157-175.
32. Jovell AJ, Navarro-Rubio MD. Evaluación de la evidencia científica. Med Clín. (Bar). 1995;105:740-3.
33. Bautista Cabello J, Emparanza JI, Ansuategi E. Mejorando las búsquedas clínicas. Filtros geográficos, filtros metodológicos. Dos lógicas distintas, dos usos diferentes. Rev Esp Cardiol 2006;59(12).[Citado 8 de octubre de 2007]. Disponible en: http://www.revespcardiol.org/cgi-bin/wdbcgi.exe/cardio/mrevista
34. Envila Fisher R. Medicina basada en evidencias vs medicina basada en el empirismo. Rev Mex Med HCP [publicación periódica en línea] 2000;2(2):[2 pantallas]. [Citado 9 ene 2002]. Disponible en URL: http://www.hcp.com.mx/HCPRevista
35. Fresno C. La calidad de los recursos de la información en salud presentes en Internet. Revista Cubana de Medicina General Integral [seriada en línea]. Julio-agosto 2001, vol.17 no.4. Disponible en: <http://bvs.sld.cu/revistas/mgi/vol17_4_01/mgi15401.pdf>.
36. Graham ID, Calder LA, Hebert PC, Carter AO, Tetroe JM. A comparison of clinical practice guideline appraisal instruments. Int J Technol Assess Health Care. 2000;16:1024-38.
37. Moyano H. Importancia de las vías clínicas en la gestión de la calidad y de los costos hospitalarios. Revista Gestión en salud. 2003;2(5):6-11.
38. Vidal Ledo, M; Fernández Sacasa, JA. Medicina basada en la evidencia: Reflexiones sobre el tema. Rev Cubana Educ Med Super. [online]. ene.-mar. 2005, Vol. 19, No. 1 [citado 20 de diciembre de 2007]. Disponible en: http://bvs.sld.cu/revistas/ems/vol19_1_05/ems10105.htm
Recibido: 9 de septiembre de 2008
Aprobado: 12 de octubre de 2008
Dr. Antonio Raunel Hernández Rodríguez. Hospital Provincial Docente "Dr. Antonio Luaces Iraola", Ciego de Ávila, Cuba. E-mail: