Introducción
El mieloma múltiple (MM) constituye una proliferación maligna de las células plasmáticas derivadas de un solo clon. El tumor, sus productos y la respuesta del paciente ocasionan diversos trastornos funcionales orgánicos y síntomas como dolores óseos o fracturas patológicas, insuficiencia renal, predisposición a infecciones, anemia, hipercalcemia y, en ocasiones, trastornos de la coagulación, síntomas neurológicos y manifestaciones vasculares de hiperviscosidad.1,2,3) Constituye la neoplasia de células plasmáticas más frecuente. Su incidencia es de cuatro casos por cada 100 000 habitantes al año. Representa el 1 % de todas las neoplasias y el 15 % de las hemopatías malignas. La edad media se sitúa en los 65-70 años. Solo el 15 % y el 2 % de los pacientes tienen menos de 50 y 40 años, respectivamente. No existe un claro predominio sexual.2,3,4,5
La artritis séptica es una emergencia médica con morbilidad y mortalidad elevadas (en el rango de 11 a 50 %). Su diagnóstico es, usualmente, un enigma por las formas clínicas de presentación no específicas que corresponden con una larga lista de diagnóstico diferencial. Retrasarse en el diagnóstico y en el tratamiento pudiera llevar a daño irreversible de la articulación.3-6 Se reconocen varios factores de riesgo para desarrollar una artritis séptica: enfermedad de la articulación subyacente, prótesis articular, bajo estado socioeconómico, hemodiálisis, inmunosupresión, alcoholismo, abuso de drogas intravenosas, diabetes mellitus, infiltración de la articulación con corticoesteroides e infecciones de la piel.4,5,6,7,8
Se presenta este caso por tratarse de un paciente en el cual el diagnóstico de mieloma múltiple se realizó a través de su presentación clínica como una artritis séptica de la rodilla derecha.
Presentación del caso
Paciente masculino de 61 años de edad, con antecedentes patológicos personales de diabetes mellitus tipo 2 desde hace 8 años, para la cual lleva tratamiento con insulina lenta 30 unidades y glibenclamida 10 mg/día, con aparente buen control de su enfermedad. Ingresa por decaimiento y fiebre en forma de 1 o 2 picos diarios de hasta 38-38,5 °C precedida de escalofríos, dolor e inflamación a nivel de la articulación de la rodilla izquierda y dolor dorsal lancinante −quemante en ocasiones,− de irradiación anterior a nivel del ombligo, que había comenzado hacía 1 mes, de moderado a intenso, 7 a 9 en escala de 10 del dolor (escala visual analógica EVA) que empeoraba con la movilización y se aliviaba parcialmente con el decúbito sin llegar a desaparecer completamente en reposo.
Anamnesis remota
Presentó hace 1 año episodio súbito de fiebre elevada, de hasta 39 °C, precedido de escalofríos y dolor con aumento de volumen de la rodilla izquierda, fue operado de urgencia con diagnóstico de artritis séptica de la rodilla. Acude 5 meses después por salida de material seroso por la cicatriz de la herida quirúrgica a nivel de la articulación y persistencia de los elementos inflamatorios articulares, razón por la que es sometido nuevamente a otra intervención quirúrgica con igual impresión diagnóstica.
Antecedentes patológicos familiares: Madre diabética tipo 2. Padre sano. No tiene hermanos.
Hábitos tóxicos: Niega hábitos tóxicos.
Examen físico
Piel y mucosas: Palidez cutáneo-mucosa generalizada.
Sistema respiratorio: Murmullo vesicular ligeramente disminuido hacia ambas bases pulmonares con discreto predominio derecho. FR: 18 respiraciones por minuto.
Sistema cardiovascular: Ruidos cardíacos rítmicos y de buen tono, no soplos, taquicárdico en reposo, FC: 94 latidos por minuto. TA: 125/70 mm Hg.
Abdomen: Blando, depresible, no doloroso a la palpación superficial, ni profunda, ruidos hidroaéreos normales.
Sistema osteomioarticular: Rodilla izquierda con cicatriz de 10-12 cm en cara anterior. Lesión pustulosa en la cara lateral externa con drenaje activo de secreción amarilla verdosa y un halo eritematoso. Gran aumento de volumen con enrojecimiento, contractura en flexión, dolor a la palpación, aumento de la temperatura local, limitación de la movilidad activa y pasiva, no se realizan maniobras específicas para evitar incremento del dolor. Dolor a la palpación de las apófisis espinosas de D9 a D11 que irradia a la cara anterior del abdomen a nivel del ombligo.
Exámenes complementarios
Leucograma: 8,5 x 109
Polimorfonucleares: 55,1 %
Linfocitos: 36,9 %
Hb: 88 g/L
VCM: 75,1 f/l
HCM: 24,3 pg
CHCM: 324 g/L
Plaquetas: 215 x 103
Eritrosedimentación: 130 mm/h VR:(hasta 10 mm/h)
LDH: 236 mmol/L
TGO: 16 U/L
TGP: 24 U/L
Fosfatasa alcalina: 189 mmol/L
GGT: 40 mmol/L
Glucosa: 4,8 mmol/l
Colesterol: 3,43 mmol/l
Triglicéridos: 0,61 mmol/l
A. úrico: 280,8 mmol/l
Proteínas totales: 85,3 g/L VR:(60-80 g/L)
Albúmina: 33,8 g/L VR (38-64 g/L)
Globulinas: 11 mg/dL
Hierro sérico 12,86 mmol/L
Urea: 7,93 mmol/L
Creatinina: 65,1 mmol/L
Proteína C reactiva: positiva
Serología (VDRL): No reactiva
VIH: Negativo
Rayos X de tórax (AP): Área cardiaca dentro de límites normales, botón aórtico normal, engrosamiento hiliar derecho de aspecto vascular, acentuación de la trama pulmonar hacia la base derecha. No derrame pleural. No otras alteraciones pleuropulmonares por este estudio.
Ultrasonido abdominal: Hígado de tamaño y ecoestructura normal, vesícula de paredes finas sin litiasis, páncreas no visible por gases superpuestos, bazo y ambos riñones son normales. No ascitis, no pseudorriñón, vejiga vacía.
Tomografía simple de pelvis ósea: Asimetría de agujeros obturadores por rotación antálgica, se evalúan las estructuras de partes blandas y óseas sin que se identifiquen alteraciones, cambios degenerativos en ambas articulaciones coxofemorales. Ateromatosis de vasos arteriales intrabdominales. No otras alteraciones.
Tomografía simple de columna dorsal: Osteoporosis del segmento estudiado. Extrusión generalizada del disco intervertebral L2-L3 que en su porción posterocentral comprime la cara ventral del saco dural, ambas raíces, y oblitera los agujeros de conjunción. Destrucción ósea con esclerosis e irregularidad de las 2/3 partes de D11 inferior y la mitad superior de D12, con manguito paravertebral asociado que se extiende hacia el canal y ambos agujeros de conjunción, en relación con espondilodiscitis a este nivel (D11-D12).
Survey óseo: A nivel de la región parietal se observan imágenes osteolíticas pequeñas, cambios degenerativos en ambas articulaciones acromioclaviculares, presencia de calcificación adyacente a la cara interna de la cabeza humeral izquierda que mide 3 mm, formación de pseudopuentes óseos a nivel de D9-D10 y D10-D11, presencia de osteofitos marginales, aplastamiento vertebral de D11 y D12, cambios degenerativos de ambas articulaciones coxofemorales. Disminución y esclerosis de la articulación sacroilíaca izquierda y borramiento de la derecha. Muesca ósea a nivel de la cara interna de la meseta tibial derecha. Pequeña lesión osteolítica a nivel de la cabeza del 1er. metatarsiano y en la cabeza del 5to metatarsiano del pie derecho.
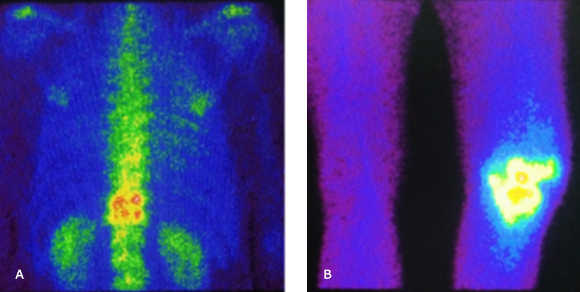
Gammagrafía ósea de columna (99mTc-Metilendifosfonato): Se realiza estudio estático en proyecciones anteroposterior y lateral, se observán acúmulo del radiofármaco a nivel de D11 y D12 con irregularidad y disminución de su altura. ID: Fracturas vertebrales (Fig. A).
Gammagrafía ósea de rodilla (99mTc-Metilendifosfonato): Se realiza estudio estático en proyección anteroposterior, se observa captación inferior del radiofármaco en meseta tibial izquierda y cóndilos femorales (Fig. B).
Artrocentesis con cultivo del líquido sinovial: Se extraen 20 mL de líquido amarillo claro de la articulación de la rodilla, del cual se aísla estafilococo coagulasa negativo.
Biopsia de rodilla I: Sinovitis crónica ligera y engrosamiento fibroso.
Biopsia de rodilla II: En la muestra se observa proliferación de tejido fibroso, áreas de hemorragia, depósito de material fibrinoide y respuesta inflamatoria crónica.
Dosificación de inmunoglobulinas:
IgG: 13,1 g/L VR (6,8-14,4)
IgM: 0,4 g/L R (0,3-2,5)
IgA: 2,4 g/L VR (0,8-4)
Dosificación de cadenas Kappa y Lambda en suero:
Cadena ligera Kappa 8,12 g/L VR (2-4.4)
Cadena ligera Lambda 3,5 g/L VR (1,1-2.4)
Proteinuria de Bence-Jones: Negativa
Electroforesis de proteínas: Aumento policlonal de gamma.
Medulograma:
Periferia: normocitosis, normocromía sin alteraciones morfológicas. Leucocitos adecuados con predominio de segmentados, sin alteraciones. Plaquetas adecuadas en número, agregadas, con presencia de algunas macroplaquetas.
Médula: Normocelular, no células ajenas al parénquima.
Sistema eritropoyético: Íntegro, con presencia de todos los estadios madurativos.
Sistema granulopoyético: Íntegro, blastos menores de 2 % con presencia de todos los estadios madurativos.
Sistema megacariopoyético: Íntegro, megas con núcleos polilobulados, sin cambios displásticos.
Otros: Células plasmáticas 23 %, se observan células flameadas y algunas vacuoladas.
Conclusiones: Médula con aumento de células plasmáticas, 23 % con características tumorales, compatible con mieloma múltiple.
Discusión
Hay una asociación conocida de mieloma múltiple con una serie diversa de infecciones; son pacientes inmunocomprometidos y más propensos a infecciones por bacterias encapsuladas, esto se atribuye a la deficiencia en la respuesta de inmunoglobulinas y anticuerpos, así como a la disminución en la función del complemento y migración de los neutrófilos.5,6,7,8,9,10 Sin embargo, la infección aguda como la presentación inicial de mieloma es rara.3,4,5,6,7,8,9,10 Este paciente independientemente de tener un factor de riesgo añadido como la diabetes mellitus, no presentaba elementos de descompensación, ni mal control de su enfermedad metabólica en el momento del diagnóstico de los episodios de artritis.
El germen más común entre todos los grupos etarios es el Staphylococcus aureus seguido por otras bacterias Gram-positivas. La artritis séptica por gérmenes Gram-negativos se encuentra en 5-20 % de pacientes. La presencia de otros organismos Gram-negativos depende de factores de riesgo específicos.3,7 El microorganismo aislado en la artrotomía fue un estafilococo dorado, en coincidencia con lo reportado en la bibliografía.
La artritis bacteriana puede ser el resultado de la inoculación directa de bacterias durante trauma o cirugía de la articulación o, raramente, de la extensión de infección de los huesos adyacentes. Sin embargo, la mayoría de los casos de artritis bacteriana surgen por diseminación hematógena a la articulación.10,11,12,13 En el caso que presentamos, durante el primer episodio de inflamación articular asumimos que el germen pudo haber alcanzado la articulación por esta última vía, ya que presentó lesiones en piel (forunculosis) 3 semanas antes del cuadro inicial.
Los escasos elementos humorales encontrados en los exámenes realizados inicialmente, no apoyaban el diagnóstico de mieloma múltiple y la poca especificidad de la eritrosedimentación en el curso de un proceso infeccioso, acompañado de la anemia con volumen corpuscular medio disminuido, sugerían ferropenia asociada a los estados inflamatorios; lo cual era un hallazgo esperado en este paciente; la ausencia de daño renal, la elevación discreta de las proteínas totales con una hipoalbuminemia ligera y un estudio tomográfico de pelvis ósea inicial normal ponían en duda el diagnóstico; pero la presencia de afectación de la columna dorsal dada por fracturas vertebrales, la presencia de osteolisis craneal en los estudios posteriores y la no resolución del proceso infeccioso, acompañado de las frecuentes recidivas anteriores, hicieron replantearse las hipótesis diagnósticas y considerar el mieloma como enfermedad de base en este caso y orientar los estudios hematológicos específicos para su confirmación.13,14,15,16,17
Conclusiones
El inicio del tratamiento de inducción a la remisión con melfalán y prednisona, combinado con la antibioticoterapia requerida permitió la resolución definitiva del proceso inflamatorio articular y la mejoría del paciente. La valoración sistemática del caso y la correcta implementación del método clínico fueron los elementos fundamentales que permitieron realizar el diagnóstico final del caso.