Introducción
El micetoma fue descrito en los libros védicos Atharva Veda de la India como “Padvalmicum”, hormigueo del pie; o también como “Kiri Nagra”. En Sudán, África del norte se le denomina “Nebit”. En 1714 misioneros franceses en Pondicherry, India, lo describieron como “Foumilière desvers”, en 1814 Gill, en Madura, India lo describió en su aspecto clínico. En 1846, Coolebrook lo denomina como “Pie de Madura”, ese mismo año Godfrey observa la presencia de “granos negros” y la denomina Morbus tuberculosis pedís. En 1860 Henry van Carter introduce la definición del Micetoma (del griego Mycos: hongo), y en 1874 describe los “granos negros” y los “granos blancos” presentes en la enfermedad. Entre 1884 y 1899 se reportaron los primeros casos en África (Sudán, Senegal). En América Latina, en Venezuela, Rangel en 1909 describe el primer caso de Actinomicetoma y Pino-Pou, en 1917 describe el primer caso de Eumicetoma. Cicero en 1912, describe el primer caso de Micetoma en México y en 1917 Linhares describe el primero en el Brasil.1
En 1987, durante el II Simposio Internacional de Micetomas, se estableció el concepto de micetoma: infección crónica de la piel y de los tejidos subyacentes con tendencia a afectar los huesos. Se caracteriza por un aumento de volumen relativamente indoloro y fístulas a través de las cuales se eliminan pus y granos constituidos por filamentos.2 Se da principalmente en climas tropicales y subtropicales y localizado entre las latitudes 15° Sur y 30° Norte (denominado como “cinturón geográfico del micetoma”) y caracterizado por abundantes precipitaciones y temperatura ambiental media por encima de los 24,9ºC.1 Dentro de los países con mayor cantidad de reportes de micetomas figuran: Argentina, México, Venezuela, Brasil, Colombia, Senegal, Nigeria, Sudán, Somalia, Rumania, India, Arabia Saudita y Yemén. Con poca frecuencia son reportados casos de micetoma fuera de esta zona geográfica.1,3 Es en la región de Sudán en el norte de África donde se reporta el mayor número de casos.4
La enfermedad se ha observado en niños de 3 años de edad y en individuos de 80 años, pero predomina en la segunda década de la vida. Es más común en hombres que en mujeres en proporción de 2:1, y predomina en individuos expuestos al medio ambiente por actividades al aire libre, como agricultores, pastores y cazadores. Sin embargo, también se puede observar en personas que trabajan en ciudades, víctimas de accidentes de tránsito o viajeros a zonas endémicas y afecta principalmente a los miembros inferiores.1,2,3,4,5
Estas infecciones involucran la piel, el tejido celular subcutáneo y, en ocasiones, los músculos, los huesos, y pueden diseminarse -en dependencia de su localización- por la cavidad torácica, la abdominal o por otras regiones del cuerpo. Estas infecciones, de manera ocasional, pueden llegar a ser fatales.1Lavalle PA5 clasifica los procesos fistulosos de acuerdo con la presencia y tipo de grano, tipo de organismo causal y modo de inoculación, en tres clases: micetomas, paramicetomas y pseudomicetomas.
El objetivo de este trabajo fue presentar un caso con una evolución desfavorable por infección insidiosa.
Presentación del caso
Se presenta un paciente masculino de 47 años quien en una zona suburbana sufrió hace 18 años un trauma en la rodilla izquierda con herida avulsiva en la cara anterior. Presentó una evolución tórpida por retardo en el proceso de cicatrización y un aumento de volumen residual en la rodilla.
Diez años después de este episodio comenzó a presentar en la cara anterior de la rodilla múltiples lesiones fistulosas con drenaje activo, secreción serohemática escasa y no fétida, con múltiples eventos de aparición y aparente cura con los tratamientos médicos realizados. Dada la evolución insidiosa, con resistencia al tratamiento y recidiva de las lesiones fue ingresado entre 2016-2017 en múltiples ocasiones en nuestro centro (Fig. 1). Se le indicó tratamiento con varios antibióticos y antifúngicos (meronem, vancomicina, amikacina, piperazilina-tazobactam, clindamicina, fluconazol, itraconazol). Fue llevado en reiteradas ocasiones al salón de operaciones para realizarle debridamientos quirúrgicos y toillete con soluciones antisépticas. Por su evolución se planteó un diagnóstico clínico presuntivo de micetoma, pero no se logró aislar ningún germen causal, por lo que la biopsia realizada no fue concluyente. En ese momento presentó una mejoría clínica y fue egresado.

Fig. 1 Se observan las múltiples lesiones fistulosas con drenaje serohemático activo en la cara anterior de la rodilla con aumento de volumen moderado.
En el año 2018 presentó nuevamente aumento de volumen de la rodilla izquierda, múltiples lesiones nodulares, de diferentes tamaños, aspecto granulomatoso y drenaje de secreción color amarillo-verdoso, eritema y aumento de la temperatura local, dolor a la movilización activa y pasiva con impotencia funcional, pequeñas adenopatías inguinales a predominio del lado izquierdo, de consistencia fibroelástica, móviles e indoloras.
Es ingresado en el Instituto de Medicina Tropical “Pedro Kourí” (IPK) donde se le realizó el siguiente estudio:
Marcadores para virus B y C: Negativos.
Serología HIV: Negativo.
Serología VDRL: Negativo.
Reacción en Cadena de la Polimerasa para virus (Citomegalovirus, EBV, VVZ, HH6, VHS) con muestras sanguíneas y en orina: Negativos.
Estudios para detectar Brucela: Negativos.
Radiografías de rodilla izquierda: No lesión ósea.
Ultrasonido abdominal y de cadenas ganglionares: No hepatomegalia, esplenomegalia de 52,9 x 164,4. Resto sin alteraciones. No adenopatiás intrabdominales.
Cultivos micológicos y BAAR del exudado: Negativos.
Se concluye el caso como un micetoma y se aisló una nocardia asteroides. El paciente fue tratado según las recomendaciones internacionales con: cotrimoxazol, amikacina, clindamicina e itraconazol. Posterior al tratamiento, en las primeras semanas se refiere una ligera mejoría con disminución del aumento de volumen y normalización de la temperatura local, tendencia a la cicatrización de las lesiones y eliminación de las secreciones.
En el año 2019 presentó otro episodio de agudización con lesiones tipo nódulos, algunas de color carmelita claro, asociadas a un aumento de volumen y salida de secreción seropurulenta, localizadas en la rodilla izquierda y en la mitad superior de la pierna. Se observaron lesiones similares a las antes descritas en la fosa poplítea con un nódulo ulcerado de tamaño aproximado de 4x4 cm con tejido de granulación y material sanguinolento (doloroso). Fue reingresado en una institución médica donde se constató un daño renal crónico sobreañadido. Se evaluó además por las especialidades de Dermatología, Medicina Interna y Ortopedia. Se le planteó la amputación de la extremidad como tratamiento quirúrgico definitivo, pero el paciente estuvo en desacuerdo. Se volvió a poner tratamiento médico con cotrimoxazol, rifampicina e itraconazol. Se realizaron curas locales de las lesiones con sulfato de cobre.
Posteriormente ingresó en el Complejo Científico Ortopédico Internacional “Frank País” con gran toma del estado general, en decúbito supino estricto, fascie de enfermo crónico, gran palidez cutáneo-mucosa y contractura en flexión de la rodilla izquierda. Las lesiones fistulosas en la rodilla en la cara anterior, la fosa poplítea y tercio proximal de la pierna izquierda eran numerosas y muy activas con abundante secreción purulentas fétidas (Fig. 2).
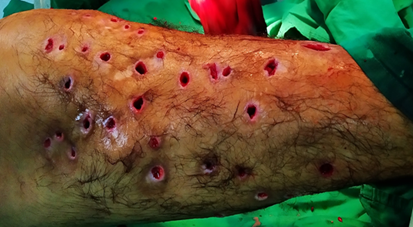
Fig. 2 Se observan múltiples lesiones fistulosas profundas que abarcan toda la cara anterior de la rodilla y se extienden al tercio proximal y medio de la pierna.
Se realizaron los siguientes estudios.
Estudios de laboratorio clínico:
Hemograma completo
Leucograma: 12,8 x109/l (PMN 79 %, L 13 %, G 8 %)
VSG: 155 mm/h
Proteína C reactiva: 78 mmol/L
Creatinina: 131 mmol/L
Glicemia: 7,3 mmol/L (normal)
Ácido Úrico: 173,9 mmol/L (normal)
TGO: 6 mmol/L (normal)
TGP: 8 mmol/L (normal)
GGT: 38 mmol/L (normal)
Fosfatasa alcalina: 204 mmol/L (normal)
Coagulograma mínimo:
Tiempo de sangramiento (normal)
Cóagulo retráctil
Conteo de plaquetas: 647x109/l
HIV Serología: Negativo
VDRL Serología: Negativo
Antígeno para virus B y C: Negativo
Se observó una disminución progresiva de las cifras de hemoglobina a pesar de las múltiples transfusiones de glóbulos rojos.
Estudios de microbiología:
Se tomó una muestra de un fragmento de tejido obtenido en el salón de operaciones donde se aisló la Nocardia asteroides y una Klebsiella sobreañadida, el estudio micológico fue negativo.
Estudios de Imagenología:

Fig. 3A TAC de rodilla A y B: Se observa reconstrucción de las partes blandas más superficiales con gran aumento de volumen de la extremidad, y lesiones fistulosas en los planos superficiales con las curas de Orr.

Fig. 3B TAC de rodilla C y D: Se aprecian los planos musculares con circulación colateral y vasos de neoformación a nivel del muslo principalmente.
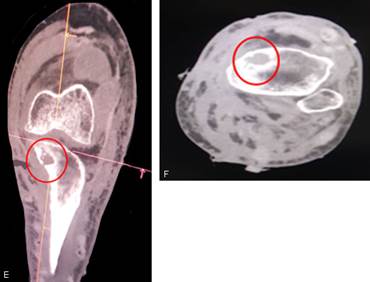
Fig. 3C TAC de rodilla E y F: Se observa en el plano óseo la presencia de una imagen lítica con una cavidad ósea a nivel de la meseta tibial.

Fig. 3D TAC de rodilla G: Se puede ver la toma articular de la rodilla y la extensión de la reacción perióstica hasta el tercio proximal del fémur.

Fig. 4 Gammagrafía ósea con 99mTc-MDP, se aprecia hipercaptación del radiofármaco a nivel de la rodilla izquierda, la ceja acetabular izquierda, ramas isquiáticas del pubis izquierdo y región calcáneo izquierdo. Incremento de la captación en las partes blandas del muslo y pierna izquierdos.
Con todos estos elementos se decide continuar el estudio con una TAC de pelvis ósea que informa imagen osteolítica a nivel de la cadera izquierda en la ceja posterior y parte del techo acetabular relacionada con posible proceso infeccioso y adenopatías de la cadena ganglionar inguinal.
Dada la magnitud y extensión de la lesión con la toma paulatina del estado general del paciente se lleva el caso a discusión colectiva multidisciplinaria de la institución (especialistas de Ortopedia y Traumatología, Medicina Interna, Anestesiología, Medicina Intensiva, Imagenología, Microbiología) así como especialistas de Cirugía General del INOR (Instituto Nacional de Oncología y Radiobiología). Dado el estado general del paciente, la evolución tórpida y los resultados de los estudios imagenológicos actuales se decide realizar una hemipelvectomía como tratamiento quirúrgico definitivo capaz de controlar el proceso infeccioso que ya estaba repercutiendo en el estado hemodinámico del paciente.
Desafortunadamente y a pesar de las medidas tomadas en el orden general con hidratación mantenida, apoyo nutricional y con oligoelementos, analgesia y antibióticoterapia oportuna según las normas internacionales, la vigilancia y monitorización contínua, 72 h antes del proceder planificado (hemipelvectomía) el paciente presentó una complicación general severa: Respuesta Inflamatoria Sistémica (RIS) con toma neurológica que requirió el traslado a la sala se Cuidados Intensivos. Posteriormente y a pesar de todo el tratamiento médico y quirúrgico de urgencia realizado (amputación sanitaria de la extremidad a nivel tercio medio del fémur) el paciente comenzó a presentar un shock séptico. Este estado fue agravándose de forma más intensa y vertiginosa hasta provocar la muerte del paciente.
En la descripción microscópica del estudio histopatológico de la lesión se informa con la coloración de hematoxilina/eosina (H/E), en el tejido celular subcutáneo, la hipodermis profunda, músculos y tejido óseo que se observan numerosos microabcesos de necrosis colicuativa, algunas células gigantes multinucleadas e histiocitos espumosos. En otras zonas aparecen numerosos capilares de neoformación, áreas de hemorragias y un infiltrado inflamatorio denso, constituido principalmente por polimorfonucleares neutrófilos y eosinófilos, linfocitos, plasmocitos y fibroblastos. Algunos de estos tienden a formar granulomas alrededor de centros de necrosis, donde se destacan gránulos o masas de gran tamaño, redondeadas o lobuladas, homogéneas, intensamente basófilas hacia el centro, y eosinófilas hacia la periferia, desde la cual sobresalen filamentos radiados y ramificados. Se le realizan coloraciones de Brown Brenn que permiten identificar que las masas antes descritas en la hematoxilina/eosina se corresponden con colonias bacterianas Gram positivas, que se corresponden con nocardia (Fig. 5).
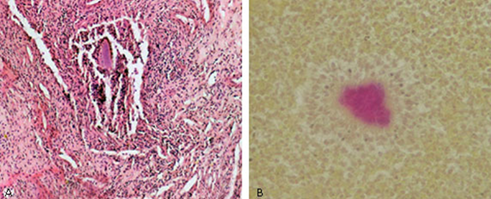
Fig. 5 Estudio Histopatológico. A) Tinción de hematoxilina/eosina x 40. Destrucción del tejido conectivo por necrosis liquefactiva y células inflamatorias del tipo de polimorfonucleares neutrófilos, eosinófilos, linfocitos y plasmocitos. Se identifican además células epitelioides e histiocitos. B) Tinción de Brown Brenn que muestra bacterias Gram positivas, de centro fibrilar y corona abultada, compatibles con la morfología de la nocardia.
Discusión
Los micetomas en nuestro medio son lesiones poco frecuentes, pero no deben dejarse en el olvido pues su cuadro clínico-radiológico puede confundirse con afecciones tales como la tuberculosis ósea y la osteomielitis entre otras.6,7
La enfermedad usualmente afecta a adultos, pero puede observarse en niños y ancianos en regiones endémicas. No es considerada una enfermedad transmisible de animal a humano o de humano a humano. La clasificación morfológica - eumicetoma y actinomicetoma - no ha cambiado desde la primera vez que se describió. Dos grupos principales causados por múltiples agentes etiológicos: Eumicetomas o gránulos eumicóticos, son causados por hongos verdaderos. Se forman dos tipos de gránulos: negros (causados por hongos pigmentados, tipo dermatiaceous) y blancos (causados por hongos pigmentados, tipo hialinos). Se han encontrado más de 18 especies causales de eumicetomas. Los gránulos negros son siempre de origen fúngico y son los más frecuentes, mientras que los blancos son causados por hongos y bacterias. Los actinomicetomas o granos actinomicóticos son causados por actinomices exógenos. No debe ser confundido con la enfermedad causada por actinomices endógeno. Más de ocho especies de bacterias anaerobias se informan como causa de actinomicetomas: Actinomadura madurae, Actinomyces israelii, Nocardia brasiliensis, Nocardia farcinica, Nocardia dassonvillei, Streptomyces somaliensis, Actinomadura pellitieri, Nocardia asteroides, Nocardia caviae, Nocardia transvalensis. 2)
La causa más común de micetoma en el mundo es el eumicótico, particularmente la Madurella mycetomatis, que llega al 70 % de los casos en regiones de África Central. Existe un predominio de ciertos agentes según la región: en América Central y México el micetoma es causado más comúnmente por actinomices como Nocardia brasiliensis, Streptomyces somaliensis, A. madurae y Actinomadura pelletieri mientras que en EE.UU. es causado por el hongo Pseudallescheria boydii. En general, el cultivo es necesario para identificar la especie. En la actualidad, el empleo de RPC universal con amplificación y secuenciación de nucleótidos del gen que codifica para 16S ARNr permite identificar el agente etiológico a partir de cultivos o directamente de muestras. Esta técnica ha permitido la identificación de nuevas especies para Nocardia y Actinomadura (N. veterana, N. mexicana y A. latina).6
La familia Nocardiaceae pertenece al suborden Corynebacteriaceae del orden Actinomycetales. El género nocardia descrito por Edmond Nocard en 1888, de una infección en bovino, forma parte de la familia Nocardiaceae junto con los géneros Rhodococcus, Tsukamurella y Gordona. Está compuesto por más de 50 especies, la mitad de las cuales son reconocidas como patógenos de humanos y/o animales. Las especies de importancia médica son: N. asteroides, N. brasiliensis, N. pseudobrasiliensis y N. otitidiscaviarum. Son consideradas saprófitas y se encuentran ampliamente diseminadas en la naturaleza. En algunas ocasiones la N. asteroides puede encontrarse como parte de la microflora comensal de la piel y del tracto respiratorio superior.7
En Cuba se han reportado algunos casos aislados de micetoma. Por ejemplo, en Camagüey en el año 20074 y en Villa Clara en 20192 se reportaron pacientes con una lesión en el pie. En nuestra institución se han diagnosticado 2 casos anteriores de eumicetoma: uno se reportó en el 2001 en miembro superior, diagnosticado por los estudios anatomopatológicos de las muestras enviadas8,9,10 y el segundo fue en 2013 en una paciente con lesión en la región sacrocoxígea.
El tratamiento de los micetomas actinomicóticos es, en general, médico (tasa de curación 60-90 %), a diferencia de los eumicetomas que requieren manejo quirúrgico asociado a antifúngicos. Se han descrito diferentes antimicrobianos efectivos para el tratamiento del actinomicetoma, entre ellos sulfonamidas, estreptomicina, rifampicina, ciprofloxacina, tetraciclinas y dapsona. Sin embargo, el cotrimoxazol representa la primera línea de tratamiento y es ampliamente utilizado como monoterapia (14 mg/kg/día de trimetoprim en 2 dosis). En caso de alergia se puede usar eritromicina, gentamicina o doxiciclina y si hay refractariedad al tratamiento o presencia de cepas resistentes, se recomienda la asociación de antimicrobianos. En la actualidad, el uso de oxazolidinonas (linezolid) y carbapenémicos (imipenem) han mostrado ser eficaces en el manejo de lesiones resistentes o casos graves. La amikacina y amoxicilina/ácido clavulánico han demostrado efectividad en diferentes comunicaciones de casos y su uso asociado al cotrimoxazol estaría indicado en casos con compromiso óseo o diseminación pulmonar. La duración del tratamiento es variable, con un promedio de 12 meses. La tasa de recidiva es más alta en pacientes que no han completado el tratamiento y la cirugía se reserva para casos refractarios a la terapia médica y compromiso óseo que no responde a la terapia conservadora.6,7,8,9,10,11
Conclusiones
El micetoma es una entidad nosológica que se presenta con poca frecuencia en Cuba y el mundo. Presenta múltiples agentes etiológicos pero todos ellos causan gran destrucción de los tejidos blandos que puede diseminarse a planos óseos y comprometer la viabilidad de la extremidad y hasta la propia vida del paciente. Tiene numerosas consecuencias negativas, tanto médicas como socioeconómicas, para los pacientes, las comunidades y los servicios de salud. Ante su aparición es importante definir rápidamente el alcance de la infección para determinar el tipo de tratamiento médico quirúrgico a utilizar, que bien empleado y de forma oportuna puede salvar la vida del paciente sin dejar graves secuelas.















