Introducción
Las fracturas de fémur distal tipo AO/OTA C3 se asocian a una severa conminución y compromiso de tejidos blandos.1 Los traumas tipo C ocurren generalmente en jóvenes y se producen por accidentes de alta energía en el 80 % de los casos. También se presentan en ancianos con osteoporosis, pero relacionadas con eventos de baja energía. Un mecanismo de lesión de alta energía se asocia a una gran conminución y la destrucción de la superficie articular en el 20 % de todas las fracturas del fémur distal C3.2,3 Esto constituye un reto para los ortopedistas debido a la no unión (11,8 %), la rigidez articular (14,3 %) y la artrosis postraumática (21,1 %).2
El tratamiento estándar utiliza placas condilares; sin embargo, el 20 % se vincula a superficies articulares con múltiples fragmentos que representan un problema durante su corrección quirúrgica por la pérdida de la fijación y el colapso en varo de la reducción; por ello, se han desarrollado diversas estrategias como el uso de la doble placa para mejorar la estabilidad de este tipo de traumas altamente inestables.1
Durante los últimos años se ha utilizado la reconstrucción e impresión de biomodelos 3D como una forma de planificación quirúrgica. Esta novedosa técnica que usa las imágenes tomográficas del paciente analiza la complejidad de la lesión, determina la estrategia de fijación más adecuada y reduce los tiempos operatorios.3
En este caso, la impresión del biomodelo 3D permitió determinar la mejor técnica de reducción de los fragmentos de la fractura, la forma y el tamaño de los implantes; además, se logró la reconstrucción de la superficie articular y una óptima evolución posoperatoria. Por consiguiente, el objetivo del presente trabajo fue describir la planificación preoperatoria de una fractura de fémur distal AO/AOT 33C3.3 con bioimpresión 3D y reconstrucción por computadora.
Presentación del caso
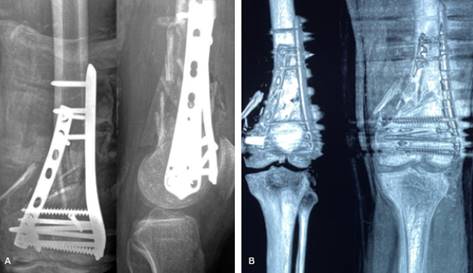
Se presenta el caso de un paciente masculino de 34 años, sin antecedentes médicos relevantes. Se recibió en el Servicio de Emergencia debido a un politraumatismo secundario a un accidente de tránsito. Durante la evaluación clínica inicial, se evidenció estabilidad hemodinámica e integridad de los principales sistemas vitales; el examen físico reveló una deformidad acompañada de un aumento de volumen en la rodilla izquierda. La ecografía Doppler no reveló daño vascular, pero los estudios radiográficos y tomográficos mostraron una fractura compleja de fémur distal conminuta con compromiso articular (clasificación AO/AOT tipo 33C3.3). La resonancia magnética nuclear evidenció una lesión del tercio proximal del ligamento cruzado anterior y la ruptura en el cuerpo del menisco lateral (fig. 1).
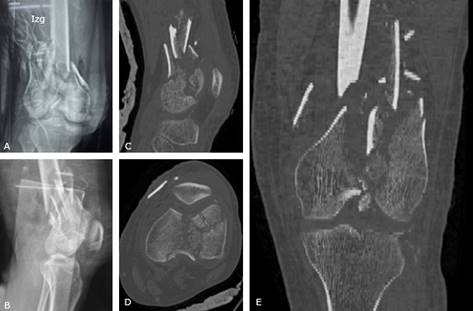
Fig. 1 Imágenes preoperatorias de rodilla izquierda. A, B. Radiografía anteroposterior y lateral de fractura conminuta de fémur distal con compromiso articular y desplazamiento de cóndilo lateral izquierdo. C, D, E. Tomografía triaxial a nivel condilar femoral de fractura conminuta de la metáfisis distal del fémur y compromiso de la superficie articular.
Debido a la complejidad del caso se planificó una cirugía asistida por computadora. Se emplearon las imágenes obtenidas de un tomógrafo de 120 kVp, con cortes de 1 mm de grosor, y posteriormente se procesaron en el software 3D-Slicer( (Libre acceso, https://www.slicer.org/). Este programa permitió sustraer el área anatómica de las estructuras circundantes que no se iban a trabajar y las procesó hacia archivos de objetos tridimensionales denominados estereolitografía (STL). Subsecuentemente, los archivos STL se importaron hacia el software Fusion 360( (Libre acceso, https://www.autodesk.com/products/fusion-360/personal) con la finalidad de diseñar los biomodelos 3D de los implantes ortopédicos (placas y tornillos) basados en la versión real de los usados en la cirugía (fig. 2).
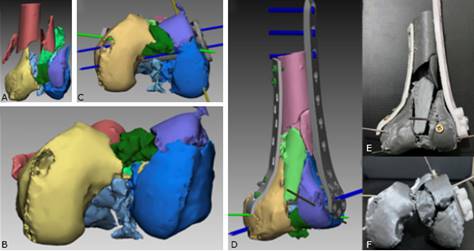
Fig. 2 Planificación preoperatoria con impresión de biomodelos 3D. A, B, C, D. Reconstrucción 3D con proyección frontal y axial de la reducción virtual de la fractura con colocación de implantes y restitución de la superficie articular. E, F. Modelo bioimpreso 3D de la fractura, y su reducción con el uso de placas y tornillos.
Con los biomodelos 3D se manipularon los fragmentos principales reconstruidos de la fractura (STL), y se planificaron los tipos y las medidas de los implantes ortopédicos a emplear. Los archivos STL y biomodelos 3D se importaron hacia el software integrado de una impresosa 3D (Creality CR 10-V2() y se imprimieron con material de resina biodegradable (ácido poliláctico) por 10 horas aproximadamente. Los biomodelos 3D impresos simularon la técnica y el proceso de reducción quirúrgica; basado en ello se determinó la disposición adecuada de los fragmentos de la fractura, los materiales necesarios para su óptima reducción (LCP fémur distal y DCP 4,5 mm estrecha) y el tamaño de los tornillos.
Durante el acto operatorio se colocó al paciente en posición tipo “espadachín” (abordaje anterolateral con luxación medial de la rótula) y exposición de los cóndilos femorales. Se utilizaron los biomodelos 3D impresos para reconocer los principales fragmentos de la fractura y la correcta secuencia de reducción.
La intervención quirúrgica duró 120 minutos y se desarrolló de forma exitosa. La evolución posoperatoria resultó favorable y sin complicaciones. Los estudios tomográficos revelaron una exitosa restauración de la superficie articular y una adecuada disposición de la fijación interna (fig. 3). La terapia de rehabilitación física inició a las 72 horas de la operación y al sexto día se le dio el alta al paciente con indicación de control ambulatorio.
Discusión
Las fracturas complejas de fémur distal AO/AOT tipo 33C3.3 requieren la restitución de la superficie articular mediante la reducción anatómica. De acuerdo con el grado de conminución, se pueden presentar infección del sitio operatorio, necrosis de tejidos, pseudoartrosis, rigidez articular y artrosis postraumática.4
La cirugía asistida por computadora y la impresión de biomodelos 3D recientemente se han implementado en la cirugía ortopédica y han permitido reproducir fielmente las estructuras a escala real. Esto replica al detalle los fragmentos de las fracturas y los materiales quirúrgicos; igualmente, garantiza una óptima planificación perioperatoria teniendo en cuenta las diversas características de la fractura, la toma de medidas adecuadas y la simulación del proceso de reducción.5
Existen pocos reportes de la aplicación de biomodelos 3D en las fracturas del fémur distal; Saka y otros6 describieron un modelo impreso tridimensional para una corrección intraarticular de una pseudoartrosis de fémur distal C3. Emplearon una impresión que permitió identificar el patrón articular de la lesión, la cantidad y la posición de los implantes a colocar. En el acto operatorio lograron una correcta alineación y una óptima consolidación de la fractura.
Los biomodelos 3D se utilizan ampliamente en otras estructuras óseas, principalmente en traumas que necesitan la restitución de la superficie articular. Downey y otros7 compararon la efectividad de la impresión 3D en fractura de acetábulo con un grupo control. Obtuvieron una información detallada del patrón de fractura (90 % de los casos) y una buena reducción quirúrgica (70 %). Asimismo, Chen y otros8 emplearon la planificación y el procedimiento quirúrgico asistido por computadora e impresión 3D en casos de fractura acetabular; en comparación con el tratamiento convencional, reportaron una disminución del sangrado intraoperatorio, aproximandamente -200 ml (p =0,018), y el tiempo de la cirugía se redujo en 30 minutos (p =0,001).
Esta novedosa técnica también se ha utilizado en fracturas complejas de tibia proximal para fijar con mayor precisión los implantes y tornillos adecuados; igualmente, mejoró la variación de la longitud (( 1,5 mm) y la angulación del tornillo (( 6°) frente a cirugías sin soporte previo por computadora.9
Las principales ventajas de los biomodelos 3D en la planificación perioperatoria ortopédica radican en los modelos a escala real de la fractura, los cuales ofrecen al cirujano una visión detallada de la lesión y permiten identificar los fragmentos principales de la fractura. Además, garantizan un plan quirúrgico individualizado, teniendo en cuenta el patrón y el tipo de trauma; contribuyen a seleccionar los implantes más adecuados y capaces de soportar la resistencia mecánica de la reducción; acortan el tiempo operatorio; disminuyen el sangrado y el daño de los tejidos blandos; y resultan de fácil acceso porque, a partir de imágenes tomográficas, se reconstruye e imprime con una impresora 3D convencional.10
Conclusiones
Este tipo de tecnologías son limitadas debido a sus costos; además, resultan escasos los estudios de biomodelos aplicados a la ortopedia. Se requieren conocimientos básicos en informática, procesamiento y edición de imágenes para impulsar esta novedosa propuesta en cada uno de los campos de la cirugía.