Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión On-line ISSN 1561-3070
Rev Cubana Oftalmol v.22 n.1 Ciudad de la Habana ene.-jun. 2009
Resultados topográficos en pacientes portadores de lentes de contacto
Topographic results achieved patients wearing contact lens
Tania Aymeé Díaz MartínezI; Rosario Torres OrtegaI; Coralia Hernández CobasI; Rosa María Marcoleta GoyanesI
I Especialista en Medicina General Integral. Especialista de I Grado en Oftalmología. Hospital "Carlos Juan Finlay", Servicio de Oftalmología, La Habana, Cuba.
RESUMEN
OBJETIVOS: Analizar los resultados topográficos en pacientes portadores de lentes de contacto y candidatos a cirugía refractiva con excimer láser, en el Hospital "Carlos Juan Finlay"; determinar el comportamiento según edad y sexo; conocer el tipo de lente de contacto empleado y su tiempo de uso; conocer el comportamiento según la edad y el sexo; identificar la relación del patrón topográfico corneal inducido en portadores de lentes de contacto con el moldeamiento corneal y el queratocono.
MÉTODOS: Es un estudio retrospectivo de las topografías de los candidatos para cirugía refractiva durante los últimos 2 años, de 80 pacientes (todos ellos portadores de lentes de contacto). Para las exploraciones se emplearon los topógrafos OPTIKON AMF510P y el HUMPHREY. A todos se les realizó un examen oftalmológico completo (refracción manifiesta, biomicroscopia, queratometría, paquimetría y topografía corneal). Se compararon los resultados y su estabilidad. También se analizó la edad, el sexo, el tipo de lentes de contacto, así como su tiempo de utilización.
RESULTADOS: Se trataron 158 ojos, de ellos 83 presentaron un patrón topográfico normal, 58 moldeamiento corneal inducido por el uso de lentes de contacto y en 17 se evidenció queratocono. La edad media de los pacientes fue de 27 años. El astigmatismo corneal medio en los pacientes con queratocono fue de -3,25 dioptrías, y de -1,12 dioptrías en pacientes con moldeamiento corneal. La lectura del meridiano más plano en pacientes con queratocono fue de 46,75 dioptrías, y en moldeamiento corneal 43,25 dioptrías. En los queratoconos el meridiano más curvo fue de 54,75 dioptrías, y en el moldeamiento corneal 46,00 dioptrías.
CONCLUSIONES: El tipo de lente de contacto, así como su tiempo de uso influyen en la aparición del moldeamiento corneal inducido y el queratocono subclínico, y ambos presentaron un patrón topográfico similar.
Palabras clave: Topografía corneal, queratocono, moldeamiento corneal, lentes de contacto.
ABSTRACT
OBJECTIVES: To analyze the topographic results achieved in patients wearing contact lens, who were candidates to refractive surgery with Excimer laser at "Carlos J. Finlay" hospital; to determine the behaviour according to age and sex; to find out the type of contact lens used and the length of wear; and to identify the relationship of the induced corneal topographic pattern in contact lens wearers with corneal warpage and ketatoconus.
METHODS: A retrospective study of the corneal topography of candidates to refractive surgery in the last 2 years was performed in 80 patients (contact lens wearers). OPTIKON AMF510P and HUMPHREY topographers were the instruments to screen the patients. All of them were performed a complete ophthalmological exam (manifest refraction, biomicroscopy, keratometry, pachymetry and corneal topography). Results and their stability were compared. Also age, sex, type of lenses and length of wear were analyzed.
RESULTS: One hundred and fifty eight eyes were treated, 83 of them presented with normal topographic pattern whereas 58 had contact lens-induced corneal warpage and 17 suffered keratoconus. The average age of patients was 27 years. Mean corneal astigmatism in patients with keratoconus was -3.25 D and in patients with corneal warpage -1.12 D. The reading of the most even meridian in patients with keratocomus was 46,75 dioptries and with corneal warpage was 43,25 D. As to keratoconus, the most curved meridian reading was 54,75 dioptres and in corneal warpage was 46 dioptres.
CONCLUSIONS: The type of contact lens and the length of wear has an effect on the occurrence of induced corneal warpage and subclinical keratoconus, and both recorded a similar topographic pattern.
Key words: Corneal topography, keratoconus, corneal warpage, contact lenses.
INTRODUCCIÓN
La topografía corneal computarizada es uno de los desarrollos más importantes de los instrumentos diagnósticos para el estudio de las enfermedades corneales, y es particularmente interesante su aplicación a la cirugía refractiva. El estudio topográfico corneal de los candidatos a la cirugía refractiva ha permitido detectar anomalías corneales subclínicas incluyendo queratoconos, "corneal warpage", moldeamiento corneal y astigmatismos irregulares, mientras que clínicamente pudieran parecer normales y consecuentemente, la cirugía refractiva de estos pacientes puede terminar con resultados catastróficos.1 En topografía corneal un mayor aplanamiento de la superficie corneal superior y un mayor encurvamiento corneal inferior describe un patrón topográfico de queratocono y corneal warpage inducido por lentes de contacto.2
El queratocono es una distrofia de la córnea que se caracteriza por la formación progresiva de una ectasia en el área central o paracentral de la córnea, y que produce un astigmatismo miópico irregular. Ópticamente, se genera una miopía axial, combinada con un astigmatismo irregular que empeora a medida que el queratocono avanza, y tiene lugar una disminución progresiva de la agudeza visual (AV). Es una enfermedad bilateral, en la mayoría de los casos, pero su evolución es asimétrica. La edad en que aparece no está definida, aunque en la mayoría de los casos se manifiesta en la pubertad. El sexo es condicionante, y su origen no está claro. Usualmente son pacientes jóvenes que acusan disminución de AV con corrección, cambios frecuentes de graduación, muchas veces asociado con picor y frotamiento del ojo. En muchas ocasiones se encuentra discordancia entre la refracción objetiva y la subjetiva.
Es importante identificar esta patología en los sujetos candidatos a cirugía refractiva debido a que algunos procedimientos refractivos pueden producir en estos pacientes un aumento de su ectasia y por lo tanto será una contraindicación para dicha cirugía.1,3
El diagnóstico del queratocono se determina por el aspecto de las sombras esquiascópicas, el aspecto de las miras queratométricas, la curvatura anormalmente cerrada de sus radios, la presencia de estrías en el estroma, el aumento de los nervios corneales, la presencia del anillo de Fleischer, paquimetría disminuida en la zona corneal afectada y en la información topográfica mediante el fotovideoqueratoscopio. En la exploración biomicroscópica se encuentra que los nervios corneales son más visibles, en un 50 % de los casos y aparece el anillo de Fleischer, y en un 50 % son visibles las estrías de Vogt. Al realizar la retinoscopía se producen sombras en tijera cuando el queratocono es más avanzado.4
El problema se encuentra en los casos incipientes en los cuales los signos y síntomas no son especialmente claros; existen formas subclínicas, que no son detectables con la lámpara de hendidura, por lo cual en estos casos la topografía corneal es de inestimable valor para detectar formas incipientes que de otra manera, pasarían inadvertidas.5,6
La topografía mediante el fotovideoqueratoscopio es la mejor ayuda diagnóstica en los casos de sospecha.7 Si no se dispone de fotoqueratoscopio, se puede comprobar que las medidas queratométricas son irregulares y distorsionadas lo que resulta difícil realizarlas con el queratómetro, ya que la ectasia suele ocupar de 3 a 6 mm de la zona central o paracentral.8
El término moldeamiento corneal corneal warpage se utilizó por vez primera en 1965 por Hartstein, y se refiere a la deformidad o distorsión corneal como respuesta al uso de lentes de contacto (LC). Este término incluye cualquier cambio de la forma corneal, reversible o permanente, no asociado al edema corneal. Las lentes de contacto rígidas de polimetil-metacrilato (PMMA), las rígidas permeables al gas y las de hidrogel, pueden desarrollar esta complicación tanto en su uso permanente como diario.9
La videoqueratoscopia o topografía corneal (TC) cumple una función esencial en el despistaje del queratocono.4-6 Sin embargo, en ocasiones se precisa realizar un diagnóstico diferencial entre patrones topográficos de queratocono y otras deformidades corneales sobre todo, las derivadas de adaptaciones inadecuadas del lente de contacto (pseudoqueratocono).7,9
MÉTODOS
Se realizó un estudio descriptivo transversal desde abril de 2005 hasta diciembre de 2007 a 80 pacientes (158 ojos) portadores de LC, que asistieron a la consulta de Cirugía Refractiva en el Hospital "Carlos Juan Finlay", la edad media de los pacientes fue de 27 años (con un rango de 20 a 54 años). Existió un predominio del sexo femenino 52 para un 65 % sobre el masculino que fueron 28 para un 35 por ciento.
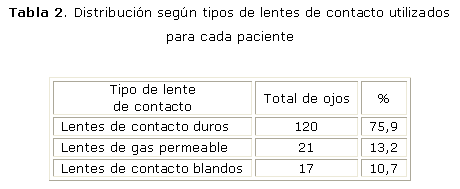
Los pacientes eran portadores de LC de diferentes tipos: lentes de contacto duros que fueron 120 ojos con el mayor porcentaje (75,9 %); lentes de contacto de gas permeable que fueron 21 para un 13,2 %, y lentes de contactos blandos 17 que representaron el 10,7 %). A todos se les realizó un estudio topográfico, y se obtuvo 52,5 % con patrón topográfico normal, 36,7 % presentó distorsión corneal y el 10,7 % queratocono. La duración del uso de los LC osciló de 1 a 30 años.
Para las exploraciones se emplearon los topógrafos OPTIKON AMF510P y el Humphrey Mastervue. que utiliza el sistema de análisis corneal Pathfinder; añade al estudio del factor de forma (SF) y de la medida de irregularidad corneal (CIM), los valores de la curvatura tórica (TKM) media de referencia.
La videoqueratoscopia basada en el análisis computarizado del disco de Plácido sigue siendo el método más utilizado para el análisis de la topografía corneal,10 por lo cual fue empleado en este estudio. Una de las ventajas de esta tecnología es que ha tenido amplia validación, de manera que los médicos comprenden los puntos fuertes y débiles de los mapas.
Durante el análisis topográfico de los pacientes, los índices topográficos individuales fueron analizados en un intento para diferenciar el queratocono y el moldeamiento corneal. Las variables incluyeron los patrones topográficos, astigmatismo corneal, lectura del punto de máxima elevación, los meridianos más planos y más curvos.
Se indicó estar un mes sin LC para los portadores de un año, y 2 meses para los de mayor tiempo de uso.
Todos los pacientes fueron evaluados mediante un examen oftalmológico completo que incluyó revisión bajo lámpara de hendidura que confirma la presencia de algunos signos típicos de los queratoconos y también revisión queratométrica, paquimétrica y fondo de ojo.
RESULTADOS
La edad media de los pacientes portadores de lentes de contacto fue de 27 años, con un predominio del sexo femenino lo que representó un 65 %, sobre el masculino que fue de 35 %. Su distribución según grupos de edades y sexo aparece en la tabla 1.
Los pacientes estudiados eran portadores de lentes de contacto de diferentes tipos. Lentes de contacto duros 120 ojos presentando el mayor porcentaje (75,9 %), con lentes de contacto de gas permeable 21 ojos (13,2 %), y lentes de contactos blandos 17 ojos para un 10,7 % (tabla 2).
A todos se les realizó un estudio topográfico, los equivalentes en dioptrías fueron inmediatamente interpretados al comparar los colores de las imágenes corneales con la tabla numérica y una escala absoluta de colores, por lo cual se obtuvo un 52,5 % con patrón topográfico normal, 36,7 % presentó distorsión corneal y el 10,7 % queratocono.
La duración del uso de los LC osciló de 1 a 30 años (tabla 3), y son más frecuentes las alteraciones topográficas en los pacientes portadores de LC duros de más de 10 años de duración (tabla 4).
El astigmatismo corneal medio en los pacientes con queratocono fue de -3,25 D y de -1,12 D en pacientes con moldeamiento corneal. La lectura del meridiano más plano en pacientes con queratocono fue de 46,75 D, y en moldeamiento corneal 43,25 D. En los queratoconos el meridiano más curvo fue de 54,75 D, y en el moldeamiento corneal 46,00 D (tabla 5).
Las topografías en moldeamiento corneal presentan de leve a moderada distorsión de las miras queratométricas, con patrón topográfico similar al queratocono, pero con ausencia de signos o síntomas o historia clínica de un queratocono verdadero. Los mapas típicos son caracterizados por la ausencia de un encorvamiento progresivo desde el centro hacia la periferia corneal.11,12
DISCUSIÓN
El uso de lentes de contacto (LC) para la corrección de defectos refractivos se encuentra ampliamente distribuido. Los estudios de prevalencia de su uso en la población general de España arrojan porcentajes que oscilan entre 2,5 y 10 %.13
La cirugía refractiva es una opción para las personas que desean corregir su ametropía, y una parte de los pacientes que solicitan ser candidatos a este tipo de cirugía son portadores de LC.4,5 Algunos de ellos eligen esta opción como alternativa, mientras que un cierto número de casos la elige porque ya presentan reacción de intolerancia a los lentes de contacto.
Su distribución según sexo y edad se corresponde a lo señalado por otros autores, que encuentran un predominio del sexo femenino y edades medias de 29,3; 28,1 y 27,64,9,12 En este estudio el sexo femenino ocupó el 65 %, y la edad media fue de 27 años.
Existen diferentes tipos de lentes de contacto al alcance de nuestra población. Desde la introducción de los LC como alternativa terapéutica con distintas finalidades, se ha producido un desarrollo continuo en el que se han incorporado nuevos materiales, tratamientos, diseños, geometrías y diferentes modificaciones con el objeto de reducir las complicaciones derivadas de su uso, mejorar su comodidad y representan una alternativa terapéutica más segura y exitosa para un mayor número de casos.
En esta evolución, durante los últimos diez años se han realizado nuevos aportes que han cambiado espectacularmente la práctica de la contactología y con ello las expectativas de muchos pacientes.
El lente de contacto duro (actualmente poco utilizado), sigue siendo la elección en nuestro país. En este estudio se usaban lentes de contacto duros en 120 ojos lo que representa el mayor porcentaje (75,9 %), lentes de contacto de gas permeable en 21 ojos (13,2 %), y lentes de contacto blandas en 27 ojos (10,7 %).
La inducción de cambios topográficos, al moldearse la superficie anterior corneal por el roce continuo de la LC, podría estar relacionado fundamentalmente con el tipo de LC, calidad de la adaptación y fuerza palpebral, así como se pueden explicar una normalidad corneal bajo la lámpara de hendidura, que no acompaña una buena agudeza visual.14
Entre 158 ojos analizados, 83 mostraron un patrón topográfico normal (52,5 %), el 36,7 % presentó distorsión corneal y el 10,7 % patrón topográfico compatible con un queratocono.
Los resultados topográficos de este estudio concuerdan con los referidos por otros autores12,14-16 quienes plantean que la utilización de lentes de contacto rígidas ofrece una serie de ventajas al usuario; sin embargo, la mayoría de los sujetos portadores de estas lentes presentan alteraciones en los patrones topográficos normales (astigmatismo irregular, pérdida de la simetría radial, y/o inversión del patrón topográfico normal de progresivo aplanamiento de la curvatura desde la zona central a la periferia) y aunque estas alteraciones también pueden existir en algunos portadores de otros tipos de lentes de contacto, son más infrecuentes.
Las irregularidades topográficas en usuarios de lentes de contacto se asocian a descentramientos y malas adaptaciones de la lente, y habitualmente, se normalizan al interrumpir el uso de la lente en un período variable que comprende días, semanas o meses.
Otros estudios plantean que en los pacientes portadores de lentillas de contacto rígidas y algunas rígidas permeables al gas, las topografías pueden simular queratocono subclínico que termina en un patrón irreversible. Asimismo, estos usuarios presentan con frecuencia anomalías topográficas asintomáticas, que es difícil establecer la frontera entre una deformidad patológica y otra de tipo "fisiológico".1,9
El concepto del manejo de los usuarios de lentes de contacto no es unánime. Burato recomienda utilizar la topografía corneal para monitorizar la córnea luego de la remisión de los lentes de contacto. El sugiere que los lentes de contacto blandos sean suspendidos por 2 semanas y los lentes de contacto rígidos permeables al gas 4 semanas previas a la cirugía refractiva. Ese período de abstinencia de los lentes de contacto puede ser hasta 2 o 3 veces más largo si se detecta moldeamiento corneal. Se requiere monitorización para permitir la estabilización de la superficie corneal anterior hasta que se obtengan medidas topográficas y queratométricas confiables.17
En nuestro estudio la estabilización topográfica en la mayoría de los pacientes portadores de lentes de contacto rígidas, y las rígidas permeables al gas fue antes de las 9 semanas, en otros estudios se habla hasta de 15 semanas.15 Mientras los pacientes portadores de lentes de hidrogel, ha sido antes del mes de la retirada de las lentes, y en otros estudios se ha visto hasta de 5 semanas.9,18
Al realizar un análisis de la relación entre el tipo de lente de contacto usado, su tiempo de uso y la aparición de distorsión corneal o queratocono, se observó que este último apareció solo en los pacientes portadores de lentes de contacto duros (17 ojos) y significativamente en aquellos con más de 10 años de uso (16 ojos). De un total de 58 ojos que presentaron distorsión corneal, el 75,8 % estuvo relacionado con el uso de los lentes de contacto duros y de ellos el 51,7 % con un uso por encima de los 10 años.
Según otros autores la distorsión corneal se ha visto con más frecuencia en los portadores de LC rígidas, incluso después de tan solo 3 meses de uso y especialmente ante una mala adaptación, mucho menos en los portadores de lentes de gas-permeables (RGP), y con una frecuencia muy baja en los portadores de LC blandas.12,14
Al suspender el uso de LC hay un progresivo aplanamiento corneal durante los primeros tres días, seguido de un encorvamiento corneal parcial y queda normalmente la córnea 0,50-0,75 D más plana; y esto se asocia con frecuencia a un aumento del astigmatismo a favor de la regla.18
El síntoma típico de la deformidad corneal, es la disminución desproporcionada de la visión con gafas en relación con el uso de LC. El fenómeno puede ser transitorio, y se recupera la normalidad de la forma corneal al cabo de un período corto de tiempo. A esto se la ha denominado emborronamiento de las gafas ("spectacle blur"). El origen del emborronamiento al pasar del uso de LC a las gafas es de origen hipóxico y parece ser debido al acúmulo de sustancias en el espacio intercelular de las células basales del epitelio. El fenómeno, denominado "velo de Sattelr" es pasajero, pero pudiera prolongarse más de 30 minutos. Por otra parte, el carácter variable del proceso determina una fluctuación visual e inestabilidad de la refracción.17
Una de las cuestiones más debatidas es la polémica acerca de la inducción de queratocono por el uso de LC. En artículos de otros autores se ha encontrado que el 26,5 % del total de los queratoconos habían portado LC de PMMA antes de efectuado el diagnóstico, y fue excepcional en portadores de LC blandos.11,14-16
El análisis del comportamiento del astigmatismo corneal medio en nuestros pacientes con queratocono fue de -3,25 D, y de -1,12 D en pacientes con moldeamiento corneal. La lectura del meridiano más plano en pacientes con queratocono fue de 46,75 D, y en el moldeamiento corneal 43,25 D. En los queratoconos el meridiano más curvo fue de 54,75 D, y en el moldeamiento corneal 46,00 dioptrías.
En los pacientes con diagnóstico de queratocono se comprobó con el seguimiento durante 2 meses, que las alteraciones de la topografía no desaparecieron con el tiempo, y se desechó la presencia de un warpage. Por otra parte, el estudio comparativo de los índices SF y CIM, utilizados, también por el sistema Pathfinder, situó estos por encima de los valores obtenidos para el modelado corneal.
Rabinowitz y McDonnell19 han descrito los aspectos específicos del queratocono en topografía corneal, y señalaron: un poder dióptrico corneal central mayor de 47 dioptrías, una diferencia mayor o igual a 3 dioptrías en poder dióptrico corneal y compararon 2 puntos situados a 3 mm por encima y 3 mm por debajo del centro (valor I-S), y una asimetría entre el poder corneal central del ojo adelfo mayor de una dioptría.
Al utilizar la escala absoluta de colores, cada color representa un rango de una dioptría. Esto significa que el paciente puede tener hasta 0,9 D de astigmatismo (43,00 × 43,90) y teóricamente tener un patrón uniforme.6
Actualmente se ha desarrollado una serie de índices y valores numéricos que delimitan con un alto grado de fiabilidad, los casos subclínicos de otro tipo de patologías como astigmatismos irregulares, las alteraciones originadas por el uso de lentes de contacto, etcétera.10
La precisión de la información topográfica computarizada depende de la adquisición adecuada de buenas imágenes. El enfoque deficiente, la descentración y las sombras pueden afectar negativamente la imagen.7
CONCLUSIONES
El tipo de lente de contacto, así como su tiempo de uso influyen en la aparición del moldeamiento corneal inducido y el queratocono subclínico, y ambos presentan un patrón topográfico similar.
REFERENCIAS BIBLIOGRÁFICAS
1. Sanders DR, Koch DD. An Atlas of corneal topography. Thorofare NJ: SLACK. 1993;33-6.
2. Maeda N, Klyce SD and Smolek MK. Neural network classification of corneal topography. Invest. Ophthalmol.Vis Sci. 1995;36:1327-35.
3. González Díaz Obregón. Diagnóstico y tratamiento del queratocono. Arch Optom Gaceta Óptica. 1997;1:33-43.
4. Rodríg uez Ares T, Durán de la Colina JA, Díez-Feijoó, Arias E. Queratocono: diagnóstico precoz y corrección con lentes de contacto. Arch Soc Esp Oftalmol. 1986;50:461-8.
5. Rabinowitz YS. Videokeratographic indices to aid In screening for keratoconus. J Refractive Surg. 1995;11:371-9.
6. Maguire LJ, Singer DE, Klyce SD. Graphic presentation of computer-analyzed keratoscope photographs. Arch. Ophthalmol. 1987;105:223-30.
7. McGhee CNJ, Weed KH. Computerized videokeratography in clinical practice. En: CNJ McGhee, HR Taylor, DS Gartry, SL Trokel. Ed. Excimer lasers in ophthalmology. London: Martin Dunitz; 1997. p. 112.
8. Romero MD, Ojeda F, Gutiérrez AR. Diferenciación del queratocono mediante topografía corneal. Oftalmología Práctica. 1998;8:56-61.
9. Wilson SE, Lin DT, Klyce SD. Topographic changes in contact lens-induced corneal warpage. Ophthalmology. 1993;97(6):734-44.
10. Wilson SE, Lin DTC, Klyce SD. Corneal topography of keratoconus. Cornea. 1991;10:2-8.
11. Lebow KA, Grohe RM. Differentiating Contact Lens Induced Warpage from True Keratoconus Using Corneal Topography. CLAO J. 1999;18(2):114-22.
12. Wilson SE, Lin DTC, Klyce SD. Rigid contact lens descentration: a risk factor for corneal warpage. CLAO J. 1990;16:177-182.
13. García Gómez S, Sendra Pina M. Estudio estadístico de portadores de lentes de contacto corneales en España. Rev. Esp. Contact. 1994;2:93-8.
14. Gasset AR, Houde WL, García-Bengoechea M. Hard contact lens as an environmental risk in keratoconus. Am J Ophthalmol. 1979;85:339-41.
15. Durán de la Colina JA. Alteraciones visuales y refractivas. En: Complicaciones de las lentes de contacto. Ponencia Oficial de La Sociedad Española de Oftalmología. España: Tecnimedia Editorial; 1998. p. 15-27.
16. Ruiz-Montenegro J, Mafra CH, Wilson SE. Corneal topography alteration in normal contact lens wearers. Ophthalmology. 1993;100(1):128-34.
17. Wilson SE, Lin DTC, Klyce SD. Topographic changes in contact lens-induced corneal warpage. Ophthalmology. 1990;97:734-44.
18. Szczotka LB, Rabiniwitz YS, Yang H. Influence of contact lens wear on the cornea topography of keratoconus. CLAO J. 1996;22(4):270-3.
19. Rabinowitz YS. Videokeratographic indices to aid In screening for keratoconus. J Refractive Surg. 1995;11:371-9.
Recibido: 20 de marzo de 2008.
Aprobado: 25 de mayo de 2008.
Dra. Tania Aymeé Díaz Martínez. Hospital "Carlos Juan Finlay. Ave 124 y 31, Mariano, Ciudad de La Habana, Cuba. CP. 11400.