Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión impresa ISSN 0864-2176versión On-line ISSN 1561-3070
Rev Cubana Oftalmol v.23 n.2 Ciudad de la Habana jul.-dic. 2010
PRESENTACIÓN DE CASOS
Maculopatía por cloroquina
Maculopathy from use of chloroquine
Odalys González PeñaI; Eddy Mesa HernándezII; Rafael González DíazI; Caridad Monteagudo MorejónIII; Beatriz Zozaya AldanaI
I Especialista de I Grado en Oftalmología. Instructor. Hospital "Dr. Miguel Enríquez". La Habana, Cuba.
II Especialista de II Grado en Oftalmología. Instructor. Hospital "Dr. Miguel Enríquez". La Habana, Cuba.
III Especialista de II Grado en Oftalmología. Profesor Auxiliar. Hospital "Dr. Miguel Enríquez". La Habana, Cuba.
RESUMEN
La toxicidad de la cloroquina está relacionada con la dosis. Una dosis acumulativa de -100 g de cloroquina o una duración del tratamiento de menos de 1 año raramente se asocia con lesión retiniana. El riesgo de toxicidad aumenta significativamente cuando la dosis acumulativa excede los 300 g (250/día por 3 años). Se presenta un paciente del sexo femenino, con antecedentes de lupus eritematoso sistémico, hace 17 años, para lo cual se le indicó un tratamiento con cloroquina, (1 tableta 250 mg/diaria) durante 15 años. Como síntoma capital presentaba disminución lenta y progresiva de la agudeza visual de 2 años de evolución; se le realizó un examen oftalmológico y otros exámenes complementarios que condujeron al diagnóstico de la enfermedad, y se estableció su tratamiento y su pronóstico. Se realizan recomendaciones.
Palabras clave: Maculopatía, cloroquina.
ABSTRACT
Chloroquine toxicity depends on the dose. A cumulative dose of under 100 g of chloroquine or a length of treatment for less than one year is rarely associated to any retinal lesion. The toxicity risk significantly increases with the cumulative dose over 300 g (250 g/day for three years). The case of a female patient with a history of lupus erythematosus for 17 years was presented. She was treated with chloroquine (one 250 mg every day) for 15 years. The main symptom was slow and progressive reduction of visual acuity experienced for 2 years; a complete ophthalmologic exam and other supplementary tests were indicated, which led to a diagnosis of maculopathy, and treatment and prognosis were then presented. Recommendations were made.
Key words: Maculopathy, chloroquine.
INTRODUCCIÓN
La cloroquina y la hidroxicloroquina se emplean en la profilaxis y el tratamiento del paludismo, así como en el tratamiento de algunos trastornos reumatológicos. Ejemplo: artritis crónica juvenil, lupus eritematoso sistémico (LES). También se ha propuesto en el tratamiento de las alteraciones del calcio en la sarcoidosis.1-3
La dosis diaria normal para el tratamiento de los trastornos reumatológicos es de 250 mg. Se excreta del cuerpo muy lentamente y se concentra en las estructuras del ojo que contienen melanina como el epitelio pigmentario de la retina (EPR) y la coroides.
La toxicidad de la cloroquina está relacionada con la dosis. Una dosis acumulativa de -100 g o una duración del tratamiento de menos de 1 año raramente se asocia con lesión retiniana. El riesgo de toxicidad aumenta significativamente cuando la dosis acumulativa excede los 300 g (250/día por 3 años).1,4-6 La maculopatía por cloroquina puede subdividirse en los siguientes estadios:
1. Premaculopatía: Caracterizada por una agudeza visual normal y un escotoma entre los grados 4 y 9 de fijación a una prueba con tarjeta de color rojo. El escotoma desaparece tras interrumpir el fármaco.
2. Maculopatía establecida: Se caracteriza por una ligera disminución de la agudeza visual (6/9) a 6/12), pérdida de reflejo foveolar y un sutil halo parafoveal de palidez del epitelio pigmentario de la retina (EPR). Estas alteraciones no suelen ser progresivas si se interrumpe la administración del fármaco.
3. Maculopatía en ojo de buey: Se asocia a una moderada disminución de la agudeza visual (6/18 a 6/24), hiperpigmentación foveolar central rodeada por una despigmentada circundada, a su vez, por un anillo de hiperpigmentación. La hiperpigmentación se manifiesta en la angiografía fluoresceínica como un área hiperfuorescente, como consecuencia de un defecto en ventana del EPR.
4. Maculopatía grave: se caracteriza por acusada disminución de la agudeza visual (6/36 a 6/60) y un seudoagujero en la fóvea con extensa atrofia del EPR circundante.
5. Maculopatía en fase terminal: Se caracteriza por una grave disminución de la agudeza visual y una acusada atrofia del EPR con ausencia de ocultamiento de los vasos coroideos de mayor calibre. Las arterias retinianas también pueden atenuarse y formarse cúmulos de pigmento en la retina periférica.
Se presenta una paciente con historia de LES con 17 años de evolución, la cual presentaba una disminución lenta y progresiva de la agudeza visual de 2 años de evolución. Se le realizó un examen oftalmológico y otros complementarios. Se estableció el diagnóstico, tratamiento y pronóstico de la enfermedad.
CASO CLÍNICO
Paciente femenina de 41 años de edad, quien acude a la consulta de retina por presentar disminución lenta y progresiva de la agudeza visual de 2 años de evolución. Tiene antecedentes de lupus eritematoso sistémico, desde hace 17 años para lo cual tuvo tratamiento con cloroquina (1 tableta 250 mg/diaria por 15 años).
Examen oftalmológico (datos positivos)
Agudeza visual con corrección: 0,3 en ambos ojos
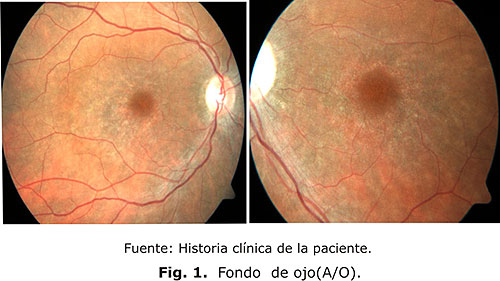
Fondo de ojo: Hiperpigmentación foveolar central, rodeada por una zona despigmentada acusada atrofia del epitelio pigmentario de la retina (figura 1).
Examen complementario
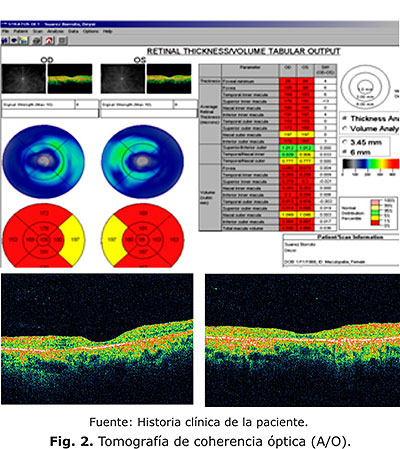
Tomografía de coherencia óptica (OCT): Se observa un adelgazamiento retinal, con ausencia de la capa de fotorreceptores (figura 2).
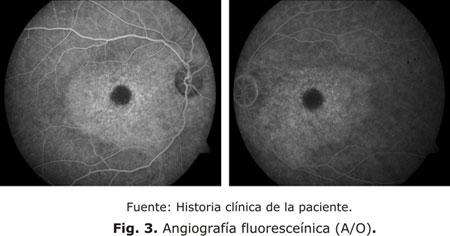
Angiografía fluoresceínica (AGF): Área hiperfluorescente, como un resultado de un defecto en ventana del epitelio pigmentario retiniano (EPR). Mácula en ojo de buey (figura 3).
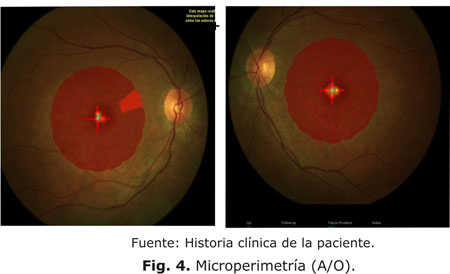
Microperimetría: Área de escotoma absoluto en región macular con zonas de escotoma relativo por dentro de los dos grados centrales en ambos ojos (figura 4).
La paciente se envía a la consulta de baja visión donde se le prescribió ayuda óptica, también se remitió a la consulta de peritaje médico.
DISCUSIÓN
Se describe en esta ocasión una maculopatía por cloroquina en una paciente que por la enfermedad que padece y el tratamiento que ha llevado, se encuentra dentro del grupo de riesgo para padecerla.1,6 La dosis diaria normal en el tratamiento de trastornos reumatológicos es de 250 mg, y esta paciente se mantuvo con esta dosis durante 15 años. Solo lo suspendió cuando comenzó a notar disminución de la visión. El riesgo de toxicidad aumenta significativamente cuando la dosis acumulativa excede los 300 g (250/día por 3 años).1,4-6
Nuestra paciente se encuentra en el estadio de maculopatía en ojo de buey, en el que las alteraciones no regresan, a pesar de que se haya suspendido el tratamiento, lo que hace muy reservado el pronóstico visual.
En la práctica clínica puede administrarse con seguridad cloroquina a los pacientes sin necesidad de exploraciones repetidas de rutina por oftalmólogos ni de utilizar pruebas complicadas.1,6,7 Solo se precisa del registro de la agudeza visual y una oftalmoscopia practicada por el médico que prescribe el fármaco.
RECOMENDACIONES
- Examen del FO y la agudeza visual en los pacientes que usan antipalúdico.
- Proporcionarle a la paciente una rejilla de Amsler para que la utilice una vez a la semana.
- No exceder los 300 g en el tratamiento diario, ni sobrepasar de los 3 años.
REFERENCIAS BIBLIOGRÁFICAS
1. Kanski JJ. Oftalmología clínica. 5ª ed. Madrid: Harcourt; 2005.
2. American Academy of Ophthalmology. Part III. Cap 4: Acquired Diseases Affecting the Macula. En: Retina and Vitreous. USA: American Academy of Ophthalmology: 2008. (Basic and Clinical Science course: 12). Pp. 55-9.
3. Jabs DA. Ocular manifestations of the rheumatic diseases. Duane's Ophthalmology [CD ROM]. Lippincott: Williams & Wilkins; 2003.
4. Klauder JV, Ellis VM. Effective treatment of lupus erythematosus and exudative retinitis. Arch Ophthalmol. 1989;21:893.
5. Riordan-Eva P, WhitcherJP. Vaughan and Ashury´s General Ophthalmology. 17th ed. USA: McGraw-Hill Companies; 2008.
6. Sánchez Salorio M, Díaz Llopis M, Benítez del Castillo JM, Rodríguez Ares MT. Manifestaciones oftalmológicas de las enfermedades generales. LXXVII Ponencia Oficial de la Sociedad Española de Oftalmología. Sociedad Española de Oftalmología; 2001.
7. Maumenee RW. Retinal lesion in lupus erythematosus. Am J. Ophthalmol 1995;23:971.
Recibido: 18 de agosto de 2010.
Aprobado: 26 de octubre de 2010.
Dra. Odalys María González Peña. Hospital "Dr. Miguel Enríquez". Calle Ramón Pinto No. 202, 10 de Octubre, La Habana, Cuba. Correo electrónico: odalysmarigon@infomed.sld.cu