Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión impresa ISSN 0864-2176
Rev Cubana Oftalmol vol.25 no.1 Ciudad de la Habana ene.-jun. 2012
REVISIONES
Las distonías craneales en oftalmología
Cranial dystonias in ophthalmology
Dr. Lester Pola Alvarado,I Dr. Eliecer Pérez García,II Dra. Tamara Juvier Riesgo,I Dr. Yoel N. Rodríguez Martín,I Dra. Yannara Columbié Garbey,I DrC. Rosaralis Santiesteban FreixasI
I Instituto de Neurología y Neurocirugía "Prof. Dr. José Rafael Estrada González". La Habana, Cuba.II Instituto Cubano de Oftalmología "Ramón Pando Ferrer". La Habana, Cuba.
RESUMEN
Las distonías craneales y craneocervicales son enfermedades neurológicas que periódicamente constituyen motivo de consulta en oftalmología, principalmente el blefaroespasmo esencial benigno. Esta afección se caracteriza por contracciones bilaterales, espasmódicas e involuntarias de los párpados. Dentro de las frecuentes manifestaciones oculares asociadas, el síndrome de ojo seco es la más habitual. Estudios recientes sugieren que esta condición pudiera estar implicada en la etiopatogenia de la enfermedad. El manejo de los síntomas y signos provocados por alteración de la superficie ocular es requerido incluso luego de la quimiodenervación con toxina botulínica, que constituye el tratamiento de elección. El beneficio final para los pacientes, derivado de un enfoque multidisciplinario es evidente, por lo que la incorporación activa del oftalmólogo a esta área de trabajo es cada día más necesaria.
Palabras clave: distonía, blefaroespasmo esencial, toxina botulínica.
ABSTRACT
Neurological illnesses like cranial and craniocervical dystonias are often cause of consultation in ophthalmology, basically benign essential blepharospasm. This illness is characterized by bilateral involuntary spasmodic contraction of eyelids. Among the common associated ocular manifestations, the dry eye syndrome is the most frequent. Current studies suggest that this condition could be connected with the etiopathogeny of the disease. Most of patients require the treatment of signs and symptoms stemmed from disturbances in the eye surface after the use of chemical denervation with botulinum toxin, which is the therapical choice. It is increasingly clear that the opthalmologist must be part of the multidisciplinary medical team in order to achieve the greatest benefit for these patients.
Key words: dystonia, essential blepharospasm, botulinum toxin.
INTRODUCCIÓN
El área de trabajo del oftalmólogo no se limita a las enfermedades propias del globo ocular, incluye además todas las afecciones de los músculos extraoculares; de la órbita, continente natural del ojo; y de las estructuras perioculares, párpados y sistema lagrimal. También de todos los componentes sensoriales y motores, que dependientes de nervios craneales como el trigémino y el facial, garantizan la sensibilidad corneal, la lubricación de la superficie ocular, el parpadeo, entre otras múltiples funciones. Todo esto preserva la integridad del órgano visual y su funcionamiento.
Es evidente entonces, que en nuestra práctica médica rompemos muchas veces las fronteras con una especialidad afín, la neurología. Dentro de las enfermedades neurológicas que nos son comunes se encuentran los trastornos del movimiento que cursan con hiperquinesias faciales y perioculares, particularmente el blefaroespasmo esencial benigno.
Esta entidad fue reportada por primera vez por el médico alemán Talkow en 1870,1 y luego mejor caracterizada sola y en asociación con otras alteraciones cervicales por Wood y Meige.2 Con el paso de los años se han descrito numerosas manifestaciones oculares de todos estos trastornos motores, que tienen incluso implicaciones en su etiología,3 por lo que cada día su estudio compete más a nuestra especialidad.
DESARROLLO
Antes de abordar los movimientos distónicos de mayor interés en oftalmología, es preciso discutir algunos aspectos básicos que nos permitirán una comprensión más integral del tema.
CONCEPTOS GENERALES
Clínicamente, los trastornos del movimiento pueden dividirse en dos grandes categorías: los síndromes rígido-hipoquinéticos, cuyo paradigma es la rigidez parkinsoniana, y las disquinesias. Estas últimas, a su vez, se clasifican en cinco grupos mayores: temblores, coreas, distonías, tics y mioclonías.4
Las distonías, en particular, pueden definirse como contracciones musculares mantenidas que causan frecuentemente movimientos repetitivos, torsión o posturas anómalas. La diferenciación clínica no siempre resulta fácil, habitualmente es difícil. Hay numerosos factores que interfieren o retrasan el diagnóstico de un síndrome distónico, entre los que se cuentan la variabilidad clínica de sus formas de presentación, la ausencia de signos físicos específicos y de exámenes diagnósticos claramente reconocidos, el amplio espectro etiológico, y la coexistencia con otros trastornos del movimiento.5-8 Por lo tanto, aunque la caracterización clínica como herramienta diagnóstica inicial es esencial, muchas veces no es concluyente.
Un elemento que las diferencia de otras hiperquinesias, y que constituye un signo casi patognomónico, es la presencia de "trampas sensoriales". Este término define la habilidad que adquieren los pacientes para reducir temporalmente la frecuencia e intensidad de las contracciones, al emplear mecanismos de estimulación táctil de determinadas áreas o ejecutando movimientos con otros grupos musculares.9,10 Muchos patrones de trampa sensorial se han descrito en las distonías craneocervicales. Los pacientes aprenden a utilizarlas en su beneficio rápidamente en el curso de la enfermedad, e incluso las emplean luego del tratamiento con toxina botulínica. Se han descrito gestos estereotipados muy complejos en las distonías más graves. No se conoce con exactitud su fundamento fisiopatológico aunque se plantea que pudieran modular aferencias que influyen en el procesamiento sensoriomotor.9
Cuando a pesar de los hallazgos clínicos el diagnóstico aún es cuestionable, se hace necesario el análisis electromiográfico de los movimientos; reconocer que se trata de una contracción sostenida de músculos agonistas y antagonistas, con diferentes modelos posibles de actividad anómala que se describen como tónicos, fásicos o trémulos. Una precisión más exhaustiva de este tópico escapa a los objetivos de este material. La electromiografía contribuye además a diferenciar los movimientos aparentemente distónicos pero que en realidad son temblores o mioclonías, y a definir la distribución topográfica real del problema.8
Hasta ahora se ha manejado como un trastorno básicamente motor pero estudios recientes han mostrado que estos sujetos tienen también alteraciones sensoriales, tales como defectos de la discriminación táctil temporal, incluso en distonías focales como el blefaroespasmo.3 Esto ha comenzado a esclarecer la presencia de las trampas sensoriales descritas previamente.
La etiología de los movimientos distónicos es todavía muy incierta. Se ha atribuido primariamente a una disfunción de los ganglios basales,9 aunque también se ha involucrado en su génesis una participación importante del cerebelo y el tallo cerebral.11,12 En todos los eventos, motores y sensoriales, e independientemente de la topografía, se ha demostrado la pérdida de mecanismos inhibitorios de latencia corta como clave funcional para explicar las distonías.3
La clasificación más extendida para esta variedad de movimiento, es la propuesta por Ad Hoc comitee en 1987,13 - las agrupa según:
- Edad de aparición: tempranas y tardías.
- Etiología: primarias y secundarias.
- Distribución: focal, segmentaria, generalizada, multifocal y hemidistonía.
El blefaroespasmo esencial benigno es un ejemplo clásico de distonía focal, como casi todas las primarias de comienzo tardío, pues involucra una sola parte del cuerpo. El término segmentario se refiere a la participación de dos o más regiones contiguas como en el caso del síndrome de Meige.9 Sin embargo, esta separación puede ser controversial porque, como ya se ha visto, los estudios electromiográficos pueden aportar evidencia fisiológica de que la distribución de la enfermedad es más amplia que la detectada clínicamente.14
BLEFAROESPASMO ESENCIAL BENIGNO Y OTRAS DISTONÍAS
El blefaroespasmo esencial benigno, definido como el cierre bilateral, espasmódico e involuntario de los párpados, constituye la distonía craneal de presentación más frecuente en la práctica clínica oftalmológica.3,15 Puede observarse de forma aislada o involucrando conjuntamente otros grupos musculares dentro de síndromes clínicos bien definidos. Típicamente es bilateral, aunque puede resultar asimétrico.15
Su prevalencia se estima de 1:10 000 en la población general.16,17 Afecta principalmente a las mujeres por encima de los 55 años de edad y constituye, dentro de todas las distonías focales, la de presentación más tardía.15,18 No han sido identificados regularmente hábitos y estilos de vida que se vinculen a la aparición de esta enfermedad. Solo Defazio y otros reportan una asociación estadística con el consumo de café que relaciona el número de tazas ingeridas por día con el momento de inicio de los primeros síntomas.19
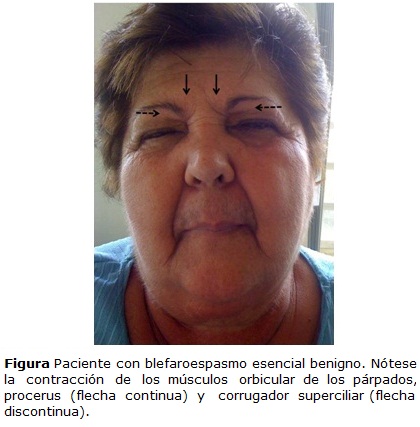
El incremento de la tasa de parpadeo dentro de la edad y género de riesgo, la sensación de quemazón, párpado pesado y tirantez pueden resultar índices de alta sospecha. Cuando se instauran las contracciones musculares afectan principalmente al músculo orbicular, pero en un periodo de 6 meses a 3 años pueden extenderse a otros protractores palpebrales como el procerus, el corrugador superciliar y el frontal (figura); todos ellos inervados por la división temporal del facial.16 Son factores desencadenantes frecuentes el estrés, la fatiga, la exposición a una luz intensa, aire contaminado o ruidos, los movimientos de la cabeza y oculares, la lectura y la televisión.
Estos pacientes desarrollan maniobras para reducir la intensidad y frecuencia del parpadeo que involucran otros músculos inervados por el nervio facial: bostezar, silbar, masticar o toser. Otras tareas que requieran esfuerzo intelectual pueden ser efectivas como la resolución de crucigramas y problemas matemáticos.15 Dos de los autores (Pola L y Santiesteban R) hemos observado frecuentemente el uso de accesorios para la cabeza muy ajustados como pañuelos, gorras o sombreros, de manera que aprieten con fuerza la región frontal. En otro caso se constató una actitud viciosa frecuente en una paciente, la cual presionaba con sus dedos índice y mediano sobre el arco supraciliar izquierdo (como preocupada o pensativa) resultando una trampa sensorial sumamente curiosa.
La evolución natural tiene un curso muy variable que puede ser tanto intermitente como continuo. Lo más habitual es un empeoramiento lento y progresivo, que sin tratamiento puede ser muy incapacitante, al punto de no poder cuidar el paciente de sí mismo.15
Esta afección fue tratada en el pasado como una enfermedad psiquiátrica y aún hoy muchos llegan a la consulta luego de atravesar ese fatigoso camino. Habitualmente solo se ha asociado con una reacción depresiva en los casos de larga y tortuosa evolución, que puede ser grave.20,21 Uno de los autores (Pola L) ha atendido dos pacientes con cuadros de depresión asociados a ideas suicidas. El resto de los síntomas neuropsiquiátricos están ausentes, aunque Bugalho y otros han encontrado que los sujetos con distonías craneales pueden presentar rasgos obsesivo-compulsivos de mayor intensidad que los individuos sanos.22
Los pacientes con blefaroespasmo esencial benigno tienen mayor posibilidad de extensión a zonas contiguas que en otras distonías, con un riesgo incrementado en los primeros dos años.23 Los síndromes de Meige y Brueghel son distonías craneocervicales que se caracterizan por contracciones asociadas del orbicular con los grupos musculares orofaciales (porción inferior de la cara y orofaringe) y oromandibulares, respectivamente.15 Deben ser tomados en consideración como diagnóstico diferencial, sobre todo para el oftalmólogo poco familiarizado con la clínica neurológica. Otras afecciones del sistema nervioso que pueden simular un blefaroespasmo esencial incluyen el hemiespasmo facial y los eventos que provocan cierre palpebral "reflejo" de origen central,20 los cuales en el cuadro se presentan. Evidentemente este es un síntoma ocular por antonomasia que precisa también descartar afecciones clásicas de nuestra especialidad como las queratitis y uveítis, entre otras, que provocan los espasmos verdaderamente reflejos.
El cierre palpebral involuntario puede deberse no solo a contracción del orbicular sino también a un fallo de la contracción del elevador del párpado superior, una condición llamada apraxia de la apertura palpebral frecuente en la enfermedad de Parkinson y otros parkinsonismos asociados, que es un diagnóstico a tener en cuenta cuando falla la toxina botulínica en un caso de presunto blefaroespasmo esencial.23,24 La causa histérica o funcional debe ser siempre un diagnóstico de exclusión.
IMPLICACIONES OCULARES
Las dos asociaciones oculares más frecuentes del blefaroespasmo esencial benigno y otras distonías craneales son el ojo seco y la fotofobia.9 Tradicionalmente se ha considerado que el síndrome de ojo seco es una consecuencia del incremento en la frecuencia y amplitud de la tasa de parpadeo; lo cual conllevaría a una serie de eventos sucesivos que incluyen engrosamiento de la capa lipídica y bloqueo en la evaporación de la capa acuosa. Se ha argumentado también que debido a que cada parpadeo reforma la película lagrimal, un incremento en la frecuencia puede reducir el tiempo de ruptura de la lágrima.25
Sin embargo, estudios retrospectivos muestran resultados significativos que ubican la presencia de síntomas de ojo seco hasta un año antes del inicio del blefaroespasmo esencial. Se postula que pudiera tratarse realmente de la causa de la hiperquinesia facial. El sustento fisiopatológico se explica en relación a una sensibilización del sistema trigeminal desde los receptores de la superficie ocular, lo cual representaría un cambio en las aferencias hacia los núcleos motores del séptimo nervio craneal y una "señal aberrante" en las vías polisinápticas R2 del reflejo de parpadeo.3
La fotofobia es otro signo prominente en asociación con esta enfermedad. La exposición a la luz no solo es desagradable sino que además desencadena los espasmos del orbicular. Se han realizado estudios que sugieren que este síntoma guarda relación con la longitud de onda del estímulo y con la intensidad de la luz a la que el individuo es expuesto, pero cuánto aporta realmente cada elemento a su génesis aún no ha sido dilucidado.3, 26-28
Una explicación etiopatogénica posible es la presencia de aferencias directas de neuronas centrales de la vía visual hacia centros nociceptores en la región oftálmica del complejo trigeminal espinal. Otro mecanismo propuesto es que la constricción pupilar exagerada, evocada por una luz intensa, puede activar receptores iridianos para el dolor.3
Otras implicaciones oculares reportadas en las distonías craneales son el blanqueamiento periocular por irrigación reducida durante la contracción; así como excoriaciones, dermatochalasis, distensión de la piel, ptosis de la ceja y desinserción de la aponeurosis del elevador por los múltiples y repetidos intentos de abrir los ojos manualmente.7 La descripción anecdótica de glaucoma en pacientes con distonías de larga evolución se ha sugerido secundaria a que el cierre forzoso de los párpados puede provocar episodios de incremento de la presión intraocular.29 Hasta un 15 % de los pacientes con distonías focales se comportan como ciegos funcionales.20
TRATAMIENTO
Dentro de las opciones terapéuticas para el manejo de las distonías focales se han incluido una gran variedad de medicamentos: benzodiacepinas, antidepresivos, anticolinérgicos y antiespasmódicos; en todos los casos con resultados poco efectivos.15,20,30 Existen reportes de mejoría parcial y temporal de los síntomas con el uso de l-dopa, e incluso 13 % en la serie de Jankovic y Orsman tuvo una resolución espontánea.20
Los procedimientos quirúrgicos también se han implementado, fundamentalmente en los casos más graves. El más extendido es el propuesto por Fox con resección meticulosa de fibras del orbicular (preservando algo de la porción pretarsal), procerus, corrugador y fibras del nervio facial en el nivel de la fascia postorbicular. La recurrencia luego de la cirugía puede llegar de 30 a 50 % y se describen algunos efectos adversos como ojo seco, linfedema crónico y lagoftalmos.16
Pero sin lugar a dudas, la toxina botulínica es considerada el tratamiento de elección de las distonías focales, entre ellas el blefaroespasmo esencial benigno.31 Su acción farmacológica es el resultado de la quimiodenervación parcial y temporal del músculo en el sitio de la inyección, debido al bloqueo de la liberación de la acetilcolina desde las vesículas presinápticas en la unión neuromuscular.32,33
Existen siete serotipos diferentes de neurotoxinas, de ellas las más disponibles son las tipo A y B. No se han demostrado diferencias relevantes en relación a sus características terapéuticas, a la duración de su efecto ni a la frecuencia de aparición de reacciones adversas;34 aunque la sequedad de mucosas ha sido más señalada tras el uso de toxina tipo B.35 Las formas comerciales popularmente empleadas, Botox y Dysport, corresponden a la neurotoxina A.
Se recomienda que la dosis inicial sea moderada (3,0 U de Botox y 6,0 U de Dysport), la cual puede ser reajustada en las siguientes aplicaciones. El volumen aplicado en cada sitio de inyección depende del músculo tratado y su grado de espasmo; pero no debe exceder 0,1 mL con el fin de evitar su difusión hacia grupos musculares adyacentes. La aplicación requiere realizarse en el plano submuscular, evitando las inyecciones subcutáneas que frecuentemente se acompañan de ptosis palpebral.15
El tratamiento con toxina botulínica tiene un efecto terapéutico que oscila entre 3 y 6 meses y alrededor del 5 % de los pacientes pueden desarrollar anticuerpos contra esta droga provocando poca efectividad en sesiones siguientes.30 Además, los pacientes con blefaroespasmo esencial requieren regularmente dosis más frecuentes y la duración de su efecto es menor si se comparan con los portadores de otras disquinesias como el hemiespasmo facial.33 El tratamiento de los trastornos oculares asociados, particularmente lubricantes y otras modalidades terapéuticas para el ojo seco, puede ser preciso incluso después del tratamiento de denervación como se ha comentado en las secciones precedentes.
CONCLUSIONES
El conocimiento adecuado de las características clínicas de las distonías craneales, particularmente del blefaroespasmo esencial benigno y sus síndromes asociados, revierte gran importancia en la práctica clínica oftalmológica. Los trastornos frecuentes de la superficie ocular asociados a estas afecciones, hasta ahora asumidos como meras complicaciones, hoy generan interrogantes sobre su posible implicación en la génesis de estas entidades. El beneficio final para los pacientes ha de derivarse de un enfoque multidisciplinario que incluya al oftalmólogo. Evidentemente en esta área tenemos una clara deuda aún por saldar.
REFERENCIAS BIBLIOGRÁFICAS
1. Talkow J. Klonische Krampfe der Augenlider: Neurotomie der supraorbitalnerven. Klin Monatsbl Augenheilkd. 1870;8:129-45.
2. Wood HC. Nervous diseases and their diagnosis: a treatise upon phenomena produced by diseases of the nervous system. Philadelphia: Lippincott; 1887.
3. Hallett M, Evinger C, Jankovic J, Stacy M. Update on blepharospasm. Report from the BEBRF International Workshop. Neurology. 2008;71(18):1275-82.
4. Fernández-Álvarez E. Algunas consideraciones prácticas para el manejo de los trastornos del movimiento en la infancia. Rev Neurol. 1999;28(1):53-6.
5. Albanese A. The clinical expression of primary dystonia. Journal of Neurology. 2003;250(10):114551.
6. Albanese A, Barnes MP, Bhatia KP, Fernandez Alvarez E, Filippini G, Krauss JK, et al. A systematic review on the diagnosis and treatment of primary (idiopathic) dystonia and dystonia plus syndromes: report of an EFNS/MDS-ES Task Force. Eur Jl of Neurol. 2006:13(5):43344.
7. Geyer HL, Bressman SB. The diagnosis of dystonia. The Lancet Neurology. 2006;5(9):78090.
8. Albanese A, Lalli S. Is this dystonia? Mov Disord. 2009;24(12):172531.
9. Sanker V, Bressman S. What is new in dystonia?. Current neurology and neuroscience reports. 2009;9(4):278-84.
10. Ochudlo S, Drzyzga K, Drzyzga LR, Opala G. Various patterns of gestes antagonistes in cervical dystonia. Parkinsonism and Related Disorders. 2007;13(7):41720.
11. Neychev VK, Fan X, Mitev VI, Hess EJ, Jinnah HA. The basal ganglia and cerebellum interact in the expression of dystonic movement. Brain. 2008;131(9):2499509.
12. McNaught KS, Kapustin A, Jackson T, Jengelley TA, JnoBaptiste R, Shashidharan P, et al. Brainstem pathology in DYT1 primary torsion dystonia. Annals of Neurology. 2004;56(4):540-7.
13. LeDoux MS. Meige syndrome. What is in a name? Parkisonism and related disorders. 2009;15:(7):483-9.
14. De Vries PM, Leenders KL, Van Der Hoeven JH, De Jong BM, Kuiper AJ, Maurits NM. Abnormal surface EMG during clinically normal wrist movement in cervical dystonia. Eur J Neurol. 2007;14(11):124450.
15. Coscarelli JM. Essential blepharospasm. Seminars in Ophthalmology. 2010; 25(3):1048.
16. Weinstein GS, Anderson RL. Diagnosis and treatment of blepharospasm. En: Smith BC, Della Rocca RC, Nesi FA, editores. Ophtalmic Plastic and Reconstructive Surgery. St Louis: Mosby; 1987. p. 607.
17. Scott AB. Botulinum treatment of blepharospasm. En: Smith Byron C, Della Rocca RC, Nesi FA, editores. Ophtalmic Plastic and Reconstructive Surgery. St Louis: Mosby; 1987. p. 609-12
18. O'Riordan S, Raymond D, Lynch T, Sauders-Pullman R, Bressman SB, Daly L, et al. Age at onset as a factor in determining the phenotype of primary torsion dystonia. Neurology. 2004;63(8):423-6.
19. Defazio G, Martino D, Abbruzzese G, Girlanda P, Tinazzi M, Fabbrini G, et al. Influence of coffee drinking and cigarette smoking on the risk of primary late onset blepharospasm: evidence for a multicentre case control study. J Neurol Neurosurg Psychiatry. 2007;78(8):877-9.
20. Ropper A, Brown R. Tremor, myoclonus, focal dystonias and tics. En: Ropper A, Brown R. Principles of neurology. 8va ed. Philadelphia: Mc Graw-Hill Medical publishing division; 2005. p. 92-4.
21. Miller KM, Okun MS, Fernandez HF, Jacobson CE, Rodriguez RL, Bowers D. Depression symptoms in movement disorders: comparing Parkinson's disease, dystonia, and essential tremor. Movement Disorders. 2007;22(5):66672.
22. Bugalho P, Correa B, Guimaraes J, Xavier M. Set-Shifting and behavioral dysfunction in primary focal dystonia. Movement Disorders. 2008;23(2):2006.
23. Weiss EM, Hershey T, Karimi M, Racette B, Tabbal SD, Mink JW. Relative risk of spread of symptoms among the focal onset primary dystonias. Movement Disorders. 2006;21(8):1175-81.
24. Lamberti P, De Mari M, Zenzola A, Aniello MS, Defazio G. Frequency of apraxia of eyelid opening in the general population and in patients with extrapyramidal disorders. Neurological Sciences. 2002;23(2):81-2.
25. Evinger C, Bao JB, Powers AS, Kassem IS, Schicatano EJ, Henriquez VM, et al. Dry eye, Blinking and Blepharospasm. Movement Disorders. 2002;17 Suppl 2:758.
26. Herz NL, Yen MT. Modulation of sensory photophobia in essential blepharospasm with chromatic lenses. Ophthalmology. 2005;112(12):2208-11.
27. Stringham JM, Fuld K, Wenzel AJ. Action spectrum for photophobia. J Opt Soc Am. 2003;20(10):1852-8.
28. Adams WH, Digre KB, Patel BC, Anderson RL, Warner JE, Katz BJ. The evaluation of light sensitivity in benign essential blepharospasm. Am J Ophtahlmol. 2006;142(1):82-7.
29. Bombana Nicoletti AG, Cabral Zacharias L, Remo S Jr, Matayoshi S. Patients with essential blepharospasm and glaucoma: case reports. Arq Bras Oftalmol. 2008;71(5):74751.
30. Fahn S, Bressman S. Dystonia. En: Rowland LP, Rowland R, editores. Merritt's Neurology. [CD-ROM] 10ma ed. Philadelphia: Lippincott.Williams & Wilkins Publishers; 2000.
31. Simpson DM, Blitzer A, Brashear A, Comella C, Dubinsky R, Hallett M, et al. Assessment: botulinum neurotoxin for the treatment of movement disorders (an evidence-based review): report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Neurology. 2008;70(19):1699706.
32. Bihari K. Safety, effectiveness, and duration of effect of BOTOX after switching from Dysport for blepharospasm, cervical dystonia and hemifacial spasm. Current medical research and opinion. 2005;21(3):433-8.
33. Cannon P, Mackenzie K, Cook A, Leatherbarrow B. Difference in response to botulinum toxin type A treatment between patients with benign essential blepharospasm and hemifacial spasm. Clinical and Experimental Ophthalmology. 2010;38(7):688-91
34. Pappert EJ, Germanson T. Botulinum toxin type B vs. type A in patients with cervical dystonia: randomized, double-blind, noninferiority trial. Movement Disorders. 2008;23(4):5107.
35. Chapman MA, Barron R, Tanis DC, Gill CE, Charles PD. Comparison of botulinum neurotoxin preparations for the treatment of cervical dystonia. Clinical Therapeutics. 2007;29(7):132337.
Recibido: 5 de septiembre de 2011.
Aprobado: 15 de noviembre de 2011.
Dr. Lester Pola Alvarado. Instituto de Neurología y Neurocirugía "Rafael Estrada González". Calle 29 esq D #112. Vedado. La Habana, Cuba. Correo electrónico: lesterpola@infomed.sld.cu