Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión impresa ISSN 0864-2176
Rev Cubana Oftalmol vol.25 no.2 Ciudad de la Habana oct.-dic. 2012
PRESENTACIONES DE CASOS
Síndrome de Charles Bonnet en cuatro casos con atrofia óptica
Charles Bonnet syndrome in four cases with optical atrophy
Dr. Lester Pola Alvarado,I Dr. Yoel Rodríguez Martin,I Dra. Tamara Juvier Riesgo,I Lic. Dayamí Lazo PaezII
I Instituto de Neurología y Neurocirugía "Prof. Dr. José Rafael Estrada González". La Habana, Cuba.
II Hospital Pediátrico Provincial "Pepe Portilla". Pinar del Rio, Cuba.
RESUMEN
El síndrome de Charles Bonnet constituye un trastorno muy poco reportado. En Cuba, que se conozca, no hay referencia de casos publicados hasta este momento. Se caracteriza por la presencia de alucinaciones visuales complejas en individuos con pérdida visual, mentalmente sanos y con conciencia crítica de la naturaleza irreal de sus alucinaciones. Se presentan cuatro casos con este síndrome relacionados con déficit visual secundario a atrofia óptica. Solo el reconocimiento médico temprano de los síntomas del síndrome de Charles Bonnet y la posibilidad de brindar información, estrategias terapéuticas y asesoramiento adecuado, pueden beneficiar a estos pacientes en su nueva condición.
Palabras clave: síndrome de Charles Bonnet, atrofia óptica, alucinaciones visuales.
ABSTRACT
Charles Bonnet syndrome is an underreported disorder. As far as we know, there are no publicized references in Cuba up to the present time. This syndrome involves complex visual hallucinations in visually impaired individuals, who are mentally healthy and have intact cognition of the unreal nature of their hallucinations. Four cases with this syndrome related to loss of vision due to optic atrophy were presented. The early recognition by clinicians of the symptoms of Charles Bonnet syndrome and the possibility of sharing proper information, therapeutic strategies and pieces of advice can help these patients suffering this disease.
Key words: Charles Bonnet Syndrome, optic atrophy, visual hallucinations.
INTRODUCCIÓN
Las alucinaciones visuales pueden presentarse en una variedad de afecciones tales como trastornos psiquiátricos, intoxicaciones exógenas, enfermedades metabólicas y endocrinas, epilepsia, isquemia cerebral, e incluso en estados transicionales intermedios entre el sueño y la vigilia.1,2 Sin embargo, pocos conocen que probablemente la primera comunicación científica documentada de una experiencia alucinatoria fue reportada en 1769 por Charles Bonnet, quien la observó en su abuelo, un individuo con deterioro visual bilateral y mentalmente sano.3 Años más tarde, De Morsier describió un síndrome caracterizado por alucinaciones visuales complejas y nítidas, en ancianos con compromiso visual grave, que además tenían conciencia crítica de la naturaleza irreal de la alucinación; lo que bautizó como síndrome de Charles Bonnet (SCB) en honor a su primer relator.4
La posibilidad de que los pacientes con déficit visual de cualquier causa experimenten alucinaciones, en ocasiones poco agradables, no está presente habitualmente en el pensamiento clínico, particularmente entre los oftalmólogos. Por otra parte, la mayoría de los sujetos no las refieren espontáneamente por temor a ser considerados enfermos irracionales. Esta realidad conduce a que el SCB sea muy poco reconocido entre los profesionales de la salud, y casi nunca diagnosticado. En Cuba, por ejemplo, no existen referencias de casos publicados previamente. Esto fue comprobado luego de una consulta minuciosa en las bases de datos PubMed, CUMED, SciELO y la red Cochrane, con los descriptores: síndrome de Charles Bonnet, alucinaciones visuales, déficit visual y atrofia óptica.
PRESENTACIÓN DE CASOS
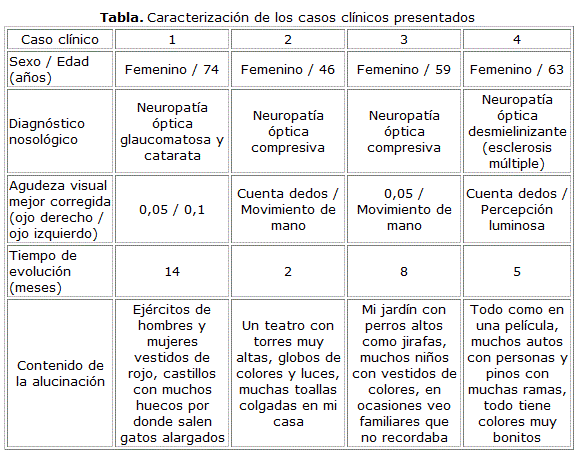
Se presentan cuatro pacientes diagnosticados con SCB en el Departamento de Neuroftalmología del Instituto de Neurología y Neurocirugía, durante el periodo comprendido entre marzo de 2010 y diciembre de 2011. Los datos generales, aspectos clínicos y características de las alucinaciones se muestran en la tabla.
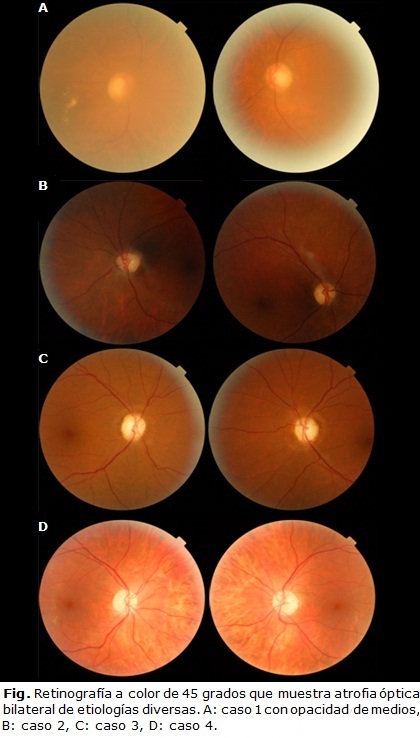
El elemento común para todos fue la presencia de atrofia óptica bilateral (figura), secundaria a neuropatías ópticas de etiología diversa, como principal determinante del déficit visual. Otras causas de alucinaciones visuales fueron descartadas mediante las interconsultas con neurología, psiquiatría y otras especialidades afines.
DISCUSIÓN
El síndrome de Charles Bonnet es un diagnóstico de exclusión; por lo tanto muchas veces, una conclusión difícil. Siempre deben ser descartadas causas neurológicas, psiquiátricas, tóxicas y metabólicas, entre otras, que puedan justificar la aparición de las alucinaciones. La certeza por parte del paciente, aunque a veces no desde el comienzo, de que las alucinaciones son totalmente irreales y por lo tanto no entrañan ningún riesgo, es un criterio elemental.5 La semiología de la experiencia alucinatoria también es de gran ayuda. Generalmente las imágenes percibidas son muy claras y complejas, con formas alargadas (dendropsia) o desfiguradas (prosopometamorfopsia), de colores muy vivos (hipercromatopsia) y que pueden ser estáticas o presentar partes en movimiento. En ocasiones, una misma figura se repite muchas veces (poliopia).1,2,5 Estas características son explícitas en el contenido de las alucinaciones de todos los pacientes de esta serie.
Las alucinaciones se desencadenan fundamentalmente en condiciones de baja iluminación y pueden durar desde pocos segundos hasta horas. Aunque algunos reportes aislados han descrito la asociación de alucinaciones auditivas, el SCB incluye clásicamente solo experiencias visuales.2,5
Los mecanismos fisiopatológicos implicados en la génesis del SCB no han sido completamente dilucidados. Una de las teorías más aceptadas, conocida como "liberadora o deprivativa", argumenta que la ausencia de estimulación visual normal secundaria a cualquier enfermedad ocular puede causar actividad endógena de la corteza visual de asociación provocando alucinaciones.1,2,5 Esto es el equivalente al fenómeno del miembro fantasma después de las amputaciones. La teoría "irritativa", por otra parte, supone la presencia de una lesión cortical previa, que estaría más propensa a descargar espontáneamente cuando la estimulación visual normal está disminuida o abolida.1 El origen retiniano de las alucinaciones también ha sido invocado en virtud a la referencia de que las experiencias pueden ser erradicadas mediante compresión sostenida del globo ocular. Dada las características de las imágenes percibidas, sumamente estructuradas y nítidas, estos autores no comparten esa definición.
El único factor de riesgo que ha podido ser relacionado con la presencia de SCB es el deterioro visual, sin que la gravedad del déficit guarde relación con el contenido y la naturaleza de las alucinaciones.1 Su presentación habitual en ancianos puede reflejar entonces solo la incidencia incrementada de pérdida visual grave en este grupo, aunque se ha descrito anecdóticamente en niños,6 y en esta pequeña serie por ejemplo, el rango oscila entre 46 y 74 años de edad. No existe acuerdo en relación a si hay predilección de género en los estudios revisados, aunque algunos autores plantean que la incidencia es mayor en el sexo femenino,1 y resulta llamativo que estos cuatro pacientes reportados sean mujeres.
La prevalencia del SCB varía ampliamente de un estudio a otro, varía entre 0,4 y 27 %.1,2,7 Esta frecuencia se cree por muchos subestimada, porque históricamente la presencia de alucinaciones ha sido considerada un marcador de inestabilidad psíquica, lo que trae consigo que los pacientes se muestren reacios a manifestarlas con naturalidad. Contribuye también a su bajo registro el poco conocimiento y reconocimiento de la afección por parte de los médicos y trabajadores de la salud.
El síndrome de Charles Bonnet puede ocurrir secundariamente a una multiplicidad de causas de pérdida visual, pero las más reportadas son las enfermedades retinales. Scott8 y otros encuestaron 86 pacientes con disminución grave de la visión de causa retinal, de los cuales 13 (15 %) refirieron alucinaciones visuales estructuradas y solo 2 las habían comunicado a sus médicos de asistencia. En un estudio de 360 pacientes con degeneración macular asociada a la edad avanzada, 97 (27 %) experimentaron SCB, y esta es la serie más amplia publicada.7
La presencia de alucinaciones complejas en enfermedades del nervio óptico ha sido poco documentada, por lo que este reporte de cuatro pacientes con atrofia óptica es novedoso. En 80 casos con baja visión, Tatlipinar9 y otros encuentran 12 con SCB y de ellos, solo 1 con atrofia consecutiva a neuropatía óptica glaucomatosa. Otros dos pacientes con atrofia óptica de diferente etiología no manifestaron experiencias alucinatorias.
No hay un tratamiento de eficacia probada para el síndrome de Charles Bonnet.10 Muchos medicamentos utilizados son sugeridos a partir de pequeñas series, reportes de casos o criterios de expertos, por lo que tienen un nivel de evidencia científica muy bajo. Algunas medidas generales tales como evitar el aislamiento social y mejorar la iluminación en los ambientes donde se desenvuelve el paciente, han sido provechosas para disminuir la frecuencia e intensidad de las alucinaciones.1,5,10 Por otra parte, el enfermo siempre se beneficiará al asegurarse de que las alucinaciones son el resultado de su deterioro visual y no de alguna afección mental, lo cual en casi todos los casos mejora de forma significativa su estado general y su estilo de enfrentamiento a la nueva situación que experimenta.
La creciente tasa de envejecimiento poblacional en Cuba anuncia el incremento del número de personas con déficit visual secundario a degeneración macular asociada a la edad y otras enfermedades oculares. La finalidad de este reporte es llamar la atención de los profesionales de la salud en relación al SCB, tan frecuente en este grupo de enfermos, muy poco conocido y diagnosticado, y con consecuencias potencialmente graves en las esferas biológica y psicosocial de estos sujetos. Además, se pretende aportar casos con síndrome de Charles Bonnet donde la atrofia óptica es el elemento determinante del déficit visual.
REFERENCIAS BIBLIOGRÁFICAS
1. Menon GJ, Rahman I, Menon S, Dutton G. Complex visual hallucinations in the visually impaired: the Charles Bonnet syndrome. Survey of Ophthalmology. 2003;48(1):58-72.
2. Kester E. Charles Bonnet syndrome: case presentation and literature review. Optometry. 2009;80(7):360-6.
3. Hedges T. Charles Bonnet, his life and his syndrome. Survey of Ophthalmology. 2007;52(1):111-4.
4. Koh A, Nakai Y, Shiokawa M, Higa R, Shidara K, Moriyama R, et al. Six cases of Charles Bonnet syndrome presenting in neuro-ophthalmology clinic. Neuro-ophthalmology. 2007;31(5-6):197-200.
5. Schadlu A, Schadlu R, Shepherd JB. Charles Bonnet syndrome: a review. Current Opinion in Ophthalmology. 2009;20(3):219-22.
6. Symonds C, MacKenzie I. Bilateral loss of vision from cerebral infarction. Brain. 1957;80(4):415-55.
7. Khan J, Shahid H, Thurlby DA, Yates JR, Moore AT. Charles Bonnet syndrome in age-related macular degeneration: the nature and frequency of images in subjects with end-stage disease. Ophthalmic Epidemiology. 2008;15(3):202-8.
8. Scott IU, Schein OD, Feuer WJ, Folstein MF. Visual hallucinations in patients with retinal disease. Am J Ophthalmology. 2001;131(5):590-8.
9. Tatlýpýnar S, Kadayýfçýlar S, Eldem B, Türkçüoglu P. Prevalence of photopsias and Charles Bonnet syndrome: evaluation of eighty cases with low vision. Neuro-Ophthalmology. 2001;25(4):193-7.
10. Hartney K, Catalano G, Catalano MC. Charles Bonnet syndrome: are medications necessary? J of Psychiatric Practice. 2011;17(2):137-41.
Recibido: 19 de marzo de 2012.
Aprobado: 4 de mayo de 2012.
Dr. Lester Pola Alvarado. Instituto de Neurología y Neurocirugía "Rafael Estrada González". Calle 29 esq D #112, Vedado. La Habana, Cuba. Correo electrónico: lesterpola@infomed.sld.cu