Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión impresa ISSN 0864-2176
Rev Cubana Oftalmol vol.26 no.3 Ciudad de la Habana sep.-dic. 2013
PRESENTACIONES DE CASOS
Cierre angular agudo bilateral inducido por benzodiazepinas
Bilateral acute angle closure induced by benzodiazepins
Dr. Yoanner Martín Perera, Dr. Yalier Hernández Velázquez, Dra. Darlen Rodriguez Rivero, Dra. Eneida de la Caridad Pérez Candelaria, Dra. Lizet Sánchez Acosta, Dra. Marerneda Domínguez Randulfe
Instituto Cubano de Oftalmología "Ramón Pando Ferrer". La Habana, Cuba.
RESUMEN
El cierre angular agudo o glaucoma agudo como es conocido mundialmente es un cuadro clínico característico producido por un cierre angular brusco, constituye una urgencia oftalmológica que pone en peligro la función visual si no es resuelto satisfactoriamente en las primeras horas de instaurado. El mecanismo fisiopatológico más frecuente es el bloqueo pupilar primario y el tratamiento de elección es la iridotomía láser periférica. Se debe realizar el diagnóstico diferencial con el bloqueo pupilar secundario y con otras causas sin bloqueo pupilar en las que la iridotomía no es suficiente. El cierre angular agudo es generalmente unilateral aunque se puede presentar de forma bilateral desencadenado por el empleo de drogas que producen dilatación pupilar como en el caso clínico que se describe a continuación.
Palabras clave: glaucoma agudo, ángulo cerrado, benzodiazepinas.
ABSTRACT
The acute angle closure or acute glaucoma as it is worldwide known is a characteristic clinical picture that is caused by sudden angle closure, It represents ophthalmological emergency that endangers the visual function if not satisfactorily solved in the first hours of occurrence. The most frequent physiopathological mechanism is primary pupil blocking and the treatment of choice is peripheral laser iridotomy. The differential diagnosis must be made with the secondary pupil blocking and with other causes without pupil blocking in which iridotomy is not enough. The acute angular closure is generally unilateral, although it may appear bilaterally and be caused by the use of drugs that give rise to pupil dilation like the clinical case which was described here.
Keywords: acute glaucoma, closed angle, benzodiazepins.
INTRODUCCIÓN
El glaucoma es la segunda causa de ceguera en el mundo estimándose su prevalencia en alrededor de 70 millones de personas, de éstas, 30 millones sufren glaucoma de ángulo cerrado (GPAC), cuya tasa de prevalencia en mayores de 40 años oscila entre 0,1-0,6 % en individuos de raza blanca, 0,1-0,2 % en los de raza negra, 0,4-1,4 % en asiáticos, 2,1-5,0 % en esquimales, 0,3 % en japoneses y 2,3 % en algunos grupos étnicos de Sudáfrica.1-3
En la mayoría de las poblaciones el GPAC es menos común que el de ángulo abierto, sin embargo en esquimales y en Asia Oriental constituye la forma de presentación más frecuente, siendo responsable en China del 91 % de ceguera bilateral y afecta a más de 1,5 millones de chinos.3
El GPAC es una enfermedad en la que la elevación de la presión intraocular (PIO) ocurre como resultado de la obstrucción del drenaje del humor acuoso por el cierre parcial o completo del ángulo por el iris periférico. La enfermedad es generalmente bilateral aunque la presentación aguda es frecuentemente unilateral, en ambos casos suele ocurrir en ojos predispuestos anatómicamente (localización anterior del diafragma irido-cristaliniano, cámara anterior poco profunda, aumento del grosor del cristalino, córneas pequeñas y longitudes axiles cortas, entre otros factores.4
El cierre angular agudo constituye una urgencia oftalmológica caracterizada por elevación rápida de la PIO que requiere tratamiento médico y/o quirúrgico inmediato para preservar la visión. La edad media de presentación es alrededor de los 60 años aunque puede ocurrir de forma muy rara en pacientes jóvenes y en niños, es más frecuente en personas de raza blanca y el sexo femenino es el más afectado 4:1.3,5
El cuadro clínico característico del cierre angular agudo se produce por aumento brusco de la PIO. Los síntomas clave son el dolor ocular intenso, lagrimeo, visión borrosa que suele iniciarse como halos alrededor de las luces, ojo rojo y disminución de agudeza visual (AV); el dolor se irradia a través del quinto par craneal y puede asociarse a cefalea frontal ipsilateral, náuseas, vómitos, diaforesis y bradicardia. El examen oftalmológico muestra congestión de los vasos epiesclerales y conjuntivales, edema corneal con microbulas epiteliales y engrosamiento del estroma, la pupila generalmente es oval en dirección vertical con midriasis media arrefléxica, la cámara anterior poco profunda con contacto iridocorneal periférico y turbidez del acuoso debido a la celularidad, la PIO está gravemente elevada (60-80 mmHg). Cuando el edema corneal permite realizar la gonioscopía se observa el ángulo cerrado, si es posible realizar la oftalmoscopía se encuentra una papila óptica edematosa, hiperémica y congestión venosa retiniana. Una vez resuelto el cuadro agudo las secuelas pueden ser múltiples: atrofia sectorial del iris, sinequias anteriores y posteriores, lesión endotelial corneal con pérdida celular y opacidades blanquecinas subscapulares anteriores del cristalino (glaucomflecken). La excavación papilar y la afectación del campo visual son poco frecuentes.3-7
Este cuadro agudo puede ser desencadenado en ojos predispuestos por diferentes situaciones: stress emocional, lectura prolongada, pobre iluminación, bajas temperaturas y el empleo de fármacos con efecto midriático. Entre estos fármacos se encuentran los anticolinérgicos, agonistas adrenérgicos, antihistamínicos, antidepresivos, fenotiacidas, inhibidores de la monoaminoxidasa, antiparkinsonianos y ansiolíticos como el clorodiazepóxido y el nitrazepam, benzodiazepinas responsables del caso clínico que presentamos a continuación.1,2,7-9
PRESENTACIÓN DE CASO
Paciente femenina de raza blanca y 71 años de edad, con antecedentes de hipertensión arterial e insuficiencia vascular periférica para lo que lleva tratamiento con captopril (25 mg) 1 tableta diaria y rutascorbín 1 gragea cada 8 horas respectivamente, fue valorada por Psiquiatría debido a ansiedad e insomnio y se le indicó tratamiento con clorodiazepóxido (10 mg) 1 tableta cada 12 horas y nitrazepam (5 mg) 1 tableta antes de dormir. A los 6 días de haber comenzado este tratamiento acude al cuerpo de guardia del Hospital «Enrique Cabrera» remitida desde su área de salud con un cuadro de náuseas, cefalea intensa, dolor ocular y visión borrosa en ambos ojos (AO). En el examen oftalmológico la AV era de cuenta dedos a 1 metro en AO, la biomicroscopía del segmento anterior mostraba hiperemia cilioconjuntival AO, edema corneal epitelial con microbulas, celularidad en la cámara anterior, esta última poco profunda y extremadamente estrecha en la periferia en AO (van Herick10 grado 0), las pupilas en midriasis media arrefléxica, opacidad incipiente del cristalino AO y la PIO era de 56 mmHg en el ojo derecho (OD) y de 49 mmHg en el ojo izquierdo (OI) medida con tonómetro de Goldmann, el fondo de ojo fue realizado con dificultad por opacidad de los medios y no mostraba alteraciones. Por los síntomas y signos que presentaba la paciente se hace el diagnóstico de cierre angular agudo bilateral.
Inmediatamente es ingresada en sala de observaciones y se comienza tratamiento farmacológico de la siguiente forma: timolol (colirio 0,5 %) 1 gota en AO, dosis que fue repetida a los 30 minutos, acetazolamida (500 mg) 1 bulbo endovenoso y lento, manitol (250 cc al 20 %) 1 frasco endovenoso a durar una hora, una vez terminado el frasco de manitol se instiló colirio de pilocarpina al 2 % en AO 1 gota cada 15 minutos hasta completar una hora, como tratamiento antiinflamatorio se utilizó la prednisolona (colirio) 1 gota cada 3 horas en AO. Se le administró además dimenhidrinato (50 mg/1ml) 1 ámpula intramuscular y dipirona (600 mg) 1 ámpula por la misma vía. Se indicó interrumpir el tratamiento con nitrazepam y clorodiazepóxido.
A las 6 horas de instaurado el tratamiento la paciente es reexaminada. La agudeza visual sin corrección era de 0,1 en OD y de 0,2 OI, se observa además hiperemia cilioconjuntival (Fig. 1), menor edema corneal en AO, la cámara anterior continuaba estrecha en AO, Van Herick grado 0 (Fig. 2), la PIO había descendido a 30 y 26 mmHg en OD y OI respectivamente, se realiza gonioscopía y se observa el ángulo cerrado en AO Shaffer4,10 grado 0 (Fig. 3).
El tratamiento de mantenimiento una vez ingresada la paciente en la sala de hospitalización fue el siguiente: manitol (250 cc al 20 %) 1 frasco endovenoso cada 12 horas, acetazolamida (250 mg) 1 tableta cada 8 horas vía oral, cloruro de potasio 1 tableta cada 8 horas. De forma tópica se emplearon en AO colirios de prednisolona 1 gota cada 4 horas, timolol (0,5 %) 1 gota cada 12 horas y pilocarpina (2 %) 1 gota cada 8 horas.
Al mejorar la transparencia corneal se realizó iridotomía láser (Nd:YAG) en AO, a la hora de terminado el proceder se tomó la PIO y las cifras fueron de 24 y 22 mmHg en OD y OI respectivamente, se realizó nuevamente la gonioscopía y se observó que el ángulo estaba abierto en AO, Shaffer grado 2. Se decide dar alta médica a la paciente bajo tratamiento para AO con colirios de prednisolona,1 gota cada 4 horas, timolol (0,5 %) 1 gota cada 12 horas, por vía oral se indicó acetazolamida (250 mg) 1 tableta cada 8 horas y cloruro de potasio 1 tableta tres veces al día.
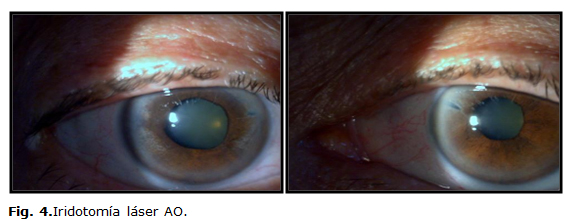
A la semana la paciente es reevaluada en consulta especializada de glaucoma, la AV sin corrección era en OD 0,3 y OI 0,4 (Snellen) y con corrección de 0,6 en AO, se observó iridotomías permeables (Fig. 4), ángulo iridocorneal abierto pero la cámara anterior permanecía ligeramente estrecha en AO, presentaba además opacidad del cristalino en AO y las cifras de PIO fueron de 15 mmHg en OD y 14 mmHg en OI, el fondo de ojo fue visualizado con dificultad por opacidad de medios pero no mostraba alteraciones. Se decide suspender tratamiento hipotensor y antiinflamatorio de forma escalonada y se realiza el cálculo del lente intraocular para extracción extracapsular del cristalino por facoemulsificación con el objetivo de mejorar la agudeza visual y la abertura angular.
DISCUSIÓN
El cierre angular agudo bilateral es un cuadro oftalmológico poco frecuente que puede ser desencadenado por múltiples factores entre los que podemos citar el consumo de fármacos ansiolíticos como las benzodiazepinas. Estos medicamentos inhiben de forma selectiva la recaptación de serotonina y el aumento de sus concentraciones en sangre tiene efectos adversos anticolinérgicos que producen midriasis pupilar y aumento de la PIO secundario al cierre parcial o total del ángulo iridocorneal en pacientes con ojos anatómicamente predispuestos.8,9
Un caso clínico similar a lo ocurrido con nuestra paciente es publicado en el año 2008 por la doctora Virginia Bautista y el doctor Samuel González, en esta ocasión el cierre angular bilateral fue provocado por un antidepresivo muy empleado en Europa llamado paroxetina.11
Otro paciente con igual diagnóstico es publicado por los doctores Massaoutis, Foster y Tags este último desencadenado por el empleo de citolopram.12
El cierre angular agudo bilateral también puede presentarse en pacientes con ángulos abiertos (Shaffer grado 3-4) sin riesgo de cierre debido al consumo de ciertos fármacos que producen edema del cuerpo ciliar y efusión coroidea. El doctor Cabrera Marrero y colaboradores presentaron en el 2007 un caso clínico de cierre angular bilateral secundario a topiramato en una paciente de 25 años de edad con ángulo iridocorneal abierto.13
Cuando se presenta un paciente con un cuadro clínico característico de cierre angular debemos preguntarnos si existe o no bloqueo pupilar, si este es primario o secundario, si la causa es un síndrome de iris en meseta, o bien si existe una causa secundaria que produzca un cierre angular sin bloqueo pupilar.
Es extremadamente útil para el diagnóstico diferencial la exploración de la cámara anterior y del ángulo iridocorneal mediante la gonioscopía, una vez que observamos el ángulo cerrado el siguiente punto es distinguir el mecanismo de bloqueo pupilar de otras formas de cierre angular.1,2,4,6
Si la cámara anterior del ojo afecto es estrecha y simétrica con la del ojo contralateral, nos orientará hacia un bloqueo pupilar primario, mecanismo fisiopatológico más frecuente.1,2,7
Si la cámara anterior central del ojo afecto y la del ojo contralateral son amplias y el paciente es joven, se debe pensar en un síndrome de iris plateau, que muestra en la gonioscopía la presencia de doble loma del iris periférico.1,2,7
Si la cámara anterior del ojo afecto es estrecha pero la del ojo contralateral amplia se debe sospechar la presencia de una causa secundaria de bloqueo pupilar producido por el cristalino (glaucoma facogénico) o de una etiología de cierre angular sin bloqueo pupilar como suele ocurrir en tumores de cuerpo ciliar e iris, inflamaciones intraoculares que provocan sinequias periféricas anteriores, secundario a la contracción de membranas en el glaucoma neovascular o en el síndrome endotelial iridocorneal, u otros.3,4,6
Si la cámara anterior central es mínima o existe contacto corneo-cristaliniano con una cámara anterior profunda en el ojo contralateral y el paciente además presenta antecedente de cirugía ocular se debe descartar un glaucoma maligno.6
Otra forma de presentación es el iris bombé característico del bloqueo pupilar por la presencia de sinequias posteriores, seclusión pupilar por lentes en cámara anterior o subluxadas.6
El desarrollo tecnológico llevado a cabo en Oftalmología en los últimos años ha hecho posible que se cuente hoy con novedosos equipos como la tomografía óptica coherente del segmento anterior y la biomicroscopía ultrasónica que son útiles en el diagnóstico y seguimiento del cierre angular debido a que permiten obtener imágenes de alta resolución del segmento anterior, cuentan además con una serie de programas y herramientas para obtener mediciones exactas de las estructuras involucradas en la fisiopatología del cierre.2,14
El propósito fundamental de la terapia está dirigida a abrir el ángulo eliminando el contacto iris-trabéculo y resolviendo el mecanismo patogénico responsable del bloqueo pupilar, para lograr esto el oftalmólogo debe iniciar tratamiento tópico y sistémico con hipotensores y antiinflamatorios con el fin de disminuir la PIO, el edema corneal y la inflamación del segmento anterior para realizar la iridotomía láser lo antes posible debido a que suele resolver el cuadro en el 75 % de los casos, ésta debe ser realizada en AO porque es conocido y así lo demuestran las estadísticas que entre el 40-80 % de estos pacientes desarrollan un cierre angular en el ojo contralateral en los próximos 5 a 10 años. Si las condiciones oculares no permiten el tratamiento láser, habitualmente cuando el cuadro lleva 48 horas sin resolución, se aboga por la iridectomía quirúrgica, que puede realizarse incluso con córnea no transparente. Algunos autores plantean que se puede realizar identación corneal con un objeto romo para liberar el ángulo, mientras que otros prefieren practicar una paracentesis en cámara anterior cuando el tratamiento farmacológico no es capaz de disminuir la PIO. Es de vital importancia realizar la gonioscopía posterior al tratamiento láser para verificar que se ha resuelto el cierre y que el ángulo se encuentra abierto.1, 2, 3,6
Si el cierre angular es debido a un síndrome de iris plateau la iridotomía periférica no es suficiente y se debe realizar una iridoplastia periférica.1, 2,7
En casos de bloqueo pupilar secundario por presencia de sinequias posteriores o lentes intraoculares es efectiva la iridotomía, por otra parte, si la causa del bloqueo es el cristalino, se mejoran las condiciones oculares y se realiza la facoemulsificación previa iridotomía láser.1, 2, 3,7
Cuando existe una causa secundaria sin bloqueo pupilar, como un glaucoma maligno, debemos evitar la miosis que suele empeorar el cuadro, intentar una iridotomía periférica y dilatar al paciente, si este es pseudofáquicos se debe realizar una capsulotomía posterior o bien la rotura de la hialoides anterior, si no se resuelve el cuadro con estas maniobras se debe valorar la vitrectomía pars plana. En casos de desprendimiento coroideo es útil el empleo de antiinflamatorios esteroideos y ciclopléjicos. Si existen efusiones coroideas grandes en aposición (besos coroideos) o no se reabsorbe con tratamiento médico se debe realizar la evacuación quirúrgica de la misma. 1,2
En aquellos pacientes que las medidas anteriores no han logrado resolver el cuadro y persiste el cierre angular con PIO elevada se debe realizar una trabeculectomía, si es posible con mitomicina C, debido a que la cirugía filtrante presenta en estos casos una eficacia limitada por el alto riesgo transoperatorio en ojos inflamados y congestivos y a las posibles complicaciones postoperatorias que pudieran presentarse, los implantes de drenaje constituyen otra opción terapéutica pero lamentablemente también están relacionados con complicaciones graves.1,2,3,6
Debido a la gravedad del cierre angular y a las secuelas visuales invalidantes que suelen aparecer, cabe preguntarse si no sería necesario evaluar con un estudio gonioscópico aquellos pacientes que serán sometidos a tratamiento con fármacos que inducen midriasis, principalmente los antidepresivos y ansiolíticos que hoy en día se prescriben con mucha frecuencia. Por otra parte se hace necesario que los médicos de atención primaria, especialistas en Psiquiatría y Geriatría informen a los pacientes y familiares sobre los síntomas del cierre angular para que puedan identificarlos y solicitar ayuda de inmediato ante la presencia de alguno de ellos.
REFERENCIAS BIBLIOGRÁFICAS
1. Malyugin B. Glaucoma de ángulo cerrado. En: Garg A, Rosen E. Diagnóstico Clínico Inmediato en Oftalmología. Panamá: Jaypee-Highlights Medical Publishers; 2010. p. 86-93.
2. Marchini G, Marraffa M, Morbio R, Ceruti P. Glaucoma primario de ángulo cerrado. En: Garg A, Rosen E. Diagnóstico Clínico Inmediato en Oftalmología. Panamá: Jaypee- Highlights Medical Publishers; 2010. p. 94-115.
3. Cantos LB. Basic and Clinical Science Course. Glaucoma. San Francisco: American Academy of Ophthalmology; 2008-2009.
4. Kanski JJ. Clinical Ophthalmology. 6ta ed. USA Butterworth: Butterworth Heinemann Elsevier; 2007.
5. Eguía Martínez F, Ríos Torres M, Capote Cabrera A. Manual de diagnostico y tratamiento en oftalmología. La Habana: Editorial Ciencias Médicas; 2009. p. 319-23.
6. Castany M, González Sastre M, Catalá J. Glaucoma agudo. Annals d'Oftalmologia. 2005;13(2):104-11.
7. Castañeda Díez R, Mayorquín Ruiz M, Jiménez Román J. Glaucoma de ángulo cerrado. Perspectiva actual. Rev. Mex. Oftalmol. 2007;81(5):272-82.
8. Alonso Orta I, Alonso López C, Alonso Carbonel L, Calvo Barbado DM, Cires Pujol M, Cruz Barrio MA, et al. Formulario nacional de medicamentos. La Habana: Editorial Ciencias Médicas; 2006. p. 461-71.
9. Junping L, Tripathi RC, Tripathi BJ. Drug-Induced ocular disorders. Drug Safety 2008;31(2):127-41.
10. European Glaucoma Society. Terminología y Pautas para el Glaucoma. European Glaucoma Society; 2004.
11. Bautista Ruescas V, González-Ocampo Dorta S. Glaucoma agudo de ángulo cerrado bilateral 360º inducido por paroxetina. Archivos de Medicina. 2008;4(5):5.
12. Massaoutis, P, Goh D, Foster P, Tags J. Bilateral symptomatic angle closure associated with a regular dose of citalopram, an SSRI antidepressant. Br J Ophthal. 2007;91(8):1086-7.
13. Cabrera Marrero B, Rodríguez Pérez M, Jerez Olivera E, Crespo Llordens A, Rodríguez Melián L, Cabrera López F, et al. Glaucoma agudo de ángulo cerrado bilateral secundario a topiramato. Arch Soc Canar Oftal. 2007;18:55-9.
14. Sánchez Salorio M, García Feijóo J. Pazos González B. Biomicroscopia ultrasónica en oftalmología. Madrid: Tecnimedia Editorial; 1998.
Recibido: 14 de febrero de 2012
Aprobado: 6 de marzo de 2013
Dr. Yoanner Martín Perera. Instituto Cubano de Oftalmología "Ramón Pando Ferrer". Ave. 76 No. 3104 entre 31 y 41 Marianao, La Habana, Cuba. Correo electrónico: darlenrr@horpf.sld.cu