Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión impresa ISSN 0864-2176
Rev Cubana Oftalmol vol.27 no.1 Ciudad de la Habana ene.-mar. 2014
INVESTIGACIÓN
Diagnóstico del queratocono subclínico por topografía de elevación
Diagnosis of the subclinical keratoconus through elevation topography
Dra. Magela Elfa Díaz Rodríguez, Dra. Silvia López Hernández, Dra. María del Carmen Benítez Meriño, Dra. Anabel González Peña, Dra. Judith Cuevas Ruiz, Dr. Justo Luis Noriega Martínez
Instituto Cubano de Oftalmología "Ramón Pando Ferrer". La Habana, Cuba.
RESUMEN
Objetivo: definir parámetros más eficaces de la topografía de elevación para la detección del queratocono subclínico.
Métodos: se estudiaron con topografía Galilei las córneas de 15 pacientes con diagnóstico clínico de queratocono (grupo 1: n = 23 ojos), de 12 pacientes con queratocono subclínico diagnosticados por topografía de elevación (grupo 2: n = 18) y un grupo control de 13 pacientes miopes distribuidos por sexo, edad y equivalente esférico refractivo (grupo 3: n = 25). Se analizaron los siguientes parámetros: localización del ápex, elevación de las caras anterior y posterior de la córnea, paquimetría mínima y profundidad de cámara anterior.
Resultados: la ubicación más frecuente del ápex fue en el sector inferotemporal (52,1 %). El promedio de máxima elevación de la cara anterior fue 40,83 ± 17,75 mm en el grupo 1 y de 16,89 ± 8,22 mm en el grupo 2, donde ambos fueron significativamente diferentes al grupo control (p < 0,02). El promedio de la máxima elevación de la cara posterior fue 73,35 ± 17,73 mm en el grupo 1 y 41,22 ± 9,94 mm en el grupo 2. Ambos resultados fueron significativamente diferentes al grupo control (p < 0,00). El mínimo espesor y la profundidad de cámara anterior también mostraron diferencias estadísticamente significativas entre los grupos estudiados.
Conclusiones: los parámetros de elevación de cara anterior, posterior, paquimetría y profundidad de cámara anterior, medidos en la topografía de elevación con Galilei, difieren significativamente entre individuos normales y con queratocono clínico y subclínico.
Palabras clave: queratocono, topografía corneal, Galilei.
ABSTRACT
Objective: to define the most effective parameters of corneal elevation topography for subclinical keratoconus screening.
Methods: Galilei topography system-based study included corneas from 15 patients with clinical diagnosis of keratoconus (group 1, n = 23 eyes), from 12 patients with subclinical keratoconus (group 2, n = 18 eyes) and a control group of 13 myopic subjects paired in gender, age and refractive spherical equivalent (group 3, n = 25). The following parameters were analyzed: location of the apex, anterior and posterior corneal elevation, minimal pachyimetry and anterior chamber depth.
Results: the most frequent location of the apex was at the inferotemporal sector (52 %). Mean anterior maximum elevation was 40,83 ± 17,75 mm in group 1 and 16,89 ± 8,22 mm in group 2; these results were significantly different from the control group (p < 0,02). Mean posterior maximum elevation was 73,35 ± 17,73 mm in group 1 and 41,22 ± 9,94 mm in group 2, both showing a statistically significant difference from that of the control group (p < 0,00). Minimal corneal thickness and anterior chamber depth also showed statistically significant differences among the three groups.
Conclusions: statistically significant differences were found in anterior and posterior elevation, minimal corneal thickness and anterior chamber depth parameters, as measured by the Galilei system, between the normal myopic subjects, and those with clinical and subclinical keratoconus.
Key words: keratoconus, corneal topography, Galilei.
INTRODUCCIÓN
El queratocono es un trastorno no inflamatorio del espesor estromal, en el que la forma normal de la córnea se distorsiona y desarrolla una deformación similar a un cono, que modifica y altera progresivamente la visión y la hace cada vez más borrosa, con la aparición de una disminución de la agudeza visual por aumento de la miopía, astigmatismo regular o irregular, y el desarrollo de opacidades corneales. Las estadísticas muestran al queratocono como una enfermedad que en nuestros días cuenta con una incidencia de 1/23 000 habitantes, y muestra una prevalencia estimada de 54,5/100 000 habitantes.1-3
La detección precoz de esta enfermedad ha adquirido relevancia en los últimos años por la aparición de ectasias progresivas en queratocono subclínico (QC frustres) como consecuencia de cirugías refractivas, así como ectasias inducidas por ablaciones profundas en la corrección de altas miopías.4,5
Relacionado con el término de queratocono subclínico o frustre, existen controversias sobre su uso. Algunos autores prefieren utilizar el término sospecha de queratocono, ya que un grupo de estos pacientes no llegan nunca a desarrollar la enfermedad. Otro aspecto controversial es su diagnóstico, que es esencialmente topográfico. Existen factores que permiten sospechar esta entidad, tales como: edad del paciente, antecedentes de queratocono familiar, antecedentes personales o familiares de patología sistémica asociada al queratocono, estabilidad refractiva y buena agudeza visual corregida.
Teniendo en cuenta que el queratocono puede poseer elevación posterior de la córnea como manifestación temprana, el análisis preoperatorio de la curvatura posterior de la córnea para detectar una protuberancia posterior de esta es importante a fin de evitar la queratectasia luego de la cirugía LASIK (queratomileusis láser in situ).
El queratocono forma frustre es un hallazgo topográfico de actualidad por ser el factor de riesgo principal de la ectasia posLASIK. En los últimos años, la topografía de elevación ha aportado nuevos datos sobre la cara posterior de la córnea, inaccesible hasta entonces. Cuando hablamos de queratocono forma frustre (QFF) (del latín Frustum-frustre): rudimentario, primitivo). Nos estamos refiriendo a la presencia de datos topográficos anormales, sugestivos de queratocono, en sus fases iniciales cuando aun no habrían hecho aparición los hallazgos clínicos. Indicaría la presencia de una debilidad estructural y una posible predisposición a desarrollar un queratocono clínico. Puede tener una base hereditaria o concurrir otros factores implicados en la patogénesis del queratocono. Amslers en 1938 fue el primero en acuñar el término "queratocono Frustre", al observar mediante discos de Plácido, pequeñas distorsiones de la superficie corneal, que evolucionaron a queratocono clínico tras seguimiento.6-10
Los datos de la superficie posterior de la córnea son problemáticos porque no es una medición directa. En aquellos pacientes con elevación posterior de la córnea incrementada, y que no manifiestan otros cambios, se desconoce si este descubrimiento evidencia queratocono prematuro.11-13
El Galilei Dual Scheimpflug Analyzer es un moderno equipo compuesto por un software y cámaras que pueden captar imágenes en dos y tres dimensiones de la parte anterior del ojo (córnea, iris y cristalino). Es un sistema óptico de alta precisión para la topografía corneal, basado en un sistema de doble cámara giratoria Scheimpflug y disco de plácido; combina la tecnología basada en los discos de plácido (para obtener datos sobre curvatura de alta precisión) y la tecnología Scheimpflug (óptima para obtener datos confiables sobre elevación corneal); analiza 122 000 puntos del segmento anterior del ojo (14 400 puntos de datos en cada mapa). Estos valores son comparados con una esfera de referencia; construye mapas de elevación de la cara anterior y posterior de la córnea, así como otros parámetros biométricos de interés (paquimetría, diámetro corneal, profundidad de cámara anterior). El estudio de los mapas de elevación de la cara posterior de la córnea se ha convertido en la forma más utilizada para determinar la aparición de ectasias subclínicas o iatrogénicas.
El análisis topográfico mediante un sistema Scheimpflug permite predecir qué pacientes tendrán probabilidades de éxito al ser sometidos a una cirugía refractiva. Además, permite identificar aquellas sutiles configuraciones que pueden convertirse en contraindicaciones para aquellos pacientes que se someterán a una cirugía LASIK.14-18 Con el auge de la cirugía refractiva corneal en el mundo y en Cuba, y el advenimiento de nuevos equipos que permiten tener acceso a realizar un análisis detallado de la cara posterior de la córnea, se realizó esta investigación, la cual tuvo como objetivo identificar los parámetros de la topografía de elevación que permitieran diferenciar QC clínicos y subclínicos de córneas sanas.
MÉTODOS
Se realizó un estudio analítico observacional de corte transversal. Se analizaron por topografía de elevación (Galilei Dual Scheimpflug Analyzer) las córneas de 15 pacientes con diagnóstico clínico de queratocono (grupo 1, n = 23 ojos), las córneas de 12 pacientes con queratocono subclínico diagnosticados por topografía de elevación (grupo 2, n = 20 ojos) y un grupo control de 13 pacientes miopes distribuidos por sexo, edad y equivalente esférico refractivo (grupo 3, n = 25 ojos).
Los grupos estudiados fueron casos examinados a lo largo de un año, que cumplían los criterios de inclusión. En aquellos pacientes que usaban lentes de contacto, el examen fue realizado con al menos tres semanas de suspensión de estos. El hallazgo de QC topográfico se hizo durante la evaluación preoperatoria de cirugía refractiva y la adaptación de lentes de contacto o valoración del ojo contralateral en casos de QC clínico unilateral.
Los criterios de inclusión fueron: pacientes con diagnóstico de alguna ametropía. quienes estuvieran de acuerdo en participar en el estudio realizado. Los de exclusión: pacientes que no estuvieran de acuerdo en participar en el estudio; que presentaran ambliopía con agudeza visual mejor corregida < 0,3 en el ojo de menor visión, estrabismo o antecedentes de cualquier cirugía a nivel de los músculos extraoculares, dos o más cirugías refractivas anteriores, glaucoma crónico simple, catarata o esclerosis del cristalino, antecedentes de úlcera corneal herpética, leucoma corneal central y miopía degenerativa.
Se definió como queratocono (QC) clínico la presencia de uno o más de los siguientes signos al examen con lámpara de hendidura: adelgazamiento estromal, encurvamiento cónico de la córnea, anillo de Fleischer, estrías de Vogt, hidrops o leucoma apical, y como queratocono subclínico (QC subclínico) la ausencia de los signos clínicos descritos, acompañada de dos o más de las siguientes alteraciones en la topografía de elevación: 1) queratometría central superior a 47,0 D; 2) diferencia entre queratometría superior e inferior de al menos 1,4 D; 3) distancia del ápex del cono al centro corneal superior a 1,0 mm y 4) diferencias entre queratometrías centrales superiores a 1,0 D entre ambos ojos.
Fueron analizados los siguientes parámetros topográficos y biométricos: queratometrías máxima y mínima, profundidad de cámara anterior (PCA) distancia endotelio-cara anterior cristalino, paquimetría mínima (coincidiendo con el punto mas delgado), máxima elevación respecto a la esfera de referencia de la cara anterior (ECA) y cara posterior (ECP) de la córnea. La esfera de referencia (BFS) compara la córnea a examinar con una superficie de referencia que sería la más próxima a la forma de dicha córnea, representado por elevaciones o depresiones a través de una escala de colores, tomando como referencia los siguientes valores: mapa de elevación anterior normal hasta 10 µ, anormal > 10 µ y mapa de elevación posterior normal hasta 20 µ, anormal > 20 µ, y la localización del ápex del cono en los pacientes con QC clínico, definida como el punto de máxima altura de la cara anterior de la córnea.
Los datos, una vez coleccionados, se vertieron en una base de datos; se utilizaron técnicas de estadística descriptivas como media y desviación estándar y el test de comparaciones múltiples Scheffé. En todas las pruebas estadísticas se exigió un nivel de significación estadística del 95 %.
Se cumplieron cabalmente las normas de Helsinki para la experimentación en humanos. Para el desarrollo del estudio se obtuvo el consentimiento informado de las personas que participaron en la investigación, documento donde se exponen los principios de beneficio del proceder y legalidad del trabajo, así como la autonomía de los sujetos para decidir participar o abandonar este. La aprobación fue constatada mediante la firma de estos individuos en el documento de las variables estudiadas en cuestión.
RESULTADOS
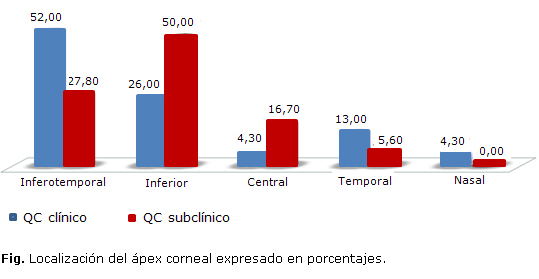
La localización del ápex del cono, definida como el punto de máxima altura de la cara anterior de la córnea (Fig.), fue en el 52 % (n = 12); inferotemporal 26 % (n = 6); inferior 4,3 % (n = 1); central 13 % temporal (n = 3) y 4,3 % nasal (n = 1).
El promedio de máxima elevación de la cara anterior fue 40,83 ± 17,75 µ en el grupo 1, y de 16,89 ± 8,22 µ en el grupo 2 (tabla). Ambos mostraron diferencias estadísticamente significativas al grupo control (p < 0,02).
El promedio de la máxima elevación de la cara posterior fue 73,35 ± 17,73 µ en el grupo 1 y 41,22 ± 9,94 mm en el grupo 2 (tabla). Ambos resultados fueron significativamente diferentes al grupo control (p < 0,00).
La profundidad de cámara anterior fue de 3,58 ± 0,07 en el grupo 1 y de 3,24 ± 0,25 en el grupo 2 (p < 0,161); el valor de paquimetría mínima fue de 428,57 ±55,93 en el grupo 1 y 473,56 ± 31,68 en el grupo 2 (tabla). Ambos resultados mostraron diferencias estadísticamente significativas al grupo control (p < 0,00).
DISCUSIÓN
El queratocono (QC) es una ectasia de la córnea de causa desconocida, cuyos signos clínicos están bien definidos, así como los cambios en la curvatura anterior detectados con la videoqueratoscopia, o topografía corneal computarizada, que pueden en algunos casos preceder a las manifestaciones detectables a la biomicroscopia óptica (QC subclínico).
El diagnóstico del QC en etapas precoces de la enfermedad ha adquirido importancia en la última década, por la evidencia de ectasias inducidas por procedimientos refractivos corneales en pacientes con QC subclínico. La videoqueratoscopia y la topografía corneal computarizada han sido el instrumento más utilizado para la detección de esta enfermedad en la evaluación preoperatoria de candidatos a cirugía refractiva.
Los mapas de curvatura de la cara anterior de la córnea obtenidos por videoqueratoscopia o topografía corneal computarizada pueden verse alterados por irregularidades de la superficie, uso crónico de lentes de contacto o ablaciones intraestromales con láser Excímer, por lo que su utilidad es limitada para el diagnóstico precoz de ectasias.
La topografía de elevación (Galilei) es un instrumento que realiza una reconstrucción tridimensional del segmento anterior del ojo a partir de doble cámara "Scheimpflug" de alta resolución. El estudio de los mapas de elevación de la cara posterior de la córnea se ha convertido en la forma más utilizada para determinar la aparición de ectasias subclínicas o iatrogénicas.19-21
El presente trabajo demuestra que los valores de elevación de la cara anterior, la elevación de la cara posterior y la paquimetría son significativamente diferentes en pacientes con QC clínico o subclínico en relación con un grupo control; el grupo control compuesto por pacientes con equivalente esférico refractivo similar a los grupos de estudio.
El ápex del cono en el presente estudio se localizó en el sector inferotemporal en más de la mitad de los casos con queratocono clínico, hallazgo que coincide con el estudio de Demirbas y Pflugfelder,22 el estudio de Auffarth23 y Arntz y Durán24 realizado con Orbscan. En nuestro grupo de pacientes con QC subclínico, la localización más frecuente fue inferior, lo que supondría un desplazamiento hacia temporal del ápex según progresa la enfermedad.
La elevación de la cara anterior fue de 40 µ en el grupo de QC clínico y 16 µ en el grupo de QC subclínico, significativamente superiores al grupo control (3 µ). Arntz y Durán24 encontraron una elevación promedio de la cara anterior de 126,23 ± 57,78 µ (rango 35-264) y de 20,35 ± 8,04 µ (rango 10-40) en los pacientes con queratocono clínico y subclínico respectivamente. Esta diferencia pudiera responder a un estadio clínico más avanzado de los pacientes estudiados por este autor.
Rao25 estudió pacientes sospechosos de QC y encontró una elevación de la cara posterior de 44 ± 25 micras. En nuestra serie de QC subclínicos, la elevación de la cara posterior fue de 41,22 ± 9,94 µ (rango 36,28 - 46,16). La elevación posterior promedio del grupo control en nuestro estudio fue de 6,60 ± 4,68, y el grupo control del estudio de Arntz y Durán24 mostró un valor de 28,85 ± 11,82 µ, lo que puede estar relacionado con una sobrestimación de los valores validados como normal de elevación para cada equipo, en este caso comparando Galilei y Orbscan.
Los valores de mínima paquimetría fueron de 428 y 473 µ en los grupos de QC clínico y subclínico respectivamente, cifras significativamente inferiores al grupo control (532 µ.
Arntz y Durán24 encontraron en su estudio valores de paquimetria estadísticamente significativas entre QC subclínico y grupo control. Rao y otros25 no demostraron diferencias estadísticamente significativas entre QC subclínico y grupo control. Lui26 encontró en ojos sanos un valor promedio de 550 µ, y Auffarth23 cifró en 457 micras el espesor mínimo en pacientes con QC. Más recientemente se ha podido demostrar que la paquimetría es un valor útil en el diagnóstico del QC subclínico, que lo diferencia del adelgazamiento que se puede encontrar por el uso de lentes de contacto.27
La profundidad de la cámara anterior (distancia endotelio-cara anterior cristalino) es un parámetro biométrico adicional que ofrece Galilei. En nuestro estudio la profundidad de cámara anterior en QC clínico y subclínico fue de 3,58 y 3,24 mm respectivamente, superiores al grupo control (3,14 mm).
La principal utilidad clínica de estudiar las córneas de pacientes con QC clínico y subclínico con Galilei, es poder detectar el riesgo de desarrollo de ectasia. Estos parámetros podrían ser extrapolados a la evaluación preoperatoria y posoperatoria de cirugía refractiva. En el presente estudio, tanto la elevación de la cara anterior y de la posterior de la córnea, así como la paquimetría, demostraron ser diferentes en los tres grupos estudiados.
En conclusión, los parámetros de elevación de cara anterior, posterior, paquimetría y profundidad de cámara anterior, medidos en la topografía de elevación con Galilei, difieren significativamente entre individuos normales y con queratocono clínico y subclínico.
REFERENCIAS BILIOGRÁFICAS
1. Mora M, Bonilla C, Vargas O. Queratocono: una revisión y posible situación epidemiológica en Colombia. Nova-Publicación científica en Ciencias Biomédicas. 2007;5(8):185-96.
2. Güell JL. Are intracorneal rings still useful in refractive surgery? Curr opin Ophthalmol. 2005;16(1):260-5.
3. Carmi E, Defossez-Tribout C, Gaury O, Cene S, Tramier B, Milazzo S, et al. Ocular complications of Atopic dermatitis in children. Acta Derm Venereol. 2006;86(3):515-7.
4. Abad JC, Awad A, Kurstin JM. Hyperopic keratoconus. J Refract Surg. 2007;23(5):520-3.
5. Siganos D, Ferrara P, Chatzinikolas K, Bessis N, Papastergiou G. Ferrara intrastromal corneal rings for the correction of Keratoconus. J Cataract Refract Surg. 2002;28(11):1947-51.
6. Noticias de Investigación. Nuevas tecnologías ayudan al diagnóstico del queratocono subclínico. Eurotimes. 2006:406-7.
7. Unal M, Yücel I, Akar Y, Akkoyunlu G, Ustünel I. Recurrence of keratoconus in two corneal grafts after penetrating keratoplasty. Cornea. 2007;26(3):362-70.
8. Kim H, Kim HJ, Joo CK. Comparison of forward shift of posterior corneal surface after operation between LASIK and LASEK. Ophthalmologica. 2006;220(1):37-42.
9. Randleman JB, Woodward M, Lynn MJ, Stulting RD. Risk assessment for ectasia after corneal refractive surgery. Ophthalmology. 2008;115(1):37-50.
10. Vicente D, Clinch TE, Kang PC. Changes in posterior corneal elevation after laser in situ keratomileusis enhancement. J Cataract Refract Surg 2008;34(5):785-8.
11. Lim L, Wei RH, Chan WK, Tan DT. Evaluation of keratoconus in Asians: Role of Orbscan II and Tomey TMS-2 Corneal Topography. Am J Ophthalmol. 2007;143(3):390-400.
12. Barraquer R, De Toledo M, Torres E. Distrofias y Degeneraciones corneales. Barcelona: Espaxs Publicaciones Médicas; 2004.
13. Alió J, Artola A, Hassanein A, Haroun H, Galal A. One or 2 Intacs segments for the correction of keratoconus. J Cataract Refract Surg. 2005;31(5):943-53.
14. Morcillo Laiz R, Muñoz Negrete F, Durán Poveda S. La cámara Scheimflug rotacional Pentacam. Actualizaciones Tecnológicas en Oftalmología. 2006;4(1):289-95.
15. Benjamín B, Agarwal A. Wavefront Analysis, Aberrómetros y Topografía corneal. Panamá: Higl Opthalmol. 2003;3(1):65-6.
16. SIS Port Switzerland, GALILEI™ Operator Manual 2005:2-5.
17. Benjamin B, Agarwal A. Wavefront Analysis, Aberrómetros y Topografía corneal. Higl Opthalmol. 2003;2(1):72-89.
18. Alvarado Castillo B, Vázquez Maya L. Cambios en la elevación posterior corneal en pacientes sometidos a LASEK. Rev Med Hosp Gen Mex. 2007;70(1):12-7.
19. Agarwal A. Cómo evaluar la curvatura posterior de la córnea adquiere importancia en los candidatos a la cirugía LASIK. J Refract Surg. 2009;32(1):13-9.
20. Sun HJ, Park JH, Kim S. Stability of the posterior corneal surface after laser surface ablation for myopia. Cornea. 2009;28(9):1019-22.
21. Du CX, Shen Y, Huang ZM, Xin SH. Characteristics and correlative factors of posterior corneal surface changes after laser in situ keratomileusis. Zhonghua Yan Ke Za Zhi. 2005;41(6):488-91.
22. Demirbas NH, Pflugfelder SC. Topographic pattern and apex location of keratoconus on elevation topography maps. Cornea. 1998;17(5):476-84.
23. Auffarth GU, Wang L, Volcker HE. Keratoconus evaluation using the Orbscan Topography System. J Cataract Refract Surg. 2000;26(2):222-8.
24. Arntz A, Durán JA, Pijoán JI. Diagnóstico del queratocono subclínico por topografía de elevación. Arch Soc Esp Oftalmol. 2003;78(12):645-9.
25. Rao SN, Raviv T, Majmudar PA, Epstein RJ. Role of Orbscan II in screening keratoconus suspects before refractive corneal surgery. Ophthalmology. 2002;109(9):1642-6.
26. Lui Z, Huang AJ, Pflugfelder SC. Evaluation of corneal thickness and topography in normal eyes using the Orbscan corneal topography system. Br J Ophthalmol. 1999;83(7):774-8.
27. Pflugfelder SC, Liu Z, Feuer W, Verm A. Corneal thickness indices discriminate between keratoconus and contact lens-induced corneal thinning. Ophthalmology. 2002;109(12):2336-41.
Recibido: 26 de enero de 2013.
Aprobado: 19 de abril de 2013.
Dra. Magela Elfa Díaz Rodríguez. Instituto Cubano de Oftalmología «Ramón Pando Ferrer». Ave. 76 No. 3104 entre 31 y 41 Marianao, La Habana, Cuba. Correo electrónico: noraera@infomed.sld.cu