Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión On-line ISSN 1561-3070
Rev Cubana Oftalmol vol.29 no.2 Ciudad de la Habana abr.-jun. 2016
INVESTIGACIÓN
Estereopsia en niños pseudofáquicos
Stereopsis in pseudophakic children
Haymy Caridad Casanueva Cabeza, Teresita de Jesús Méndez Sánchez, Yanileydis González Blanco, Alejandro Arias Díaz, Rosa María Naranjo Fernández
Instituto Cubano de Oftalmología "Ramón Pando Ferrer". La Habana, Cuba.
RESUMEN
La estereopsia es el grado máximo que nos brinda la binocularidad y se desarrolla en los niños entre los 3 y 6 meses.
Objetivo: determinar la presencia de estereopsia en niños pseudofáquicos, así como los factores asociados a la presencia de estereopsia en estos pacientes.
Métodos: se realizó un estudio descriptivo, longitudinal y retrospectivo donde se incluyeron 25 niños mayores de 8 años previamente operados de catarata pediátrica en el Instituto Cubano de Oftalmología "Ramón Pando Ferrer", que acudieron a la consulta entre junio y noviembre del año 2015. Se determinaron las variables estereopsia, lateralidad, origen de la catarata, edad de diagnóstico, edad de la cirugía y agudeza visual mejor corregida.
Resultados: la estereopsia fina (60" o menos) se detectó en el 28 % de los pacientes, y en el 68 % algún grado de esta. Fue más frecuente en los pacientes con pseudofaquia bilateral y con cataratas traumáticas o del desarrollo, pero sin mostrar diferencias significativas. Todos los pacientes con estereopsia presentaron una agudeza visual mejor corregida mayor de 0,5 en su ojo de peor visión, y estadísticamente este resultado fue significativo.
Conclusiones: la cirugía de catarata pediátrica permite desarrollar estereopsia. La agudeza visual posoperatoria es un factor determinante de esta.
Palabras clave: catarata pediátrica; estereopsia; agudeza visual.
ABSTRACT
Stereopsis is the highest degree of binocularity and occurs in children aged 3 to 6 months of life.
Objective: to determine stereopsis in pseudophakic children as well as the factors involved in stereopsis in these patients.
Method: a retrospective, longitudinal and descriptive study of 25 children older than 8 years, who had been previously operated on of pediatric cataract in the "Ramon Pando Ferrer" Cuban Institute of Opthalmology. They went to the hospital from June to November, 2015. The variables were stereopsis, laterality, origin of cataract, age at diagnosis, age at the time of surgery and best corrected visual acuity.
Results: fine stereopsis (60" or less) was detected in 28 % of the patients, and some degree of it in 68% of them. It was more frequent in patients with bilateral pseudophakia and with traumatic or developmental cataract, but differences were not significant. All the stereoscopic patients had best corrected visual acuity over 0.5 in its worst vision eye, being this result statistically significant.
Conclusions: the pediatric cataract surgery allows developing stereopsis and the postoperative visual acuity is a determining factor.
Key words: pediatric cataract; stereopsis; visual acuity.
INTRODUCCIÓN
La visión binocular consiste en la coordinación e integración de la imagen que recibe cada ojo por separado en una percepción binocular única. Su funcionamiento adecuado depende de tres factores: la anatomía del aparato visual, el sistema motor que coordina el movimiento de los ojos y el sistema sensorial a través del cual el cerebro recibe e integra las dos percepciones monoculares.1
El parámetro por el cual se mide la función binocular es la agudeza visual estereoscópica (AVE), estereoagudeza o umbral de estereopsis, que proviene del griego imagen sólida: estero= sólido,2 y se define como la menor disparidad binocular que puede ser detectada por un individuo. Se mide en segundos de arco, minutos de arco o grados.3
Existen varios métodos para la determinación de la estereopsia, como son el Titmus, el Wirt, el TNO y el Lang. Los dos primeros no miden exclusivamente estereopsia surgida de disparidad binocular, sino que están contaminados de señales de profundidad no estereoscópicas,4,5 por lo cual el paciente puede acertar la respuesta si realiza un desplazamiento lateral de la mirada o fija alternadamente con uno y otro ojo, lo que puede evidenciar falsos positivos.
Por el contrario, el TNO y el Lang se basan en puntos aleatorios. Contienen solo señales de disparidad binocular para construir la percepción de estereopsia; brindan sensación de estereopsia real que solo puede existir en presencia de binocularidad normal. Son de fácil comprensión y consecuentemente permiten su uso en niños preverbales.3
La estereopsia se desarrolla rápidamente entre los 3 y los 6 meses de edad.5,6 El desarrollo neural normal de las células corticales binoculares requiere una imagen retinal clara durante el período crítico de desarrollo visual (desde el nacimiento hasta los 8 años de edad). Los valores normales de estereopsia en niños aún no están totalmente definidos, ya que un factor importante en su determinación es la colaboración de este. Coopers y otros determinaron la estereopsia en niños de 3 a 11 años utilizando varios métodos, y concluyeron que los valores normales del adulto se logran a partir de los 7 años.7 Taylor y Lynn utilizaron la prueba de Randot en niños de 3 a 7 años y obtuvieron los siguientes resultados: 3 años (100"), 4 años (70"), 5 años (50"), 6 años (40") y 7 años (45").8 Arias Díaz, y otros, al evaluar la estereopsia con TNO en 500 niños entre 5 y 7 años, concluyeron que esta aumenta con la edad, pues sus resultados expusieron que los 60" fueron alcanzados por el 67,3 % de los niños con 5 años, el 85,3 % de los que tenían 6 años y el 88 % de los de 7 años.9
El desarrollo de la estereopsia posterior a la cirugía de catarata pediátrica constituye el reto actual de los cirujanos, pues ya es evidente la mejoría en los resultados visuales con el implante del lente intraocular (LIO).10-13 La edad en que surge la catarata, su morfología, la lateralidad y la demora en su corrección quirúrgica son algunos de los factores que se evalúan para el logro de esta.14 Según Pavlovic, los ojos de niños con catarata avanzada que requieren cirugía presentan usualmente algún grado de ambliopía previo a la cirugía.15 Jeffrey y otros reportaron que la experiencia visual temprana mejora el resultado de la binocularidad en niños después de la cirugía de catarata congénita monocular y también es probable que esta experiencia sea aplicada en los casos bilaterales. Una excelente visión monocular es generalmente reconocida como prerrequisito de la estereoagudeza fina.16
Esta investigación tuvo como finalidad determinar la agudeza visual estereoscópica (AVE) en pacientes operados de catarata en el Servicio de Pediatría del Instituto Cubano de Oftalmología "Ramón Pando Ferrer", así como describir los factores asociados a la presencia de estereopsia en pacientes pseudofáquicos.
MÉTODOS
Se realizó un estudio descriptivo, longitudinal y retrospectivo en 25 pacientes previamente operados de catarata pediátrica en el Servicio de Pediatría del ICO "Ramón Pando Ferrer" y que acudieron a consulta entre junio y noviembre del año 2015. Como criterios de inclusión se tomaron los pacientes mayores de 8 años con pseudofaquia uni o bilateral por ser la edad más aceptada que concluye el tratamiento de rehabilitación visual. Se excluyeron pacientes con otras afecciones oculares como: lesiones corneales, persistencia de la vasculatura fetal, retinopatía de la prematuridad, hipoplasia foveal, desprendimiento de retina, glaucoma u otras que pudieran afectar la agudeza visual. Se excluyeron además pacientes con retardo mental que no cooperaran con la determinación de la agudeza visual y la estereopsia, así como pacientes con estrabismo y nistagmo.
Los datos se obtuvieron a partir del interrogatorio y el examen oftalmológico recogido en las historias clínicas de los pacientes. A todos se les realizó medición de la AVE con la corrección óptica actualizada incluyendo adición para cerca en los pacientes con pseudofaquia bilateral. Las variables utilizadas fueron las siguientes:
- Agudeza visual estereoscópica (AVE): medido con la prueba TNO. Se distribuyeron en tres grupos:
- Grupo 1: pacientes con 60" o menos.
- Grupo 2: pacientes con más de 60", incluyendo estereopsia cualitativa.
- Grupo 3: pacientes sin estereopsia.
- Lateralidad: monocular o binocular.
- Origen de la catarata: congénita, del desarrollo o traumática.
- Edad de diagnóstico: expresada en años y meses. Se consideró a partir del momento en que tiene criterio quirúrgico la catarata.
- Edad de la cirugía: expresada en años y meses. En los pacientes con pseudofaquia bilateral se consideró la edad a la que se realizó la segunda cirugía.
- Agudeza visual mejor corregida (AVMC): se determinó con tablilla de Snellen a 6 metros y corrección óptica.
La prueba TNO consiste en siete planchas que tienen figuras que solo se perciben a través de anteojos rojo-verde cuando existe visión binocular. Las tres primeras planchas de información cualitativa indican si existe o no estereopsia; la número cuatro es una prueba de supresión que informa cuál es el ojo dominante. Las tres últimas planchas (V-VII) son de información cuantitativa. Son discos a los cuales les falta un sector y que responden a 6 niveles de estereoagudeza, dos figuras para cada nivel. La disparidad estereoscópica testificada con el TNO va de 480 a 15 segundos de arco.3
Se decidió excluir del estudio los pacientes menores de 8 años por considerarse ese período crítico en el desarrollo visual y, por tanto, potencialmente mejorable la agudeza visual y con esto la estereopsia. Con la información obtenida se confeccionó una base de datos en Excel de Microsoft Office. Los datos se resumieron en tablas y gráficos expresados en frecuencias absolutas y relativas. Para la comparación de las distribuciones de frecuencia se utilizó la prueba de probabilidades exactas de Fisher, asumiendo comparar el grupo con algún grado de estereopsia (Grupos 1 y 2) con los pacientes sin estereopsia (Grupo 3). Se trabajó con un nivel de significación estadística de 0,05.
RESULTADOS
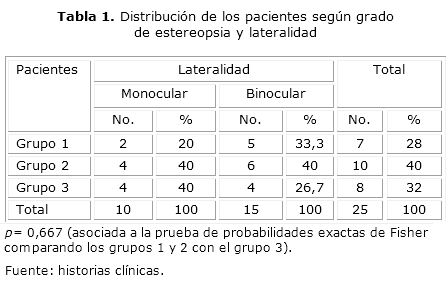
El grupo de estudio estuvo constituido por 25 pacientes de los cuales 14 eran del sexo masculino y 11 del sexo femenino. Al distribuirlos por grupos de acuerdo con el grado de estereopsia, 7 pacientes integraron el grupo 1 (60" o menos), 10 se incluyeron en el grupo 2 (más de 60") y 8 en el grupo 3 (sin estereopsia). De los 7 pacientes con 60" o menos de estereopsia 5 presentaron catarata binocular y 2 monocular. En el grupo 2 también predominaron las cataratas binoculares (11 vs. 5) mientras que en el grupo 3, un total de 4 pacientes fueron operados de un ojo y la misma cantidad de ambos ojos (tabla 1).
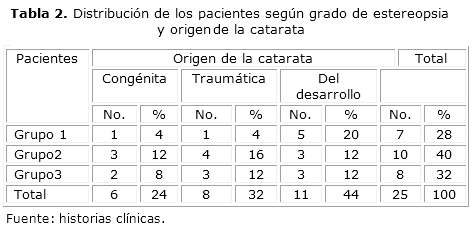
La tabla 2 refleja la distribución de los pacientes según el grado de estereopsia y el origen de la catarata. De los 7 pacientes con 60" o menos de estereopsia, 1 tuvo catarata traumática, 5 del desarrollo y 1 catarata congénita. En el grupo de 10 pacientes con más de 60", 4 correspondieron a cataratas traumáticas, 3 a cataratas congénitas y 3 del desarrollo. En el grupo de pacientes sin estereopsia, 2 fueron congénitas, 3 traumáticas y 3 del desarrollo. Desde el punto de vista estadístico la variable lateralidad en la muestra estudiada no mostró diferencias significativas.
La edad media de diagnóstico de la catarata fue de 6,8 años en el total de los pacientes y al distribuirlos por grupos de estudio fue de 5,8 años en el grupo 1, de 7,9 años en el 2 y de 6,8 años en el grupo 3. En los pacientes con algún grado de estereopsia, el tiempo medio entre diagnóstico y cirugía fue de 3 meses, mientras que en los que no desarrollaron estereopsia fue de 1 año y 6 meses (tabla 3). La agudeza visual media en los pacientes del grupo 1 fue de 0,9, en el grupo 2 de 0,7 y en el grupo 3 de 0,6.
La tabla 4 muestra la distribución de los pacientes según la agudeza visual, considerada como buena los valores por encima de 0,5. Todos los pacientes con estereopsia presentaron en el ojo de peor visión más de 0,5, mientras que de los pacientes del grupo 3 más de la mitad tuvieron en su peor ojo menos de 0,5.
DISCUSIÓN
La técnica quirúrgica de la catarata pediátrica se ha venido perfeccionando en las últimas décadas y con esto los resultados visuales son superiores. El Servicio de Oftalmología Pediátrica del Instituto Cubano de Oftalmología asume quirúrgicamente cada año aproximadamente 100 pacientes con catarata pediátrica donde se incluyen congénitas, del desarrollo y traumáticas. Al utilizar como prueba de medición el TNO, se determina estereopsia solo surgida de disparidad binocular, sin la presencia de pistas monoculares. En este estudio se esperan resultados inferiores de binocularidad con respecto a la mayoría de los estudios donde se aplican la prueba de Titmus, por ser el más ampliamente difundido, o el Randot Stereo, preferible ante niños prevervales.7
En la muestra estudiada, de 25 pacientes mayores de 8 años operados de catarata pediátrica el 68 % resultó tener algún grado de estereopsia. Al comparar estos resultados con estudios previos, resultan el doble que lo obtenido por Zubcov en una muestra de 31 pacientes, donde 10 de ellos presentaron estereopsia, lo que representa el 32 %.17
La mayoría de los autores consultados particularizan sus estudios en pacientes con pseudofaquia monocular o binocular. Para hacer comparables los resultados en nuestra investigación, de los 10 pacientes con pseudofaquia monocular, el 60 % representa los 6 con estereopsia, muy similar a Brown y otros, que en una muestra de 13 pacientes con pseudofaquia monocular obtuvieron el 62 % de estereopsia.18 Por el contrario Hosal, de 171 pacientes, solo 11 desarrollaron visión binocular (6,4 %).19 De los 15 pacientes con pseudofaquia bilateral, el 73,3 % manifestó función binocular. En similares condiciones Malcom obtuvo el 82 % de estereopsia en 17 pacientes.20
El mayor porcentaje de autores consideran la estereoagudeza fina por debajo o igual a 60"; no obstante, es muy variable la clasificación que se utiliza en la bibliografía para evaluar como buena o mala la función binocular. En este estudio, 7 pacientes presentaron 60" o menos, lo que representa el 28 %. Entre los 10 pacientes con cirugía monocular, el 20 % se incluye dentro de este rango, y el 40 % tiene algún grado de estereopsia mayor de 60". Parks y otros determinaron 6 pacientes con menos de 100" (12,8 %) para una muestra de 47.21 Por su parte, Kim y Plager marcaron la diferencia a partir de 400", y de 38 pacientes con pseudofaquia monocular el 55,3 % se mostró por debajo y el 44,7 % por encima del valor pautado.22 Para estos últimos autores todos los pacientes presentaron algún grado de estereopsia. En los casos bilaterales el 33,3 % presenta estereoagudeza fina (60" o menos) y el 40 % por encima de este valor.
Kim DHy otros afirman lograr buena o moderada función binocular en niños con cataratas congénitas binoculares densas sin alteraciones del segmento posterior. No obstante, solo el 18,9 % de sus pacientes tuvieron esta condición.23 Por su parte, Malcom, a nuestro juicio, es más objetivo cuando plantea que a pesar de que la fusión y alguna estereopsia está presente en la mayoría de los pacientes, la estereopsia fina es infrecuente en niños pseudofáquicos.20 Ambos se basaron en estudios de casos bilaterales.
De acuerdo con el origen de la catarata, la mayor parte de los pacientes que integran el grupo 1 (5 de 7) tuvieron cataratas del desarrollo. En los grupos 2 y 3 las diferencias no fueron marcadas. No se encontraron estudios donde se evidencie el grado de estereopsia con respecto al origen de la catarata, pero esta variable está muy relacionada con la edad de aparición de esta y con la edad de la cirugía, por lo que se analizan en conjunto. Sandoval espera que haya un pobre desempeño en la visión estereoscópica en pacientes con catarata congénita; sin embargo, el éxito es resultado de la aplicación de cirugía precoz, con buena técnica quirúrgica, corrección óptica y tratamiento de ambliopía.24
Por lo general, las cataratas traumáticas ocurren posterior al primer año de vida cuando los niños son más vulnerables a los accidentes por iniciar la marcha y sobre todo después de los 5 años al comenzar la vida escolar. Esto asegura haber desarrollado binocularidad y, por tanto, un rápido establecimiento de la transparencia de los medios puede posibilitar la recuperación de esta. Similar ocurre en las cataratas del desarrollo, que al considerarse quirúrgicas más tardíamente (por encima de 5 años generalmente), no debe afectarse en gran medida la agudeza visual estereoscópica. La ruptura prolongada de la visión binocular, así como una inadecuada rehabilitación posoperatoria, entorpecen el establecimiento de la visión estereoscópica en estos pacientes.
En las cataratas congénitas, por el contrario, se ha determinado que el mejor resultado visual se obtiene cuando se intervienen de manera precoz,25 entre las 6 y 8 semanas en las bilaterales y entre las 4 y 6 semanas en las unilaterales.10 Si recordamos que la estereopsia comienza a desarrollarse a los 3 meses, de cumplirse este requisito -incluyendo la rehabilitación posterior con lentes o espejuelos afáquicos y el esquema de oclusiones- no se afectaría en gran medida este parámetro; pero por disímiles razones, el tiempo de la cirugía no se cumple con rigurosidad y esto conlleva resultados menos satisfactorios.
Al respecto, Malcom alerta a los cirujanos en la importancia de lograr lo más rápido posible la mejor agudeza visual monocular y no ser negligentes con la refracción posoperatoria para que el paciente logre su mejor calidad de visión binocular.20 En los resultados que se exponen, a pesar de que las edades de diagnóstico para los tres grupos son similares, es evidente un mayor retraso en la cirugía de aquellos que no desarrollaron visión estereoscópica, que pudiera justificar el resultado. En este estudio se adoptó como edad de la cirugía en los casos bilaterales la segunda, por lo que aparece como un sesgo en la investigación.
La mayoría de los autores coinciden en que la agudeza visual (AV) posoperatoria es un factor determinante de la estereopsia.19, 21, 23 Parks y otros consideran que la AV es la única variable directamente relacionada con la visión estereoscópica.21 Prieto Díaz plantea que, si bien algunos sujetos con excelente visión monocular pueden mostrar pobre o escasa binocularidad, lo habitual es que exista correlación entre agudeza visual estereoscópica y agudeza visual monocular. El mismo autor afirma que la visión estereoscópica comienza a caer por debajo de 0,3 y desaparece con visión de 0,1 o menos.3
Nuestros resultados confirman estos planteamientos, pues el 100 % de los pacientes con algún grado de binocularidad manifestaron una visión en su peor ojo por encima de 0,5 y en los que integran el grupo 1 todos estuvieron por encima de 0,8. Estos valores resultaron ser estadísticamente significativos. Podemos concluir que la cirugía de catarata pediátrica permite desarrollar estereopsia y que la agudeza visual posoperatoria es un factor determinante de esta.
Conflictos de intereses
No se declaran por los autores.
REFERENCIAS BIBLIOGRÁFICAS
1. Pickwel D. Anomalías de la visión binocular. Barcelona: Editorial Jims; 1996. p. 3.
2. Epelbaum S. Historia de la estereoscopia y sus aplicaciones. Buenos Aires: Arch Oftalmol. 2010;81(2):62-7.
3. Prieto Díaz J, Sousa Dias C. Función sensorial. Estrabismo. Ediciones Científicas Argentinas; 2005. p. 110.
4. Archer S. Stereotest artifacts and the strabismus patient. Graefe`s Arch Clin Exp Ophthalmol. 226:313-6.
5. Cooper J, Warshowsky J. Lateral displacement as a response cue in the Titmus Stereo test. Am J Optom Physiol Opt. 1977;54(8):537-41.
6. García Aguado J. Cribado de alteraciones visuales en la infancia. Recomendaciones PrevInfad/PAPPS. 2013 [citado 20 de noviembre de 2014]. Disponible en http://www.aepap.org/previnfad/Vision.htm
7. Cooper J, Feldman J, Medlin D. Comparing stereoscopic performance of children using the Titmus, TNO and Randot stereo tests. J Am Optom Assoc. 1979;50(7):821-5.
8. Taylor Kulp M, Lynn Mitchell G. MS Randot Stereoacuity Testing in Young Children. J Pediatr Ophthalmol Strabismus. 2005;42:360-4.
9. Arias Díaz A, Bernal Reyes N, Pérez Martinto PC. Medición de agudeza visual estereoscópica en una población infantil sana. Rev Mex Oftalmol. 2013;87(4):215-21.
10. Meng Ling Y, Ken Kuo L, Chiun Ho H. Primary intraocular lens implantation for unilateral idiopathic cataract in children. Chang Gung Med J. 2008;31:52-8.
11. Zetterstrm C, Lundvall A, Kugelberg M. Cataracts in children. J Cataract Refract Surg. 2005;31(4):824-40.
12. Yang ML, Hou CH, Lee JS. Clinical characteristics and surgical outcomes of pediatric cataract in Taiwan. Graefes Arch Clin Exp Ophthalmol. 2006;244(11):1485-90.
13. Perucho Martínez S, Tejada Palacios P, de la Cruz Bertolo J. Cataratas congénitas: complicaciones y resultados funcionales según diferentes técnicas quirúrgicas. Arch Soc Esp Oftalmol. 2010;85(1):16-21.
14. Medsinge A, Nischal K. Pediatric cataract: challenges and future directions. Clinic Ophthalmol. 2015:9.
15. Pavlovic S. Cataract surgery in children. Med Pregl. 2000;53:257-61.
16. Jeffrey BJ, Birch EE, Stager DR Jr. Early binocular visual experience may improve binocular sensory outcomes in children after surgery for congenital cataract. J AAPOS. 2001;5:209-16.
17. Zubcov AA, Stahl E, Rossillion B. Stereopsis after primary in-the-bag posterior chamber implantation in children. J AAPOS. 1999;3(4):227-33.
18. Brown SM, Archer S, Del Monte MA. Stereopsis and binocular vision after surgery for unilateral infantile cataract. J AAPOS. 1999;3(2):109-13.
19. Hosal BM, Biglan AW, Elhan AH. Ophthalmology. High levels of binocular function are achievable after removal of monocular cataracts in children before 8 years of age. Ophthalmology. 2000;107(9):1647-55.
20. Ing M. Binocular function in pseudophakic children. J Pediatr Ophthalmol Strabismus. 2010;30:1-5.
21. Park JH, Yu YS, Kim JH. Visual function after primary posterior chamber intraocular lens implantation in pediatric unilateral cataract: stereopsis and visual acuity. Korean J Ophthalmol. 2007;21(4):195-200.
22. Kim SH, Plager DA. Stereopsis in children with unilateral pseudophakia. Br J Ophthalmol. 2009;93(3):333-6.
23. Kim DH, Kim JH, Kim SJ. Long-term results of bilateral congenital cataract treated with early cataract surgery, aphakic glasses and secondary IOL implantation. Act Ophthalmol. 2012;90(3)231-6.
24. Sandoval Ramírez NI. Rehabilitación visual y lentes de contacto en catarata congénita. Rev Panam Lent Contac. 2013;5(3):5-8.
25. Forbes BJ, Guo S. Update on the surgical management of pediatric cataracts. J Pediatr Ophthalmol Strab. 2006;43(3):143-5.
Recibido: 18 de diciembre de 2015.
Aprobado: 23 de diciembre de 2015.
Haymy Caridad Casanueva Cabeza. Instituto Cubano de Oftalmología "Ramón Pando Ferrer". Ave. 76 No. 3104 entre 31 y 41 Marianao, La Habana, Cuba. Correo electrónico: haymicc@infomed.sld.cu