Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión impresa ISSN 0864-2176versión On-line ISSN 1561-3070
Rev Cubana Oftalmol vol.30 no.4 Ciudad de la Habana oct.-dic. 2017
INVESTIGACIÓN
Resultados a corto plazo de la facotrabeculectomía por una vía en el Instituto Cubano de Oftalmología "Ramón Pando Ferrer"
Short-term outcomes of one-site phacotrabeculectomy at Ramón Pando Ferrer Cuban Institute of Ophthalmology
Daylin Cárdenas Chacón, Francisco Yunier Fumero González, Liamet Fernández Argones, Yuderkys Díaz Águila, Isabel Obret Mendive, Elizabeth Arzuaga Hernández
Instituto Cubano de Oftalmología "Ramón Pando Ferrer". La Habana, Cuba.
RESUMEN
Objetivos: describir los resultados a corto plazo de la facotrabeculectomía por una vía.
Métodos: se realizó un estudio descriptivo de series de casos en 19 ojos de 18 pacientes tratados con facotrabeculectomía por una vía y por un mismo cirujano del Departamento de Glaucoma del Instituto Cubano de Oftalmología "Ramón Pando Ferrer", entre los meses de febrero y octubre del año 2016. Se controlaron las siguientes variables: edad, sexo, color de piel (blanco o negro), número de fármacos hipotensores, agudeza visual mejor corregida, presión intraocular, estadio de daño glaucomatoso, tipo de glaucoma y complicaciones posquirúrgicas con seguimiento durante tres meses.
Resultados: la edad promedio de la muestra fue 69 ± 12 años, igual número de masculinos y femeninos. Predominó el glaucoma primario de ángulo abierto y el color de piel negra. En el preoperatorio la presión intraocular media fue 22,5 ± 5,9 mmHg; la agudeza visual mejor corregida 51,77 ± 31,89 VAR y el número de fármacos hipotensores 3,2 ± 0,5. A los tres meses posoperatorios la presión intraocular media fue 15,6 ± 4,3 mmHg (p< 0,05); la agudeza visual mejor corregida 71,15 ± 33,05 VAR y el número de fármacos hipotensores 0,7 ± 1 (p< 0,05). Las complicaciones posquirúrgicas fueron atalamia, desprendimiento coroideo y quiste de Tenon.
Conclusiones: la facotrabeculectomía por una vía constituye una alternativa quirúrgica que ofrece a pacientes con glaucoma y catarata el control de la presión intraocular, la recuperación visual, la reducción del número de fármacos hipotensores oculares y mínimas complicaciones.
Palabras clave: glaucoma; catarata; facotrabeculectomía; cirugía combinada.
ABSTRACT
Objectives: describe the short-term outcomes of one-site phacotrabeculectomy.
Methods: a descriptive case-series study was conducted of 19 eyes of 18 patients treated with one-site phacotrabeculectomy by the same surgeon at the Glaucoma Department of "Ramón Pando Ferrer" Cuban Institute of Ophthalmology from February to October 2016. The variables evaluated were age, sex, skin color (black or white), number of hypotensive drugs, best corrected visual acuity, intraocular pressure, glaucomatous damage, glaucoma type and postsurgical complications during a three-month follow-up.
Results: mean age of the sample was 69 ± 12 years, with an equal number of males and females. There was a predominance of primary open-angle glaucoma and black skin color. In the preoperative period mean intraocular pressure was 22.5 ± 5.9 mmHg, best corrected visual acuity was 51.77 ± 31.89 VAR, and the number of hypotensive drugs was 3.2 ± 0.5. Three months after surgery mean intraocular pressure was 15.6 ± 4.3 mmHg (p< 0.05), best corrected visual acuity was 71.15 ± 33.05 VAR and the number of hypotensive drugs was 0.7 ± 1 (p< 0.05). The postoperative complications were athalamia, choroidal detachment and Tenon cyst.
Conclusions: one-site phacotrabeculectomy is a surgical alternative offering patients with glaucoma and cataract intraocular pressure control, visual recovery, a reduction in the number of hypotensive drugs, and minimal complications.
Key words: glaucoma; cataract; phacotrabeculectomy; combined surgery.
INTRODUCCIÓN
Numerosos estudios refuerzan la idea de que al reducir la presión intraocular (PIO) es posible disminuir la velocidad de la progresión de la neuropatía glaucomatosa.1 La cirugía filtrante continúa siendo la alternativa final en muchos de los casos y, a pesar de la búsqueda incesante de novedosas técnicas quirúrgicas, la trabeculectomía (TBT) se mantiene en la preferencia de algunos cirujanos basados en su poder hipotensor; sin embargo, teniendo en cuenta que su objetivo es mantener una vía de comunicación para la salida de humor acuoso que permanezca en el tiempo, los propios mecanismos de reparación tisular protectores del organismo son una amenaza para su éxito.
Tanto el glaucoma como la catarata son enfermedades con una prevalencia que aumenta con la edad, y la asociación de ambas es cada vez más frecuente por el incremento de las expectativas de vida y el riesgo de desarrollo de catarata en los pacientes con glaucoma. A su vez, la presencia de catarata puede afectar la capacidad de evaluación de la progresión de la enfermedad glaucomatosa, la PIO y la efectividad de la cirugía para glaucoma. Por otro lado, la TBT aumenta de forma significativa el riesgo de desarrollar cataratas. Por esta razón, la tendencia actual es realizar los dos procedimientos al mismo tiempo, lo cual constituye uno de los más importantes desafíos en la cirugía: la capacidad de resolver dos problemas o más simultáneamente.2
Es importante señalar que a principios de los años 70 del pasado siglo, Bigger y Becker3 observaron que la PIO disminuía en los pacientes sometidos a una operación de cataratas no complicada. Estudios posteriores corroboraron este hallazgo y que este tipo de operación era capaz de disminuir de forma sostenida la PIO en pacientes con glaucoma primario de ángulo abierto. En el año 2002 una revisión de la literatura realizada por Friedman y otros 4 reportaban una consistente reducción de la PIO de 2-4 mmHg, ya fuera con facoemulsificación o con extracción extracapsular. Sin embargo, estos efectos no se lograban en todos los pacientes.
La facoemulsificación puede ser beneficiosa en algunos casos y mejorar la PIO, aun cuando se realice la TBT primero y la operación de catarata más tarde. Sin embargo, se ha favorecido en los últimos tiempos el uso de cirugías combinadas como la facotrabeculectomía, en pacientes que cursen con glaucoma y catarata. Este tipo de cirugía está indicada cuando el control del glaucoma no es satisfactorio a pesar de una terapia médica máxima tolerable y/o trabeculoplastia con láser, en un paciente con glaucoma leve/moderado; cuando el paciente no tolera la terapia médica o no cumple con esta; cuando el paciente no puede pagar una terapia médica a largo plazo y cuando el daño glaucomatoso es avanzado y no tolera picos de PIO posoperatorio.2,5,6
Esta técnica puede ser realizada a través de una incisión o de dos incisiones. En los estudios clínicos iniciales de la facotrabeculectomía, estas se realizaban a través de un solo sitio para ambos procederes, dígase la facoemulsificación y la TBT. La introducción de la incisión temporal para la facoemulsificación se produjo después y permitió la realización de la técnica a través de dos sitios. En estos casos realiza, además, una incisión prelimbal para la TBT. Si bien se observa una tendencia al empleo de esta segunda variante, no está del todo claro la ventaja de esta última variante sobre la primera. Los primeros estudios que abordaban este aspecto generalmente se realizaban con muestras pequeñas, y exhibían resultados contradictorios, lo que dificultaba la formulación de conclusiones correctas sobre este tópico.5,7-10
A pesar del uso de la facotrabeculectomía en el Instituto Cubano de Oftalmología, no hay artículos publicados sobre el tema. Por esta razón, se diseñó una investigación con el objetivo de describir los resultados a corto plazo de la facotrabeculectomía por una vía en los pacientes atendidos en el Servicio de Glaucoma del Instituto Cubano de Oftalmología "Ramón Pando Ferrer".
MÉTODOS
Se realizó un estudio descriptivo de series de casos en 19 ojos de 18 pacientes que fueron intervenidos de facotrabeculectomía por una vía y por un mismo cirujano del Departamento de Glaucoma del Instituto Cubano de Oftalmología "Ramón Pando Ferrer" durante el periodo comprendido entre febrero y octubre del año 2016. Se incluyeron todos los ojos de pacientes con diagnóstico de catarata y glaucoma no controlado tratados quirúrgicamente mediante facotrabeculectomía por una vía en el tiempo señalado y por un mismo cirujano. Se excluyeron los ojos tratados con otra técnica quirúrgica diferente a la descrita.
En la consulta preoperatoria se obtuvo información referente a la edad, el sexo, el color de la piel, el número de fármacos hipotensores, la PIO con medicación, el estadio de daño glaucomatoso y el tipo de glaucoma. En las consultas de seguimiento posoperatorio a las 24 h, una semana, un mes, 3 meses, se recopiló el valor de la preión intraocular (PIO) y las complicaciones posquirúrgicas. Se definió el color de piel como blanco o negro, incluyendo en este último los mestizos. Se definió el glaucoma no controlado si la PIO preoperatoria se encontraba por encima de 21 mmHg a pesar de tratamiento hipotensor ocular con tres fármacos tópicos de diferente grupo en la última consulta; o menor que 21 mmHg bajo régimen de colirios hipotensores y acetazolamida oral (tabletas de 250 mg).
El tipo de glaucoma se dividió en tres grupos: glaucoma primario de ángulo abierto (GPAA), glaucoma por cierre angular primario (GCAP) y glaucomas secundarios (GSEC). Se utilizó como criterio de éxito a los tres meses posoperatorio: total si PIO≤ 18 mmHg sin fármacos hipotensores oculares; parcial si PIO≤ 18 mmHg con hasta tres fármacos hipotensores oculares de diferente grupo; sin éxito si PIO> 18 mmHg con tres o más fármacos hipotensores.
Las complicaciones posoperatorias se definieron como: atalamia con contacto iridocorneal presente (correspondiente a grados II-III según clasificación de Spaeth); desprendimiento coroideo seroso corroborado por ultrasonido modo B que requirió drenaje quirúrgico; ampolla de filtración enquistada ante la presencia de quiste de Tenon con conjuntiva vascularizada, elevada, de consistencia dura; aumento de la PIO; escape de la ampolla de filtración (salida del humor acuoso a través de un orificio de la ampolla o trasudación de la conjuntiva adelgazada, corroborado mediante tinción con fluoresceína) que requirió reconstrucción; uveítis anterior en presencia de precipitados endoteliales y endoftalmitis posquirúrgica aguda en presencia de disminución brusca de la visión, dolor ocular, quémosis, secreciones amarillas, hipopion, fibrina en cámara anterior, membrana pupilar, opacidades en vítreo y absceso vítreo en el transcurso del primer mes posoperatorio.
TÉCNICA QUIRÚRGICA
Como procedimiento ético se obtuvo el consentimiento informado para la realización del proceder quirúrgico y para la utilización de los datos en la confección del presente trabajo, de acuerdo con los postulados de la Declaración de Helsinki. Antes de entrar al quirófano, el paciente se lavó la cara con agua y jabón. Una vez dentro de este, la enfermera limpió la piel de los párpados con yodo povidona 10 %. Se aisló la zona quirúrgica con paños estériles, se instiló colirio anestésico tetracaína 1 % en la superficie ocular, se colocó el blefarostato de Barraquer y se aplicó yodo povidona 5 % en el fondo del saco conjuntival. Tras 5 min de espera, la zona se lavó profusamente con solución salina balanceada y se instiló colirio anestésico.
Con el uso de las tijeras de Westcott, se inició la disección del colgajo conjuntival con base fórnix desde las 12 a las 10 h (peritomía temporal) y se separó la cápsula de Tenon del globo ocular lo más posterior posible. Después de cauterizar los vasos epiesclerales sangrantes, se delimitó el colgajo escleral superficial con base limbo de 4×4 mm y 2/3 de grosor escleral; se realizaron dos paracentesis auxiliares en la cámara anterior en un plano paralelo al iris y se inyectó lidocaína sin preservo 2 % intracameral a través de esta, así como viscoelástico. Se procedió a realizar la capsulorrexis circular continua con cistótomo. Seguidamente se abrió la cámara anterior con bisturí 2,8 mm en córnea clara por debajo del tapete escleral superficial. Se hizo la hidrodisección y la hidrodelaminación del núcleo, así como la facoemulsificación de este, aspiración de los restos corticales e implante del lente intraocular plegable mediante inyector. Se demarcó y resecó el bloque escleral profundo que incluyó la porción córneo-trabéculo-escleral (3×2 mm). La iridectomía periférica se realizó con tijera de Vannas y rápidamente se cerró el colgajo escleral superficial de forma hermética. La cámara anterior se reformó con solución salina balanceada. Al no ocurrir filtración excesiva a través de los bordes del colgajo escleral, se recambió por burbuja de aire. Para su cierre, el colgajo conjuntival se estiró hasta quedar superpuesto firmemente contra el limbo corneal y se colocó un punto de sutura nailon 8-0. Al quedar la esclera expuesta, se colocó una segunda sutura conjuntiva-conjuntiva en el otro extremo anterior del colgajo. Finalizada la cirugía se hidrataron las paracentesis auxiliares y se dejó cefuroximaintracamerular (bulbos de 750 mg, diluidos en 10 mL de solución salina balanceada al 0,9 %; se extrajo 1 mL de la mezcla y se diluyó nuevamente en 7½ mL).
Se prescribió en el posoperatorio los colirios prednisolona acetato 1 % y ciprofloxacino 0,3 % una gota 4 veces al día durante un mes, así como atropina 1 % una gota 2 veces al día, al menos durante la primera semana. En los pacientes que presentaron alguna complicación quirúrgica se utilizó el protocolo de seguimiento institucional.
PROCESAMIENTO ESTADÍSTICO
La información se incorporó a una tabla de datos en SPSS versión 15,0 para Windows. Los resultados se expresaron en frecuencias absolutas (FA), frecuencias relativas (FR) y medias con su desviación estándar (DE) y valores mínimos y máximos (rango). Se utilizaron los tests estadísticos Chi cuadrado de independencia. Se utilizó un nivel de significación estadística del 95 %.
RESULTADOS
En la muestra, la edad media fue 69 ± 12 años (rango 43 - 86 años). Las mujeres y los hombres estuvieron igualmente representados (50 % cada sexo). Predominaron los pacientes negros (72 %). Dentro del grupo de glaucomas secundarios se incluyeron dos pacientes con diagnóstico de glaucoma pseudoexfoliativo y uno con glaucoma de células fantasmas por hemovítreo persistente, pendiente de tratamiento quirúrgico (vitrectomía vía pars plana) por el departamento de retina. Las características demográficas según tipo de glaucoma, aparecen representadas en la tabla 1.
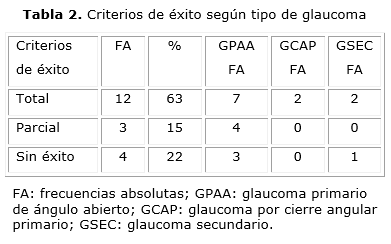
La PIO media preoperatoria de la muestra fue 22,5 ± 5,9 mmHg (rango 12 - 32 mmHg). A los tres meses posteriores a la cirugía, la PIO media fue 15,6 ± 4,3 mmHg (rango 10 - 25 mmHg). La diferencia fue significativa (p< 0,05). El paciente con glaucoma de células fantasmas fue el único sin éxito del grupo de glaucomas secundarios. La tabla 2 muestra los criterios de éxito según tipo de glaucoma.
Todos los pacientes se encontraban bajo tratamiento con fármacos hipotensores oculares en el preoperatorio (11 los tratados con tres fármacos y 7 los tratados con cuatro fármacos). La media del número de fármacos fue 3,2 ± 0,5. A los tres meses, el número de fármacos disminuyó a 0,7 ± 1, con diferencia significativa (p< 0,05).
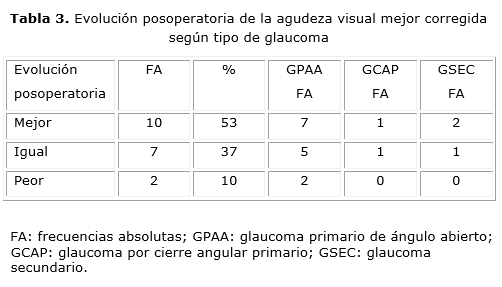
La agudeza visual mejor corregida (AVMC) preoperatoria fue 51,77 ± 31,89 VAR (rango 10 - 100 VAR). A los tres meses los pacientes mostraban una media de 71,15 ± 33,05 VAR (rango 10 - 100 VAR). Tres de los pacientes que mantuvieron la misma visión tenían 100 VAR en el preoperatorio. De ellos, uno correspondió al grupo de glaucoma por cierre angular primario y dos al de glaucoma primario de ángulo abierto. Otro paciente que mantuvo la misma agudeza visual fue el previamente diagnosticado con glaucoma por células fantasmas con AVMC de movimiento de manos a un metro. Cuatro pacientes de los que mejoraron, alcanzaron 100 VAR (tabla 3).
Se identificaron dos ojos (10 %) con complicaciones posoperatorias. La atalamia y el desprendimiento coroideo seroso se presentaron en un mismo paciente del sexo masculino y de piel negra. El quiste de Tenon se presentó en una paciente del sexo femenino y de piel negra. Ambos fueron tratados quirúrgicamente con éxito (tabla 4).
DISCUSIÓN
Todos los oftalmólogos que tratan a pacientes glaucomatosos han podido observar cómo la cirugía filtrante ha decrecido en forma significativa, por la aparición de nuevas y eficaces drogas antiglaucomatosas; en cambio, la cirugía combinada se ha incrementado, como resultado de la masificación de la facoemulsificación.11
Aunque existen varias técnicas quirúrgicas hipotensoras que pueden ser combinadas con la facoemulsificación, tales como canaloplastia, viscocanalostomía, implantes de dispositivos de drenaje vía cámara anterior (cirugía microinvasiva MIGS), esclerectomía profunda no penetrante y endociclofotocoagulación, 12-14 es la facotrabeculectomía una técnica muy asequible en cuanto a recursos, curva de aprendizaje y resultados. No obstante, hay autores a quienes no les gusta esta técnica porque plantean que puede inducir una respuesta inflamatoria que resulta en cicatrización de la ampolla de filtración con insatisfactorio control de la PIO.15
El envejecimiento poblacional en Cuba es una realidad que exige de los oftalmólogos soluciones quirúrgicas para el glaucoma y la catarata, enfermedades que se desarrollan simultáneamente sobre todo en la población mayor de 60 años, como lo demuestra este estudio. Las posibilidades de tratamiento ante la disyuntiva, sería realizar cirugías de glaucoma y catarata por separado. Si bien los resultados son buenos con una u otra alternativa, esto conllevaría, en primer lugar, exponer al paciente a dos cirugías con sus respectivos riesgos, complicaciones, y mayor tiempo de convalecencia,16 Así como el gasto que representa para las familias y la institución.
Los resultados del presente estudio describen solamente la experiencia de los autores en el tratamiento combinado del glaucoma y la catarata mediante facotrabeculectomía por una vía. No es objetivo demostrar la superioridad o no de esta. Este estudio mostró una reducción de la PIO media preoperatoria de 6,9 ± 1,6 mmHg (rango 2 - 7 mmHg) a los tres meses posoperatorios. A mayor PIO preoperatoria, mayor reducción. Los grupos según tipo de glaucoma no fueron numéricamente homogéneos. No todos los pacientes con glaucoma y catarata atendidos en consulta tenían criterio para facotrabeculectomía.
La facotrabeculectomía resultó exitosa en 79 % de los ojos con GPAA, 100 % de los ojos con GCAP y 67 % de los ojos con GSEC. Este último grupo estuvo conformado por dos ojos con glaucoma pseudoexfoliativo (ambos con éxito total) y uno con glaucoma secundario a células fantasmas (sin éxito) e indicación de cirugía combinada con el propósito de efectuar vitrectomía vía pars plana secuencialmente. Los factores que influyeron en tales resultados no son conocidos. Pudiéramos inferir que el tamaño muestral y el tiempo de seguimiento son aún insuficientes para arribar a conclusiones. Se requieren estudios a largo plazo e incluir otros aspectos como calidad de vida del paciente y costo-beneficio.17
La literatura internacional revisada reporta reducción de 8,03 mmHg (7,38-8,67 mmHg) y 5,7 ± 3,5 mmHg en dos investigaciones correspondientes a los años 2011 y 2015 respectivamente.18,19 Xia y otros obtuvieron reducciones de 13,6 mmHg en ojos nanoftálmicos a los tres meses de la cirugía.20 Katz y otros compararon los resultados de la facotrabeculectomía con/sin dilatación pupilar mecánica en 74 ojos, y exhibieron buenos resultados en cuanto a la reducción de la PIO.21
Bagli y otros compararon la facotrabeculectomía en ojos con GPAA y ojos con glaucoma pseudoexfoliativo. Los resultados fueron satisfactorios con reducción significativa de la PIO, así como del número de medicamentos hipotensores. No hubo diferencias en ambos grupos. 22
Otro reporte de 153 pacientes con GPAA tratados con TBT (n = 51), facotrabeculectomía (n = 51), o facoemulsificación aislada (n = 51), concluyó que TBT y facotrabeculectomía son técnicas viables para el manejo del GPAA. Ambas tienen resultados similares en cuanto a la reducción de la PIO, la disminución del número de medicamentos antiglaucomatosos y las complicaciones posoperatorias. La facoemulsificación aislada tuvo menos éxito y mayor necesidad de medicamentos posoperatorios comparado con TBT o facotrabeculectomía.23
En 25 ojos de 25 pacientes se efectuó facotrabeculectomía por una y dos vías (n= 13 por 2 vías y n= 12 por 1 vía) con seguimiento 11,5 meses. Se concluyó que la utilización de una o dos vías en la cirugía combinada de facoemulsificación y trabeculectomía no parece implicar una tasa de éxito diferente en este procedimiento quirúrgico.24
Liu y otros encontraron que la PIO disminuye significativamente en los grupos de facotrabeculectomía por una vía y el 73 % de los pacientes se mantiene sin medicamentos. La AVMC mejora en el posoperatorio. Las complicaciones más reportadas fueron hipema, desprendimiento coroideo, hipotonía, fuga de la ampolla, atalamia y opacidad de la cápsula posterior.5 Li y otros concluyeron que la facotrabeculectomía y la cirugía secuencial muestran similar reducción de PIO, recuperación visual y complicaciones cuando se tratan pacientes con GCAP y catarata. Sin embargo, con facotrabeculectomía la amplitud de la cámara anterior es mayor que con la cirugía secuencial.25 Pudiera ser esta la razón por la cual ambos pacientes con GCAP incluidos en el presente estudio evolucionaron con éxito total. En cuanto a la AVMC, el 90 % de los pacientes mantuvo la misma visión o mejor en el posoperatorio. Se conoce que en el glaucoma existe afectación estructural y funcional del nervio óptico y de la capa de fibras neurorretinianas; por tanto, la recuperación visual no está determinada exclusivamente por la técnica quirúrgica. La mayoría de estos pacientes presentaban un daño avanzado antes de la cirugía. En los que la AVMC disminuyó, y probablemente el daño progresó.
Las complicaciones posquirúrgicas identificadas en el presente estudio coinciden con algunas reportadas en otras investigaciones. La facotrabeculectomía estuvo asociada a hipema, atalamia, hipotonía y desprendimiento coroideo.26,27 Otros autores reportan hipotonía y uveítis moderada.28,29
Los resultados de este estudio indican que la facotrabeculectomía por una vía puede ser una alternativa viable ante la presencia de glaucoma y de catarata. Se recomienda el uso de las compresiones digitales oculares, los antimetabolitosintra y posoperatorios y la revisión con aguja igualmente asociada a antimetabolitos, para evitar el fallo de la cirugía en caso necesario. Entre las limitaciones del estudio se encuentra que la muestra es pequeña y la base de datos incluye solamente pacientes operados por un solo cirujano. Además, el tiempo de evolución es aún corto.
La facotrabeculectomía por una vía constituye una alternativa quirúrgica que ofrece a pacientes con glaucoma y catarata el control de la presión intraocular, la recuperación visual dependiendo del daño glaucomatoso asociado, la reducción del número de fármacos hipotensores oculares y mínimas complicaciones.
Conflicto de intereses
Los autores declaran que no existe conflicto de intereses en el presente artículo.
REFERENCIAS BIBLIOGRÁFICAS
1. Zarei R, Shahhosseini S, Faragee-Oskouee G. Needle revision with Mitomycin-c in encapsulated Blebs. Acta Med Iránica. 2008;46(4):295-8.
2. Garg A. Combinación de cirugía de catarata y glaucoma. En: Espaillat Matos A, Agarwal A, Lindstrom R, editors. Nuevas tendencias en cirugía de catarata. Ciudad de Panamá: Jaypee - Highlights Medical Publishers, Inc; 2013. p. 185-94.
3. Bigger JF, Becker B. Cataracts and primary open-angle glaucoma: The effect of uncomplicated cataract extraction on glaucoma control. Trans Am AcadOphthalmolOtolaryngol. 1971;75:260-72.
4. Friedman DS, Jampel HD, Lubomski LH, Kempen JH, Quigley H, Congdon N, et al. Surgical strategies for coexisting glaucoma and cataract: an evidence-based update. Ophthalmology. 2002;109(10):1902-13.
5. Liu HN, Chen XL, Li X, Nie QZ, Zhu Y. Efficacy and tolerability of one-site versus two-site phaco-trabeculectomy: a meta-analysis of randomized controlled clinical trials. Chin Med J (Engl). 2010;123(15):2111-5.
6. Wang M, Fang M, Bai YJ, Zhang WZ, Lin MK, Liu BQ, et al. Comparison of combined phacotrabeculectomy with trabeculectomy only in the treatment of primary angle-closure glaucoma. Chin Med J (Engl). 2012;125(8):1429-33.
7. Bayer A, Erdem U, Mumcuoglu T, Akyol M. Two-site phacotrabeculectomy versus bimanual microincision cataract surgery combined with trabeculectomy. Eur J Ophthalmol. 2009;19(1):46-54.
8. Tham CC, Leung DY, Kwong YY, Li FC, Lai JS, Lam DS. Effects of phacoemulsification versus combined phaco-trabeculectomy on drainage angle status in primary angle closure glaucoma (PACG). J Glaucoma. 2010;19(2):119-23.
9. Tham CC, Leung DY, Kwong YY, Liang Y, Peng AY, Li FC, et al. Factors correlating with failure to control intraocular pressure in primary angle-closure glaucoma eyes with coexisting cataract treated by phacoemulsification or combined phacotrabeculectomy. Asia Pac J Ophthalmol (Phila). 2015;4(1):56-9.
10. Wyse T, Meyer M, Ruderman JM, Krupin T, Talluto D, Hernández R, et al. Combined trabeculectomy and phacoemulsification: a one-site vs. a two-site approach. Am J Ophthalmol. 1998;125(3):334-9.
11. Traipe L. Facotrabeculectomía con mitomicina C: una vía versus dos vías. Medwave. 2001;1(10):e3320.
12. Kung JS, Choi DY,Cheema AS, Singh K. Cataract surgery in the glaucoma patient. Middle East Afr J Ophthalmol. 2015;22(1):10-7.
13. Augustinus CJ, Zeyen T. The effect of phacoemulsification and combined phaco/glaucoma procedures on the intraocular pressure in open-angle glaucoma. A review of the literature. Bull Soc Belge Ophtalmol. 2012;(320):51-66.
14. Eid TM. Primary lens extraction for glaucoma management: A review article. Saudi J Ophthalmol. 2011;25(4):337-45.
15. Matlach J, Freiberg FJ, Leippi S, Grehn F, Klink T. Comparison of phacotrabeculectomy versus phacocanaloplasty in the treatment of patients with concomitant cataract and glaucoma. BMC Ophthalmol. 2013;13:1.
16. Rodríguez R, Alburquerque R, Sauer T, Batlle JF. The safety and efficacy of two-site phacotrabeculectomy with mitomycin C under retrobulbar and topical anesthesia. J Curr Glaucoma Pract. 2016;10(1):7-12.
17. Zhang M, Hirunyachote P, Jampel H. Combined surgery versus cataract surgery alone for eyes with cataract and glaucoma. Cochrane Database of Systematic Reviews; 2015. Issue 7. Art. No. CD008671. DOI: 10.1002/14651858.CD008671.pub3.
18. Gdih GA, Yuen D, Yan P, Sheng L, Jin YP, Buys YM. Meta-analysis of 1- versus 2-site phacotrabeculectomy. Ophthalmology. 2011;118(1):71-6.
19. Moschos MM, Chatziralli IP, Tsatsos M. One-site versus two-site phacotrabeculectomy: a prospective randomized study. Clin Interv Aging. 2015;10:1393-9.
20. Xia X, Tian Y, Wu Z, Wen D, Song W. Comparison of 1-Site and 2-site phacotrabeculectomy in the small adult eyes with concomitant cataract and glaucoma. Medicine (Baltimore). 2016;95(5):e2405.
21. Katz LJ, Zangalli C, Clifford R, Leiby B. Combined cataract and glaucoma surgery: the effect of pupil enlargement on surgical outcomes (American Ophthalmological Society Thesis). Trans Am Ophthalmol Soc. 2013;111:155-68.
22. Bagli E, Gartzios C, Asproudis I, Kitsos G. Comparison of one-site versus two-site phacotrabeculectomy without the use of antimetabolites intraoperatively in patients with pseudoexfoliation glaucoma and primary open-angle glaucoma. Clin Ophthalmol. 2009;3:297-305.
23. Jung JL, Isida-Llerandi CG, Lazcano-Gómez G, Soo Hoo JR, Kahook MY. Intraocular pressure control after trabeculectomy, phacotrabeculectomy and phacoemulsification in a hispanic population. J Curr Glaucoma Pract. 2014;8(2):67-74.
24. Benítez del Castillo Sánchez J, Molina Jurado E, Benítez del Castillo JM, García Íñiguez M, Santamaría García JM. Facotrabeculectomía por una o por dos vías. Arch Soc Canar Oftalmol. 2001;12:15-22.
25. Li HJ, Xuan J, Zhu XM, Xie L. Comparison of phacotrabeculectomy and sequential surgery in the treatment of chronic angle-closure glaucoma coexisted with cataract. Int J Ophthalmol. 2016;9(5):687-92.
26. Wang F, Wu ZH. Phacoemulsification versus combined phacotrabeculectomy in the treatment of primary angle-closure glaucoma with cataract: a meta-analysis. Int J Ophthalmol. 2016;9(4):597-603.
27. Chen DZ, Koh V, Sng C, Aquino MC, Chew P. Complications and outcomes of primary phacotrabeculectomy with mitomycin C in a multi-ethnic Asian population. PLoS One. 2015;10(3):e0118852.
28. Parihar JKS, Dash RG, Vats DP, Verma SC, Shoo PK, Rodrigues F, et al. Management of concurrent glaucoma and cataract by phacotrabeculectomy technique: an effective alternative approach. Med J Armed Forces India. 2001;57(3):207-9.
29. Lochhead J, Casson RJ, Salmon JF. Long term effect on intraocular pressure of phacotrabeculectomy compared to trabeculectomy. Br J Ophthalmol. 2003; 87(7):850-2.
Recibido: 26 de junio de 2017.
Aprobado: 10 de octubre de 2017.