Introducción
El tamaño de la pupila es probablemente la variable más importante en la cirugía de catarata. Con excepción de las paracentesis, todas las acciones mayores ocurren a nivel o detrás del plano del iris. Por tanto, una pupila pequeña o un cierre pupilar durante la cirugía (miosis intraoperatoria) hace que el proceder quirúrgico sea un desafío mayor desde el punto de vista técnico y aumenta el riesgo de complicaciones transquirúrgicas y posoperatorias.1
Hoy en día, los colirios midriáticos preoperatorios son iniciados con mayor frecuencia por una enfermera en el centro quirúrgico ambulatorio (82 % de los casos). El 14 % de los pacientes se administra sus gotas midriáticas en casa, donde la supervisión médica de la aplicación de estos colirios es limitada. En el restante 4 %, la dilatación se realiza en el quirófano.2)
Los cambios en la programación quirúrgica, una vez dentro del salón de operaciones, también son comunes y pueden requerir múltiples aplicaciones de preparaciones midriáticas para asegurar que la pupila esté adecuadamente dilatada en el momento de la cirugía. Así, por varias razones, los pacientes con cataratas pueden estar expuestos a nivel más alto de midriáticos que los previstos, con posibles implicaciones tópicas y sistémicas.2
Aun cuando las gotas midriáticas tópicas (colirios) aplicadas en el preoperatorio son el método estándar para la dilatación de la pupila en la cirugía de catarata en la actualidad, se ha observado con frecuencia que el efecto inicial logrado por estos no perdura durante todo el acto quirúrgico.3
La dilatación intracameral para la cirugía de catarata evita los problemas de mala biodisponibilidad, la duración prolongada de la acción, la toxicidad epitelial corneal asociada con los colirios y proporciona una acción casi instantánea.4
Los midriáticos intracamerales (MIC) ofrecen varias ventajas en comparación con los tópicos. Además del efecto más rápido y sostenido, provocan menos deslumbramiento y molestias y una mayor rentabilidad. Esto lo hace útil no solo como una alternativa, sino también como un complemento para pacientes con midriasis tópica deficiente.1
El uso de midriáticos de rescate por parte del cirujano ocurre en el 15 al 18 % de las operaciones y puede ocasionar demoras en el salón.5 Por tanto, disponer de un método de dilatación intracameral es no solo efectivo sino también seguro, y proveería de una terapia midriática confiable para el momento que se requiera, ya que hasta el instante en que se mostraron los resultados de esta investigación no existían estudios cubanos al respecto.
Por tal motivo, nos propusimos con este estudio evaluar la seguridad ocular y sistémica de una combinación de lidocaína 2 % y fenilefrina 1 % administrada por vía intracameral para provocar midriasis intraoperatoria en la cirugía de catarata.
Métodos
Se realizó un estudio prospectivo, comparativo, de serie de casos en 70 ojos de igual número de pacientes sometidos a cirugía de catarata mediante la técnica de facoemulsificación con implante de lente intraocular (LIO), en el Centro de Microcirugía Ocular del Instituto Cubano de Oftalmología “Ramón Pando Ferrer”, entre septiembre del año 2017 y febrero de 2018.
Fueron excluidos del estudio aquellos pacientes que tenían antecedentes de otra enfermedad oftalmológica y/o trauma ocular, dilatación pupilar inadecuada en exámenes previos e inconformidad de participar en la investigación.
De los pacientes incluidos en el estudio, 35 se dilataron la pupila mediante midriáticos tópicos (MT) y conformaron el Grupo MT. Igual número de pacientes fueron dilatados con una combinación de dos medicamentos con efecto midriático, inyectados directamente en la cámara anterior del ojo, es decir, de manera intracameral (IC), justo antes de la cirugía, y conformaron el Grupo MIC.
El colirio combinado de fenilefrina 10 % + tropicamida 1% (Quimefa, Cuba) fue usado como MT en dosis de 1 gota, repetido 3 veces cada 20 minutos, previo a la cirugía. Los medicamentos usados como midriáticos intracamerales (MIC) fueron la lidocaína 2 % SP (Quimefa, Cuba) y la fenilefrina 1 % (Laboratorios AICA, Cuba). Ambos medicamentos están libres de sustancias preservantes y estabilizadoras.
La seguridad ocular se evaluó a partir de los parámetros: presión intraocular (PIO), medición del espesor corneal central (ECC), densidad celular del endotelio corneal (DCEC) por microscopia endotelial (SP 3000 p, Topcon), complicaciones transoperatorias, edema corneal posoperatorio y signos de toxicidad del segmento anterior del ojo visible al examen con lámpara de hendidura (biomicroscopia), y presencia de edema quístico macular clínicamente significativo mediante oftalmoscopia bilateral indirecta. La seguridad sistémica se evaluó a través del registro de la tensión arterial sistólica (TAS), la tensión arterial diastólica (TAD), la tensión arterial media (TAM) y la frecuencia cardíaca (FC).
En la consulta preoperatoria se practicó un examen oftalmológico completo que incluyó anamnesis, examen del segmento anterior con lámpara de hendidura, oftalmoscopia directa del fondo de ojo, agudeza visual sin corrección, refracción manifiesta con la agudeza visual mejor corregida, neumotometría y microscopia endotelial. Además, se realizaron los exámenes necesarios para el cálculo de la potencia del lente intraocular
(LIO) a implantar.
En el salón de operaciones a todos los pacientes se les midió la TAS, TAD y la FC, antes de comenzar la dilatación pupilar por uno u otro método. Ya en el quirófano, a ambos grupos de pacientes se les aplicó clorhidrato de tetracaína (Quimefa, Cuba) como anestesia tópica 3 minutos antes del procedimiento quirúrgico, y yodo povidona al 10 y al 5 % en la piel periocular y en los fondos de sacos conjuntivales respectivamente. Además, se inyectó en la cámara anterior 0,2 mL de lidocaína 2 % SP sin diluir, como anestésico local de manera intracameral, inmediatamente después de realizar la paracentesis inicial. Estos procederes se realizan de manera cotidiana; por tanto, se practicaron en ambos grupos de pacientes.
A los pacientes del grupo MIC, 30 segundos después de haber inyectado lidocaína 2 % SP, se procedió a inyectar 0,5 mL de fenilefrina 1 % sin dilución directamente en la cámara anterior del ojo a través de una paracentesis. Las cirugías de todos los pacientes de ambos grupos las realizó el mismo cirujano de la misma manera: técnicas de facoemulsificación en dependencia de la dureza del cristalino con la máquina CV 9000 (Nidek co.Ltd), quien usó hialuronato de sodio 1,4 % (Hiluron™ 1,4 %) como viscoelástico, solución salina balanceada (S.S.B Monico, Monico SPA, Italy), LIO plegable modelo Ocuflex™ y 0,1 mL de cefuroxima inyectada en la cámara anterior al final de la cirugía.
Pasados 15 minutos después de haber terminado la cirugía, fue medida nuevamente la TAS, TAD y la FC por el mismo profesional que lo hizo previamente a todos los casos.
En el posoperatorio inmediato se le indicó a cada paciente (para realizar en la casa) retirar la oclusión ocular a las dos horas de operados y aplicar colirios de prednisolona 0,5 % y ciprofloxacino 0,3 % (Quimefa, Cuba) cada 2 horas, hasta ser evaluado al día siguiente en consulta.
La evaluación posoperatoria consistió en una biomicroscopia del segmento anterior del ojo y el registro de la PIO de igual manera que en el examen preoperatorio. Los pacientes fueron evaluados de la misma forma al sexto día, a los treinta días y a los dos meses de operados. En este último se realizó además la microscopia del endotelio de la córnea posoperatoria y la oftalmoscopia indirecta binocular para detectar hallazgos del fondo de ojo.
El análisis estadístico se realizó con el software SPSS versión 15.0 (Statistical Pack for Social Sciences). Para el análisis univariado se utilizaron frecuencias absolutas, relativas y valores promedios. Para las comparaciones se utilizaron la prueba U de Mann-Whitney y la de chi cuadrado con la prueba de probabilidades exactas de Fisher y la prueba de corrección por continuidad de Yates. Se utilizó un nivel de significación del 95 %, con un valor de p< 0,05 considerado estadísticamente significativo. El estudio fue aprobado por el Comité de ética para la investigación de la institución.
Resultados
Los pacientes del Grupo MT registraron una edad promedio de 68,8 años (rango: 49- 92 años), mientras en el Grupo MIC fue de 64,9 años (rango: 48- 88 años). El sexo más representado en el grupo MT fue el femenino con 71,42 %, mientras que en el grupo MIC predominó el sexo masculino con 51,42 %. El color de piel blanca resultó el más frecuente en ambos grupos de pacientes con igual número de casos (71,42 %). Las comparaciones de estas variables entre los grupos no fueron estadísticamente significativas (p= 0,056; p= 0,087 y p= 0,896 respectivamente).
La PIO se comportó de manera similar en ambos grupos, con valores preoperatorios alrededor a los 15 mmHg y un discreto aumento a las 24 horas de operados que no resultó significativo entre los grupos del estudio. En los sucesivos controles se evidenció un descenso paulatino de la presión intraocular (PIO) en ambos grupos. A los dos meses de operados se registró una disminución promedio de la PIO respecto a los valores preoperatorios de más de 2,5 mmHg en ambos grupos de pacientes. Este descenso de la PIO posoperatoria a los dos meses fue superior en el grupo MIC (3,01 mmHg), que resultó estadísticamente significativo al compararlo con el valor registrado en el preoperatorio.
El espesor corneal central (ECC) tuvo un comportamiento similar en ambos grupos de pacientes del estudio. Partiendo de valores preoperatorios muy similares, dos meses después de la cirugía no se registró diferencia significativa de esta variable en el grupo MIC respecto al grupo MT (Tabla 1).
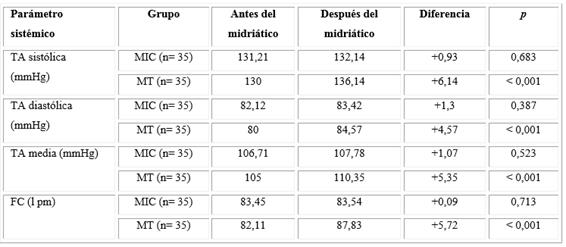
Tabla 1 Comportamiento de los parámetros evaluados como seguridad ocular en ambos grupos a lo largo del estudio
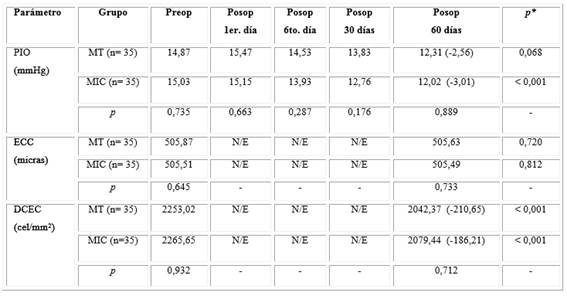
*Asociada a Prueba U de Mann-Whitney.
Preop: preoperatorio; Posop: posoperatorio; PIO: presión intraocular; ECC: espesor corneal central; DCEC: densidad celular del endotelio de la córnea; N/E: No Explorado.
La densidad celular del endotelio de la córnea (DCEC) de ambos grupos de pacientes en el preoperatorio estuvieron por encima de las 2 000 células/mm2, sin diferencias significativas. En el registro de la DCEC que se realizó a los dos meses de operados, el valor promedio de esta se mantuvo por encima de las 2 000 células/mm2 en los dos grupos estudiados, con pérdida de células endoteliales de la córnea (PCEC) posquirúrgicas, ligeramente mayor en el grupo MT con 210,65 células (9,34 %) respecto al grupo MIC, que fue de 186,21 células (8,21 %). Estas diferencias de DCEC entre el preoperatorio y el posoperatorio en cada grupo resultaron estadísticamente significativas, como se mostró en la tabla 1.
En cuanto a las complicaciones, solo se reportó un caso de síndrome de iris flácido intraoperatorio (IFIS por sus siglas en inglés) en el grupo MT (2,85 %) y ninguna en el grupo MIC, sin diferencias significativas (p= 0,364). En el examen posoperatorio de las 24 horas se detectó mediante biomicroscopia edema corneal leve, localizado en 5 (14,28 %) de los pacientes del grupo MT y en 6 (17,14 %) del grupo MIC, diferencia esta que tampoco resultó estadísticamente significativa (p= 0,751). Con el tratamiento impuesto en todos los casos, este edema corneal desapareció, por lo que no se detectó en los sucesivos exámenes realizados. No se encontraron otros hallazgos posoperatorios en el segmento anterior. En el examen fundoscópico, a los dos meses de operados se detectó un paciente (2,85 %) del grupo MIC con edema quístico macular (EQM), aunque no representó una diferencia significativa desde el punto de vista estadístico respecto al grupo MT, que no tuvo casos (p= 0,367).
Al comparar los valores de los parámetros sistémicos (TAS, TAD, TAM y FC) preoperatorios con los obtenidos después de la cirugía, se registraron incrementos en el grupo MIC que no representaron significación estadística. Sin embargo, los incrementos en los valores posquirúrgicos respecto a los preoperatorios del grupo MT tuvieron una diferencia estadísticamente significativa en todos los parámetros evaluados (Tabla 2).
Discusión
Durante la cirugía de catarata se requiere una dilatación pupilar adecuada y mantenida para que el proceder sea seguro. Durante décadas, esto ha sido resuelto con la aplicación de colirios con efecto midriático, ya sean solapados o en combinación.6
Si bien la cirugía de cataratas no puede realizarse sin una adecuada midriasis, los medicamentos midriáticos tienen el potencial de causar eventos adversos cardiovasculares. Esta es una preocupación particular en la población de pacientes adultos mayores sometidos a cirugía de cataratas, que constituyen la mayoría. En una sala prequirúrgica ocupada con muchos pacientes tratados con colirios, la posibilidad de errores de sobredosis está siempre presente. La cirugía puede retrasarse y se pueden aplicar gotas adicionales requeridas para proporcionar midriasis adecuada en el momento de la cirugía.2 A esto pudiéramos agregar que algunos pacientes comienzan la dilatación pupilar desde la casa y en el trayecto hasta el centro quirúrgico, que por una técnica de instilación imperfecta pueden recibir más de una gota por administración.
Desde que Lundberg y Behndig7 introdujeran en el año 2003 un nuevo método para la dilatación intracameral en la cirugía de catarata, este ha sido utilizado por muchos otros autores quienes, incluso, han incorporado variantes.8,9 La dilatación IC también se ha sugerido para mejorar las condiciones de la operación en el IFIS mediante la estabilización del iris durante la cirugía.6
En correspondencia con lo anterior se desarrolló una investigación2 con MIC de producción nacional, donde se demostró que la combinación de lidocaína, que se usa rutinariamente como anestésico IC desde hace décadas, más fenilefrina inyectadas de forma IC, es efectiva para provocar una midriasis adecuada y mantenida durante la cirugía de catarata.3 Muchos métodos de dilatación intracameral también han mostrado su eficacia, no solo para dilatar la pupila inicialmente, sino para mantenerla hasta las etapas finales de la cirugía, con superioridad en este sentido sobre los midriáticos tópicos.3,7,8,9
Cada medicamento nuevo o uno establecido que se utilice en una nueva forma de aplicación, además de su eficacia, debe venir aparejado de su inocuidad, es decir, debe ser seguro su uso para ese fin determinado.
La lidocaína, inyectada en la cámara anterior del ojo, es de uso amplio y rutinario para proporcionar suficiente anestesia en la cirugía de catarata, sin efectos adversos serios, y ha demostrado ser segura para el endotelio corneal. Este fármaco también puede ofrecer cierta capacidad de dilatación de la pupila a través de su mecanismo de acción, es decir, anestesiar y paralizar los músculos del iris. Este efecto ha sido utilizado por algunos autores para provocar midriasis en la cirugía de catarata sin utilizar otro midriático asociado, utilizando solo la lidocaína IC.1,3 Sin embargo, se ha revelado por algunos autores3) que aun cuando produce una dilatación pupilar considerable, esta no alcanza como promedio los 7 mm de diámetro, pupilometría que se califica como la mínima necesaria para una facoemulsificación, siempre y cuando sea mantenida hasta el final de la cirugía.
La fenilefrina es uno de los fármacos más empleados en dilatar y estabilizar la pupila de manera IC. Es un agonista adrenérgico que actúa específicamente sobre los receptores α1 del músculo dilatador del iris y de las arteriolas, por lo que ocasiona una profunda midriasis y vasoconstricción.3 El músculo dilatador del iris humano muestra principalmente receptores α y pocos β. Por otro lado, el esfínter del iris tiene tanto receptores α como β y la estimulación de ambos tipos induce una relajación del esfínter que da lugar a una dilatación (activa) de la pupila. El transmisor para estos receptores en el ojo es la norepinefrina.1
Actualmente la forma de preparar la fenilefrina para midriasis IC no está protocolizada, como tampoco se cuenta con una dosis IC estandarizada. Las dosis utilizadas en diferentes estudios varían desde 0,62 mg, 2,25 mg, 3,125 mg, 6,25 mg, 7,5 mg y hasta 9 mg de fenilefrina por dosis, en dependencia de su combinación con otro fármaco o sola. Las concentraciones más referidas son la fenilefrina al 1,5 y 2,5 %, dependiendo de la disponibilidad en cada país. Algunos autores utilizan la dosis diluida en solución salina balanceada, mientras la mayoría la usan sin dilución. Sí existe consenso en utilizar la fenilefrina inyectada en la cámara anterior libre de sustancias conservantes y estabilizadoras.1
Uno de los parámetros evaluados para la seguridad de esta investigación fue la PIO. La elevación posquirúrgica temprana de la PIO para la facoemulsificación se ha reportado entre el 18 y el 45 % de los pacientes, con un pico máximo entre las 5 y 8 horas después de la cirugía y un regreso a la normalidad en el curso de los días siguientes.10 En el estudio actual, ambos grupos de pacientes se comportaron de manera similar con un discreto incremento de la PIO a las 24 horas, pero manteniéndose dentro de límites normales. En los sucesivos controles se evidenció una disminución gradual de esta, superior a los 2,5 mmHg a los dos meses de operados.
En la última década muchos estudios han sugerido que la facoemulsificación disminuye de manera discreta la PIO a mediano y largo plazo entre muchos de estos pacientes. Esta disminución de la PIO se describe en un rango entre 1 a 5 mmHg sobre la PIO basal, lo que la convierte, además de su efecto en la calidad de vida del paciente, en un arma importante contra el glaucoma.11,12
El ECC también se evaluó en esta investigación y no tuvo prácticamente cambio después de la cirugía de catarata en uno u otro grupo de pacientes estudiados. Esta medición está relacionada estrechamente con el edema corneal, que en ningún caso se mantuvo más allá de la segunda semana posoperatoria.
Con la cirugía de cataratas se observa a veces un edema corneal transitorio posoperatorio, lo que indica efectos sobre la función de la bomba del endotelio corneal. Estos efectos se han atribuido al trauma ultrasónico o mecánico de la facoemulsificación. Se plantea que el grado de edema corneal en el primer día posoperatorio está fuertemente correlacionado con el grado de PCEC después de la facoemulsificación, aunque también ha sido tema de debate. La PCEC es una variable comúnmente estudiada y no menos importante, ya que está asociada con el riesgo a largo plazo de descompensación corneal.13
Este edema corneal posquirúrgico se debe diagnosticar lo antes posible, identificar la causa y tratar de forma objetiva. Si es edema focal será generalmente reversible, siempre que sea tratado de manera eficiente. Si fuera un edema corneal difuso podría ser reversible o no.14
El cuidado del endotelio corneal siempre ha sido una de las principales preocupaciones de los cirujanos de catarata. De hecho, factores mecánicos como el efecto de martillo neumático del corte longitudinal de la facoemulsificación o la implosión de burbujas de microcavitación provocan calentamiento y un aumento de la presión en la cámara anterior. Del mismo modo, la fluctuación de la potencia ultrasónica, el rebote de fragmentos, la turbulencia de los fluidos y el aumento de la producción de radicales libres causan un gran estrés en el endotelio.15
La PCEC en situaciones de normalidad puede variar desde menos del 5 % hasta cerca del 30 % en dependencia de las condiciones del ojo y de la cirugía. Condiciones desfavorables ocasionan pérdidas celulares más acentuadas hasta de manera severa que puede terminar con descompensación de la córnea.14 En esta investigación, la PCEC se comportó de manera similar en ambos grupos de pacientes estudiados; incluso estuvo dentro de un estrecho rango (9 a 11 %) reportado con anterioridad por un estudio16 para pacientes sometidos a cirugía de cataratas con el régimen tópico estándar de anestesia y midriasis.
Junto al edema corneal, una de las complicaciones después de la cirugía de catarata más comúnmente reportadas, se incluye el edema quístico macular (EQM) clínicamente aparente. Este constituye una causa común de disminución de la visión posoperatoria. A menudo se asocia con inflamación intraocular y puede estar mediada por la liberación de prostaglandinas y leucotrienos. El EQM puede sospecharse por una reducción de la visión que de otro modo no se explicaría, y se confirmaría por la apariencia petaloide, característica de los espacios quísticos en la mácula por oftalmoscopia.17 La incidencia de edema macular clínicamente significativo en nuestro estudio fue similar al reportado por otros autores de un estudio previo,18 donde el 3,8 % de 106 ojos desarrollaron edema macular después de la cirugía de catarata.
Johansson y otros19 analizaron los posibles efectos adversos sobre la mácula de la aplicación IC de lidocaína junto a fenilefrina. Mediante tomografía de coherencia óptica analizaron el espesor macular antes del procedimiento y lo compararon con la pauta estándar de MT. Concluyeron que no existen diferencias en la posible inducción de edema macular entre ambos tratamientos, con lo que la seguridad de su uso a nivel macular está probada.
El síndrome tóxico del segmento anterior (TASS por sus siglas en inglés) es una inflamación posoperatoria estéril aguda. El TASS se presenta pocas horas después de la cirugía, y los síntomas y signos pueden simular los de la endoftalmitis infecciosa e incluyen fotofobia, reducción grave de la agudeza visual, edema corneal y reacción marcada de la cámara anterior, en ocasiones con hipopion. Otras características potencialmente distintivas de TASS incluyen edema corneal difuso de limbo a limbo; exudado fibrinoso de la cámara anterior; pupila dilatada, irregular o no reactiva; y PIO elevada. Los cambios patológicos se limitan a la cámara anterior. Todas las soluciones utilizadas por vía intracameral deberían estar idealmente libres de estabilizadores y conservantes, y de tamponadas a la osmolaridad fisiológica y al pH. Se debe evitar el uso intraocular de cualquier solución no fisiológica o con preservos.17
Cuando se utilizan tópicamente diferentes fármacos en el ojo, hay una sustancial absorción sistémica, principalmente a través de la mucosa nasal, pero también a través de la conjuntiva. Dado que los receptores descritos anteriormente para la fenilefrina se encuentran también en otras partes del organismo, existe el riesgo de efectos colaterales sistémicos, también con las dosis utilizadas en oftalmología. La fenilefrina administrada por vía tópica con significativa absorción sistémica puede aumentar el riesgo de efectos secundarios cardiovasculares, especialmente en grupos de alto riesgo como los pacientes con hipertensión o enfermedades cardiovasculares y los niños.13
Los pacientes dilatados con MT en este estudio sufrieron aumentos estadísticamente significativos de los parámetros sistémicos estudiados (TAS, TA, TAM y FC), no así los del Grupo MIC que, aunque aumentaron respecto al preoperatorio, no fueron de manera significativa, lo que evidencia que existe una mayor absorción sistémica a través de la vía tópica que por la intracameral.
En consonancia con estos resultados, Guell y otros2) expusieron que los casos de hipertensión o taquicardia fueron estadísticamente más comunes en pacientes que recibieron el tratamiento de referencia con colirios midriáticos (11,2 %), que en el grupo que utilizó MIC (6,0 %; p= 0,033).
Existe el criterio de que las dosis de una inyección intracameral de fenilefrina, habitualmente a concentraciones al 1,5 y 2,5 %, son excesivamente bajas al compararlas con las gotas de fenilefrina tópicas (desde 2,5 % pero habitualmente al 10 %), lo que hace que el riesgo de complicaciones sistémicas con MIC sea menor y se considere segura.20
Los tres registros farmacéuticos de fenilefrina inyectable disponibles en Cuba en el momento de la investigación tenían la misma concentración de 10 mg/1 mL (al 1 %); dos eran importados y uno producido en el país. Esta concentración al 1 % tiene como inconveniente que se debe inyectar un volumen mayor que las concentraciones referidas en otros estudios (1,5 o 2,5 %) para alcanzar la misma dosis. El colirio midriático empleado en el grupo MT, también de producción nacional, contaba entre sus componentes con fenilefrina al 10 %, como el empleado en la mayoría de los estudios revisados. Si se tiene en cuenta toda la evidencia expuesta en esta investigación, se puede afirmar que el uso de lidocaína más fenilefrina aplicada directamente en la cámara anterior del ojo es una opción segura para provocar midriasis durante la cirugía de catarata.