Introducción
Se ha estimado que aproximadamente del 5 al 10 % de todos los cánceres de la piel se ubican en la región periorbitaria. En esta localización, el carcinoma basocelular (CBC), es la neoplasia más común (90 %), con predilección por el párpado inferior (> 50 %), resultado de la reflexión de la luz por la córnea sobre el margen de este; 30 % en el canto medial; 15 % en el superior (su menor incidencia puede deberse a la protección de la ceja);2 y 5 % en el canto lateral.1 Otros factores, como la irritación química o física de las lágrimas, pueden causar este daño.2,3 Los CBC con invasión orbitaria o histología agresiva ocurren con mayor frecuencia en el canto interno (53,6 - 56,2 %) en comparación con el párpado inferior (20,3 -35,7 %), el superior (4,7 -7,1 %) o el canto lateral (3,6 - 18,7 %).2
El Comité de tipificación histológica de los tumores de piel de la Organización Mundial de la Salud define el CBC como un tumor de invasión local y crecimiento lento, que rara vez produce metástasis, cuyo origen son las células epidérmicas de los folículos pilosos o las células basales de la epidermis.2
Los párpados, y en general la región periorbitaria, están incluidos dentro de la llamada zona H, que son sitios anatómicos asociados a un gran riesgo de recurrencia, según la clasificación topográfica.4
El tratamiento de elección del CBC es la resección quirúrgica completa. Esto es igual a curación. Debido al bajo grado de malignidad de estas lesiones, no es necesario dejar grandes áreas de márgenes libres de tumor al momento de la resección.5 Consideramos que de 5 a 10 mm son suficientes.
La posibilidad de dejar células tumorales, como resultado de una resección incompleta de la lesión cuando esta se realiza sin cortes por congelación, es del 27 al 50 %.2,6 Lo anterior va asociado a un mayor índice de recurrencias, que generalmente se comportan de forma más agresiva e infiltrante y con mayor destrucción tisular, lo que disminuye la probabilidad de curación al compararlo con una resección primaria completa.7
Un diagnóstico y tratamiento oportuno de los tumores malignos de los párpados evita daños a las estructuras vecinas, contribuye a disminuir los altos índices de morbimortalidad y mejora la calidad de vida de los pacientes afectados.
Manejo del carcinoma basocelular
Los tratamientos disponibles para el tratamiento del CBC se pueden dividir en técnicas quirúrgicas y no quirúrgicas. Su elección se basa en factores propios del paciente (edad, estado funcional, presencia de comorbilidades, riesgo anestésico, rechazo a la cirugía, contraindicaciones); tipo y localización del tumor; así como procedimientos previos (radioterapia o múltiples escisiones quirúrgicas).
Tratamiento quirúrgico
El tratamiento de elección para el CBC periocular es la extirpación quirúrgica. Los márgenes de la escisión pueden ser monitoreados microscópicamente usando cirugía micrográfica de Mohs (de elección), secciones de parafina o congeladas.8
Resección quirúrgica convencional
Es una de las técnicas más utilizadas. En lesiones bien circunscritas menores a dos centímetros de diámetro, una escisión con márgenes clínicos de cinco milímetros resulta en una eliminación completa en más del 95 % de los casos.5 Tiene las ventajas de poder ser realizada en forma rápida, ser relativamente económica y obtener información histopatológica de control. Es un procedimiento invasivo que sacrifica cantidades variables de tejido sano, lo que constituye una de sus principales desventajas.9 De esta forma, en la región periocular puede implicar la extirpación de amplias áreas de los párpados o de las vías lagrimales, cuya reconstrucción puede causar, en mayor o menor medida, alteraciones estético-funcionales como: cicatrices, triquiasis, retracción palpebral, ptosis, epífora crónica, entropion, ectropion, queratitis, úlceras corneales por exposición, e incluso perforación ocular.
Cirugía de Mohs
Es la técnica quirúrgica preferida para el CBC de alto riesgo, porque es la única que nos permite evaluar el 100 % de los márgenes. Se trata de un procedimiento en el que se realizan cortes delgados del tejido en forma secuencial, los cuales son analizados inmediatamente al microscopio hasta obtener márgenes libres de tumor. Ofrece rangos de curación hasta en 99 %, con significativa preservación de tejido, así como baja tasa de recurrencias a largo plazo. Está indicada principalmente en tumores localizados en áreas cosméticamente sensibles (periorbitaria, periauricular o paranasal), variantes agresivas (morfeiforme o esclerosante), tumores recurrentes, márgenes pobremente definidos en tejido cicatricial y en casos de invasión perineural. Sus principales desventajas son el costo y la duración del procedimiento.5
Los estudios comparativos con la cirugía convencional son escasos, y aunque hay un ensayo clínico aleatorizado,10 solo se confirma significación estadística en el tratamiento de los tumores recurrentes y no en los primarios.
Aunque numerosos autores estiman que la cirugía de Mohs es la idónea en carcinomas basocelulares de alto riesgo,3,6,11 la poca disponibilidad de recursos para poner en marcha esta técnica, así como sus desventajas, no permiten considerarla como única opción terapéutica.
Tratamiento no quirúrgico
La principal desventaja, de cada una de estas modalidades de tratamiento es no poder estudiar histopatológicamente los márgenes del tumor.
Criocirugía
Consiste en la congelación y descongelación de la piel, que causa alteraciones biológicas al reducir la temperatura, con el objetivo de lograr una necrosis del tejido. La forma habitual de aplicación es en forma de aerosol y criosonda. Tiene como ventajas la seguridad, la rapidez, la efectividad, el bajo costo y los resultados cosméticos satisfactorios. Está indicada en nodular o ulcerado, palpable, con bordes claramente visibles y menor de 2 cm de diámetro; en los de mayor extensión, si se realiza cirugía escisional seguido por dos ciclos de congelamiento profundo, el riesgo de recurrencia es mínimo.7 Los porcentajes de curación de CBC de bajo riesgo con esta técnica se sitúan entre el 95 y el 97 %.8
Curetaje y electrocoagulación
Es un método sencillo que consiste en extirpar el tumor con una cureta, hasta llegar al tejido sano, y posteriormente electrocoagular para destruir los posibles restos de tumor.8,12 Este método resulta exitoso en el caso de CBC pequeños y en localizaciones de bajo riesgo. Si durante el curso del procedimiento se constata afectación de tejido subcutáneo, se debe realizar posteriormente extirpación quirúrgica. La curación en los tumores menores a 1 cm de diámetro, puede ser de 98,8 %; para lesiones de 1 a 2 cm de 95,5 % y para lesiones mayores de 2 cm de hasta 84 %.8 Hay algunos estudios que reportan una recidiva alta,9 de 92,3 % en los CBC primarios y hasta 60 % en los CBC recurrentes,7 que va a depender del tamaño de la lesión y de la ubicación.
La técnica del curetaje también puede utilizarse para delimitar los límites tumorales antes de la extirpación quirúrgica convencional o la criocirugía.8 Es una técnica cómoda, barata y permite obtener buenos resultados funcionales y estéticos.
Terapias médicas
Se han descrito diferentes modalidades terapéuticas para el manejo médico del CBC. Entre estas se incluyen: imiquimod tópico (IMQ), 5-fluorouracilo (5-FU), terapia fotodinámica (TFD), interferón (IFN) intralesional o perilesional, radioterapia y los medicamentos inhibidores de la vía de Hedgehog.
Imiquimod
Es un modulador de la respuesta inmune, agonista de los receptores toll-like 7 (TLR-7), con actividad antivírica y antitumoral. Su uso en los CBC incrementa el interferón, aumenta la inmunidad innata, estimula las células de Langerhans, disminuye la angiogénesis y produce apoptosis de las células tumorales.
El imiquimod (IMQ) tópico está aprobado para el tratamiento de CBC superficiales. Está indicado en personas con múltiples tumores, ancianos o con contraindicaciones quirúrgicas.13,14 Se puede usar en diferentes modalidades: dos veces al día o 5 días a la semana por 6 semanas, con adecuada eficacia en la mayoría de los pacientes; o aplicar la crema una vez al día (retirarla a las 8 horas), de preferencia en la noche, por cinco días a la semana durante 6 semanas, con el fin de disminuir efectos locales como irritación, eritema o en algunos casos ulceración. Los datos a largo plazo sobre las tasas de recurrencia clínica son limitados.
La remisión clínica e histológica de los CBC superficiales y/o nodulares tratados con este medicamento alcanza tasas entre el 95 y el 100 %.13,14 Dos factores pronósticos importantes para la terapia con IMQ son el tamaño inicial de la lesión, debido a que los CBC con diámetro superior a 1 cm responden peor al tratamiento, y el uso de terapias inmunosupresoras previas, que pueden reducir su eficacia.13
Cuando la lesión se localiza próxima al borde libre palpebral, la crema de IMQ puede contactar con la mucosa ocular y generar conjuntivitis. Por este motivo se considera muy controvertido su uso en CBC localizados en el borde libre del párpado o a menos de 5 mm de este.
Terapia fotodinámica
Para realizar esta técnica se aplica sobre la lesión tumoral y el tejido normal adyacente una crema de metilaminolevulinato, que induce la formación de porfirinas fotoactivas en las células tumorales. Posteriormente, estas generan daño fotodinámico al iluminar el área afectada bajo luz visible (entre 570 a 720 nm de longitud de onda) en una dosis de 75 J/cm2, durante 7-9 minutos; que activa especies de oxígeno, y produce destrucción selectiva del tejido tumoral.8,9 Su efectividad a nivel palpebral ha mostrado tasas de remisión clínica del 89-100 % según las series, con resultados funcionales y estéticos excelentes.8
Es una buena opción en el CBC superficial por su efectividad, con 5 años de seguimiento, y excelente resultado cosmético (evidencia IA). Además, es especialmente ventajosa para las lesiones pequeñas, múltiples y localizadas en áreas con algún problema de cicatrización, así como próximos o en el borde libre del párpado. El protocolo más comúnmente recomendado es de dos sesiones.6
La falta de confirmación histológica es nuevamente una desventaja frente a la cirugía; por tanto, es preciso un seguimiento mantenido para descartar la recidiva. Además, su uso está contraindicado en los CBC de tipo infiltrativo, en los pigmentados y en los recidivantes.8
Tanto en el tratamiento con IMQ como en la TFD, se aconseja preparar el área para permitir un acceso óptimo al tejido tumoral y maximizar la absorción del fármaco. El tipo de preparación depende de la tumoración y de su localización, pero conlleva la eliminación de la capa superficial de la lesión.
5-Fluoruracilo
Hasta la fecha el quimioterápico tópico más comúnmente estudiado ha sido el 5-FU tópico. Es un antineoplásico que bloquea la síntesis del ADN por inhibición de la enzima timidilato sintetasa, aprobado para el tratamiento del CBC superficial, de pequeño tamaño, localizado en zonas de bajo riesgo o en pacientes que no puedan recibir tratamientos quirúrgicos. Se aplica en forma tópica sobre la lesión, a la concentración del 5 % dos veces al día, 5 veces por semana durante 4 a 6 semanas, con una tasa aproximada de curación del 93 %.6 Es importante señalar como desventaja la presencia de una reacción inflamatoria local en forma de eritema intenso sobre la lesión hasta la ulceración, que reepitelizará en los 10 días subsiguientes. No se recomienda su uso en la región periocular, por la proximidad de la mucosa.
Interferón
El IFN forma parte de las quimioterapias intralesionales o perilesionales actualmente empleadas en el manejo del CBC. Este medicamento estimula los macrófagos, las células natural killer y la citotoxicidad mediada por linfocitos, que genera una respuesta inmune antitumoral. Ha sido propuesto como una opción no quirúrgica en CBC perioculares, de forma aislada o como complemento de la cirugía. El tratamiento local con interferón alfa-2b se ha utilizado para CBC de bajo riesgo. La dosis óptima es de 1,5 millones de unidades internacionales, 3 veces por semana, durante 3 semanas. Se logra una respuesta completa en el 80-83 % de los tumores pequeños superficiales y nodulares. El periodo de tratamiento es variable en dependencia del esquema de tratamiento escogido.15 La combinación de los IFNs alfa2b y gamma (HeberPAG) ha mostrado también excelentes resultados en pacientes con carcinomas basocelulares y espinocelulares avanzados.16
El HeberPAG tiene sus ventajas debido a la actividad inmunomoduladora y a su potente efecto antiproliferativo, que logra una respuesta clínica más rápida y prolongada que los IFNs por separado. El tumor desaparece o se reduce, sin necesidad de reconstrucción palpebral, con un aspecto cosmético y funcional favorable. Se ha empleado de forma segura en Cuba, a través de ensayos clínicos diseñados por el Centro de Ingeniería Genética y Biotecnología (CIGB) de La Habana, mediante inyección intratumoral y/o perilesional, en pacientes con CBC de cualquier tamaño, localización y subtipo clínico e histológico.16,17,18,19,20
Esta opción, puede ofrecer ventajas sobre las técnicas tradicionales en el tratamiento de CBC, en particular en pacientes no candidatos a cirugía, debido a una enfermedad debilitante, o cuando la cirugía podría resultar desfigurante.16 Se aplica un régimen de 3 inyecciones a la semana, durante 3 semanas. Las desventajas de este tratamiento serían los moderados porcentajes de curación, la necesidad de múltiples inyecciones intralesionales, que pueden causar síntomas parecidos a la gripe.19
Radioterapia
Es una técnica clásica que se utilizó como primera línea de tratamiento del CBC hace algunas décadas. Se describen varias desventajas: falta de verificación histológica, tratamiento prolongado que requiere de muchas visitas, resultado cosmético que tiende a empeorar con el tiempo (atrofia cutánea y telangiectasias) y riesgo de nuevos CBC radioinducidos. En las últimas guías de la National Comprehensive Cancer Network (NCCN)5 su uso actual fue un tema de controversia. Esta técnica está indicada especialmente en tumores en zona de alto y mediano riesgo, mayores de 15 y 20 mm, respectivamente. Su principal inconveniente es la falta de control de los márgenes. Algunas revisiones ofrecen a los 5 años unos porcentajes de curación del 91,3 % en los CBC primarios y del 90,2 % en los recurrentes.21 Por tanto, es una opción de tratamiento efectiva para pacientes no candidatos a tratamiento quirúrgico, mayores de 60 años (debido a probables secuelas a largo plazo) en tumores primarios o recurrentes, después de un tratamiento quirúrgico, como terapia adyuvante o cuando se informa de invasión perineural. Está contraindicado en pacientes que posean condiciones genéticas que predispongan a tumores cutáneos (xeroderma pigmentoso, síndrome del nevo basocelular) o enfermedades del tejido conectivo (esclerodermia).5
Nuevas terapias
Vismodegib es el primer inhibidor selectivo de la vía de señalización Hedgehog que ha sido aprobado por la Food and Drug Administration (FDA) en EE.UU. para el tratamiento del CBC localmente avanzado y metastásico, no tributarios a tratamiento quirúrgico ni a radioterapia. (Erivedge, Genentech, enero de 2012). Este fármaco se une e inactiva específicamente el receptor de transmembrana-7 Smoot-hened (SMO), y frena la activación de la familia de factores de transcripción del oncogén asociado a glioma (GLI), que suprime la proliferación y el crecimiento tumoral.22
La dosis recomendada es 150 mg una vez al día por vía oral. Tiene un porcentaje de respuesta entre 54-86 %. El inicio de esta ocurre a los 30 días, y se hace máxima a los 6 meses.23,24 Los efectos adversos deben tenerse en cuenta por su elevada frecuencia. El estudio clínico multicéntrico con el mayor número de pacientes tratados con vismodegib hasta la fecha (STEVIE), fue diseñado para valorar la seguridad del medicamento. Sus resultados preliminares en los primeros 499 pacientes que contaron con un año de seguimiento (468 CBC localmente avanzado y 31 CBC metastásico) reportaron eventos adversos en aproximadamente el 98 % de los pacientes. Los más comunes son: espasmos musculares (64 %), alopecia (62 %), disgeusia (54 %), pérdida de peso (33 %), astenia (28 %), hiporexia (25 %), ageusia (22 %), diarrea (17 %), náuseas (16 %) y fatiga (16 %), así como 6 % de fallecimiento, 21 de ellos atribuidos a eventos adversos.25
El tratamiento con vismodegib añade una nueva modalidad terapéutica para el grupo de pacientes con CBC avanzado o metastásico que han recaído tras la radioterapia y en los cuales la cirugía no es apropiada o está contraindicada.23,24
En julio de 2015, la FDA aprobó otro inhibidor de la vía Hedgehog, denominado Sonidegib; comercializado como Odomzo por Novartis, en dosis de 200 mg una vez al día, para pacientes mayores de 18 años. Actúa sobre la misma vía, con similares indicaciones y eventos adversos (menos graves), que su predecesor vismodegib; no se reportan muertes.26,27 Actualmente se está investigando su uso en el tratamiento de otros tipos de cáncer.
Este fármaco tiene una semivida relativamente larga de 28 días, debido a su capacidad de unión a proteínas (> 97 %), con un promedio de tiempo hasta la concentración máxima de 2-4 horas. El estado de equilibrio se alcanza aproximadamente 4 meses después de la dosis inicial.26
Su uso en CBC avanzados tratados previamente con vismodegib no es eficaz. Los casos resistentes al tratamiento con este último fueron también refractarios al uso de sonidegib, con progresión de la enfermedad.28 Actualmente no hay ensayos controlados aleatorios que comparen ambos medicamentos, y no se han establecido recomendaciones basadas en evidencia para elegir entre ellos.
Láser de dióxido de carbono
La ablación producida por un láser de dióxido de carbono (CO2) es un método que permite la destrucción del tumor. Es recomendado para los CBC de gran tamaño o múltiples CBC de bajo riesgo.19 Si se realiza curetaje previo a la vaporización de la lesión, mejoran los resultados.
En un estudio sobre el tratamiento con láser CO2 ablativo en CBC y su control histopatológico se reportó muy buen resultado para los CBC superficiales; sin embargo, para los CBC nodulares o infiltrantes no se recomienda este tipo de tratamiento.9
Técnicas de reconstrucción
La resección de las neoplasias malignas de piel representan la principal causa de reconstrucción de la región periocular.4 Las modificaciones en la arquitectura palpebral normal, así como la afectación de la estética facial, es motivo de preocupación en los pacientes que acuden a la consulta de Oculoplastia.
Las técnicas reconstructivas básicas pueden consistir en cierre directo, colgajos o injertos; y en defectos de mayor tamaño se pueden utilizar varias técnicas a la vez. Esta decisión estará condicionada por la complejidad de la deformidad, la localización, el tamaño, la edad del paciente, el tipo tumoral y otras características. Pueden clasificarse según el área anatómica que requiere el tratamiento: párpado superior, párpado inferior, canto interno o canto externo. Lo ideal es reconstruir por subunidades anatómicas.6,8)
Párpado inferior
Colgajo de Mustardé: Es el método más conocido para la reconstrucción del párpado inferior, debido a que es una técnica simple, que logra buenos resultados, tanto en defectos parciales como en defectos totales del párpado inferior.
Consiste en hacer un amplio colgajo de avance y rotación de la mejilla, que se diseña de manera triangular y se traslada hasta el defecto del párpado inferior. Algunas veces se puede asociar a un injerto condromucoso del tabique nasal. Sin embargo, es una cirugía bastante amplia que algunas veces requiere anestesia general y que, como secuela, puede dejar ectropión, epífora y afectación de la rama frontal del nervio facial.4
Colgajo de Tenzel: Es un colgajo de avance semicircular, excelente opción en la reparación de defectos de espesor completo del párpado, que pueden ser centrales, mediales o laterales. Se utiliza cuando está comprometida entre 33 y 75 % de la longitud horizontal del párpado inferior, o de 30 a 60 % de la longitud horizontal del párpado superior.4
Se prefiere esta técnica cuando se dispone de segmentos del párpado adyacentes a ambos lados del defecto, de espesor completo, que sean laxos y tengan disponibilidad de piel del canto lateral. También es una mejor opción que los injertos cuando hay antecedentes de irradiación o quemadura, pues como es un colgajo provee su propia irrigación sanguínea.
Se debe practicar una cantotomía lateral (línea arqueada semicircular superior de 20 mm aproximadamente) debajo del colgajo y se secciona la rama inferior del tendón cantal lateral para movilizar completamente el segmento inferior lateral del párpado. El colgajo se diseca totalmente y se avanza medialmente, de tal forma que el tejido lateral del párpado se avanza hasta el borde medial del defecto. Posteriormente, debe hacerse una fijación cantal lateral, lo cual evita la caída del párpado. Las complicaciones del colgajo de Tenzel incluyen escotaduras del párpado, ectropión, pliegues cantales laterales, deformidades en trap-door y simbléfaron. En Cuba existe mucha experiencia en el uso de esta técnica. Diversas publicaciones al respecto confirman la obtención de excelentes resultados estéticos y funcionales.29,30
Colgajo tarso-conjuntival de Hughes: Es un colgajo de tarso autógeno, irrigado y revestido con la conjuntiva, de elección para defectos de espesor completo que implique entre 66 y 100 % de la extensión horizontal del párpado inferior, que proporciona un reemplazo ideal de la lamela posterior.4
Párpado superior
Para la reconstrucción del párpado superior se han descrito las mismas técnicas reconstructivas que en el párpado inferior, y se agrega una técnica quirúrgica usada para defectos de mayor tamaño.4
Colgajo de Cutler Beard: Es la mejor opción para la reconstrucción de defectos mayores del párpado superior y consiste en un colgajo de piel, músculo y conjuntiva, que se avanza desde el párpado inferior hasta el párpado superior, por lo cual el ojo queda cerrado al menos cuatro a seis semanas, hasta que se separa para la evaluación corneal. Dado que no es posible la reconstrucción de la lamela posterior mediante esta técnica quirúrgica, la inestabilidad del margen palpebral es uno de los efectos secundarios frecuentes de esta cirugía.12
Colgajo de doble avance en la zona supraciliar: se trata de colgajos unipediculados bilaterales, técnica también conocida como cierre en H o H plastia. Consiste en practicar dos incisiones opuestas al defecto, con lo cual se forman dos colgajos que se aproximan entre sí para cubrir el defecto, formando una H. Esta técnica se puede utilizar en defectos paramediales de la zona frontal y la ciliar.4
Canto interno
Es de suma importancia asegurar un anclaje rígido del canto, que provea una adecuada tensión horizontal, para lograr mantener la integridad, la estabilidad, la posición y la función de los párpados, y así evitar la exposición de la córnea. Dos excelentes opciones para la reconstrucción del canto interno son los injertos cutáneos y los colgajos de Rigel.4
Injertos de piel: Son una opción frecuentemente utilizada. Cuando se eligen como técnica reconstructiva, la mayor similitud en el color la ofrece un injerto de la región preauricular.
Colgajo de Rigel: Es un colgajo de transposición y rotación tomado de la línea medial frontal, también llamado colgajo glabelar, que debe trasladarse para cubrir el defecto del canto interno. Una posible secuela que debe tenerse en cuenta es el crecimiento de cejas en esta región si el colgajo es tomado de muy arriba.26
Algunos autores recomiendan usar un tubo de silicona para reemplazar el canalículo cuando se comprometa durante la resección tumoral. También, refieren el uso de técnicas combinadas de granulación de parte de la herida, más colgajos de espesor completo para la reconstrucción del canto interno.27 Un injerto perióstico es una excelente opción en la reconstrucción del canto interno para fijar la lamela posterior del párpado (tarso y conjuntiva), recrear los ligamentos del canto o soportar un colgajo superpuesto. Si no se cuenta con el periostio porque se ha removido durante la resección tumoral, puede optarse por una pequeña placa de titanio o un dispositivo de anclaje, fijados con sutura.
Canto externo
Para las intervenciones quirúrgicas de esta área debe tenerse amplio conocimiento del recorrido de las ramas del nervio facial para evitar daños accidentales de estas estructuras, lo cual podría resultar en déficits funcionales y estéticos. En dependencia de la extensión del defecto y su complejidad, se debe escoger la técnica de reconstrucción más adecuada, que puede incluir:
Cierre primario: Es el método de reconstrucción más adecuado, simple y con menos complicaciones en casos de pequeños defectos.30
Colgajo romboidal: Esta técnica consiste en la escisión del defecto en forma de rombo. Produce deformidades mínimas en las estructuras anatómicas adyacentes y, además, provee una piel similar para la reconstrucción del defecto.26,28
Colgajos de Fricke: Se diseña en la piel de la región frontal o temporal y se rota medialmente para cubrir defectos del canto lateral. Se sugiere como precaución no mover la ceja lateralmente o la línea de implantación anterior del cabello.
Colgajo de Tulip: Es un colgajo axial bilobulado, que incluye la arteria temporal superficial en la frente y que debe trasladarse como un colgajo en isla hasta el canto externo.4
Defectos de espesor completo: cuando se pierde todo el espesor de la piel en el canto lateral, suelen también perderse estructuras adyacentes como los párpados.
Para reemplazar estas estructuras se cuenta con materiales autógenos, como injertos o colgajos tarsales, mucosa del paladar duro y tendón del palmar largo, entre otros, además de esclerótica de cadáver, fascia o piel artificial de animal o de cadáver. En otros casos, para la reconstrucción de defectos muy complejos del canto lateral puede requerirse una combinación de varias técnicas (Fig. 1 y 2).
Conclusiones
A pesar de la amplia literatura disponible sobre el tratamiento del CBC, solo hay unos pocos artículos sobre márgenes quirúrgicos y la mayoría de ellos se limitan al análisis de lesiones pequeñas y primarias. Un margen de escisión de 5 mm parece ser adecuado para erradicar las lesiones primarias de CBC menores de 2 cm de diámetro. Sin embargo, incluso en estos tipos histológicos de tumores, el sitio de la lesión y el historial de tratamiento previo deben considerarse en la planificación quirúrgica.
Las técnicas quirúrgicas con márgenes controlados micrográficamente son más apropiadas para las lesiones recurrentes, porque la cirugía convencional se basa a menudo en la aplicación de resección radical oncológica con márgenes tridimensionales superiores a 5 mm.
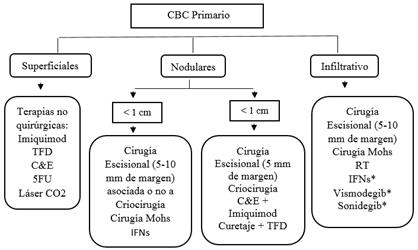
Sin embargo, el acceso limitado a las técnicas micrográficas, especialmente fuera de los EE. UU, requiere el uso de técnicas alternativas, hasta que esta se difunda más ampliamente. Por lo tanto, el algoritmo que se muestra puede ser una herramienta útil para guiar el tratamiento quirúrgico del carcinoma basocelular. Se sugiere estar al pendiente de terapias novedosas en emergencia.
Los resultados quirúrgicos dependen de muchos factores, como son el área tratada, la dimensión del defecto por cubrir y la edad de los pacientes. El éxito de la reconstrucción quirúrgica después de la resección de tumores se refleja no solo en un buen resultado estético, sino también en la conservación de la funcionalidad. Sin embargo, no existe consenso sobre cuál es la mejor técnica quirúrgica. La mejor puede ser con la que el cirujano se encuentre más familiarizado, porque permitirá obtener mejores resultados estéticos y funcionales.