Introducción
El desprendimiento de retina (DR) ocurre cuando el líquido subretinal ocupa el espacio potencial que existe entre la retina neurosensorial y el epitelio pigmentario de la retina (EPR), lo que provoca la separación de ambas capas.1 En el desprendimiento regmatógeno de retina (DRR) el líquido subretinal proviene del vítreo licuefacto, el cual pasa al espacio subretinal a través de soluciones de continuidad de espesor completo que se originan en la retina, como consecuencia de tracciones vitreorretinianas. El DRR es el más común entre todos los DR.2,3
El desprendimiento posterior del vítreo anómalo, las roturas retinales (desgarros, agujeros) y las lesiones periféricas predisponentes (degeneración reticular, penachos retinianos, pliegues meridionales, retinosquisis), son entidades que pueden estar presentes en la historia natural de los DRR, consideradas como sus precursores.4
El desprendimiento regmatógeno de retina ocurre en aproximadamente 1 de cada 10 000 personas anualmente, y es más frecuente después de la cuarta década de la vida en pacientes miopes y en pacientes afáquicos o pseudofáquicos.5,6 Se ha reportado una incidencia media anual en Europa de 13,3 por 100 000 personas.7
El DRR es una causa importante de pérdida de la visión y ceguera. El tratamiento quirúrgico es el único efectivo. Las técnicas quirúrgicas empleadas en la actualidad son la vitrectomía pars plana (VPP), la cirugía epiescleral (identación escleral) y la retinopexia neumática.8
La cirugía de identación escleral es un procedimiento quirúrgico en el que se sutura un explante (banda, plombaje o esponja de silicona blanda o dura) a la esclera para crear una identación interior. Se aplica tratamiento con crioterapia a la rotura causante del DRR. El objetivo del tratamiento es cerrar la rotura por aposición del EPR a la retina neurosensorial y reducir la tracción vitreorretiniana. Se drena o no el líquido subretinal en dependencia de las características del DRR en cada paciente.9
La retinopexia neumática es un procedimiento en el cual se crea una retinopexia en la rotura retinal (fotocoagulación con láser o crioterapia) antes o después de inyectar una burbuja intravítrea de gas [hexafloruro de azufre (SF6) o perfluoropropano (C3F8)] que se expande intraocularmente para cerrar la rotura retiniana y adherir la retina sin alivio de la tracción vitreorretiniana. Es un procedimiento rápido y mínimamente invasivo. Se reserva para los DRR no complicados con una pequeña rotura o un grupo de roturas que se extienden sobre un área de una hora de reloj situadas en los dos tercios superiores de la retina periférica.9
En Cuba existen pocas investigaciones disponibles sobre cirugía de identación escleral o retinopexia neumática. Esto nos motivó a realizar un estudio con el objetivo de determinar los resultados de la técnica quirúrgica de identación escleral y la de retinopexia neumática en el desprendimiento regmatógeno de retina.
Métodos
Se realizó un estudio descriptivo, longitudinal y prospectivo en 22 ojos (22 pacientes) operados de DRR con técnica de identación escleral o retinopexia neumática en el Centro Oftalmológico del Hospital Clínico Quirúrgico Universitario “Arnaldo Milián Castro”, de la provincia de Villa Clara, en el período de tiempo comprendido entre junio del año 2019 y diciembre del año 2020.
Se realizó un examen oftalmológico a cada paciente que incluyó la agudeza visual mejor corregida (AVMC) con optotipo de Snellen, la presión intraocular (PIO) con tonómetro de Goldman, biomicroscopia del segmento anterior, biomicroscopia del segmento posterior, oftalmoscopia binocular indirecta con depresión escleral (previa midriasis farmacológica con fenilefrina + tropicamida), examen de la retina periférica con lentes de 3 espejos, ultrasonido ocular combinado modo B + A y dibujo gráfico del desprendimiento regmatógeno de retina.
Se realizó retinopexia neumática a ojos con una rotura o grupo de roturas causantes del DRR que no ocupaban más de una hora del reloj, localizadas entre las 8 y las 4 horas. Se permitieron otras roturas o degeneraciones Lattice en retina aplicada, las cuales fueron tratadas con láser previo a la cirugía.
Se realizó identación escleral a ojos con roturas o grupo de roturas causantes del DRR localizadas en el borde posterior de la base del vítreo que permitieran el acceso para el tratamiento completo con crioterapia transescleral y localizadas en cualquier cuadrante del fondo de ojo. Se permitieron otras roturas o degeneraciones Lattice no responsables del DRR, las cuales fueron tratadas con láser previo a la cirugía o con crioterapia en el acto quirúrgico.
Se excluyeron los ojos con opacidad de medios que impidieran una correcta visualización del fondo de ojo, y los ojos con vitreorretinopatía proliferativa (PVR) grado B o peor.10 Además, no se aceptaron para retinopexia neumática los pacientes con incapacidad mental o física que les impidiera mantener la postura posquirúrgica.
Se utilizó anestesia peribulbar para la retinopexia neumática y anestesia general para la identación escleral. Los pacientes se siguieron a las 24 horas de operados, una semana, un mes, 3 meses y 6 meses, independientemente de la técnica quirúrgica realizada. Se permitieron visitas adicionales según la necesidad y las especificidades de cada paciente.
Las variables recogidas fueron: edad, sexo, estatus preoperatorio de la mácula (aplicada o no), tiempo de evolución del DRR (según los días transcurridos desde el inicio de los síntomas y la cirugía) y rotura causante del DRR (desgarro, agujero, diálisis, degeneración Lattice).
Se evaluó el resultado anatómico inmediato y final; se definió como mejorado o no mejorado si la retina era aplicada o no según la efectividad de la técnica realizada. Se estudió la AVMC a los 6 meses del posoperatorio y se evaluó el resultado funcional final. Se definió como mejorado cuando se logró ganancia de, al menos, 2 líneas en la cartilla de Snellen y no mejorado cuando se mantuvo AVMC final igual a la preoperatoria o ganancia de solo una línea. Se describieron las complicaciones posoperatorias encontradas en cada técnica quirúrgica.
Los datos se recogieron en una planilla especialmente diseñada para la investigación. Se usó el sistema SPSS v15 para el procesamiento de los datos y la creación de tablas y gráficos. Se emplearon técnicas de estadística descriptiva para el resumen de las variables cuantitativas (promedios y desviación estándar) y para las cualitativas se usaron frecuencias absolutas y relativas (porcentaje).
Desde el punto de vista ético la investigación estuvo justificada, pues se realizó de acuerdo con lo establecido en el Sistema Nacional de Salud y previsto en la Ley No. 41 de Salud Pública, en correspondencia con la Declaración de Helsinki.
Resultados
Se realizaron 15 retinopexias neumáticas y 8 cirugías de identación escleral. Se realizó una identación escleral para reparar el DRR de uno de los pacientes incluidos en el estudio, a quien se le practicó previamente una retinopexia neumática, la cual resultó fallida. El 72,7 % de los pacientes operados de DRR fueron hombres; la edad media fue de 57,5 años con un rango entre los 11 a 80 años; el 77,3 % de los ojos tenían mácula desprendida al momento del diagnóstico y en el 72,7 % de los casos la rotura causante del DRR fue un desgarro en herradura. La evolución del DRR tuvo una media de 7,2 días con un rango entre los 2 a 15 días (Tabla 1).
El 68,2 % de los ojos tuvo una agudeza visual mejor corregida preoperatoria < 20 / 200. El 40,9 % de los ojos logró una agudeza visual mejor corregida a los 6 meses poscirugía de 20/50 o mejor. La media del tiempo de evolución en días del DRR en los pacientes con mácula desprendida preoperatoria fue de 7,9 ± 3,3 (desviación estándar). Estos pacientes alcanzaron como media una agudeza visual final de 0,4 ± 0,3 (desviación estándar) en la cartilla de Snellen (Tablas 2 y 3).
Tabla 2 Distribución según la agudeza visual mejor corregida preoperatoria y posoperatoria a los 6 meses
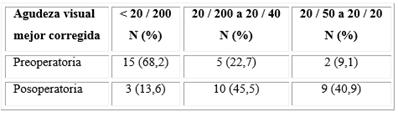
Todos los porcentajes están relacionados con el total.
Tabla 3 Resultado visual final según el estado preoperatorio de la mácula y el tiempo de evolución del desprendimiento regmatógeno de retina
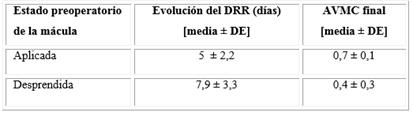
DE: Desviación estándar.
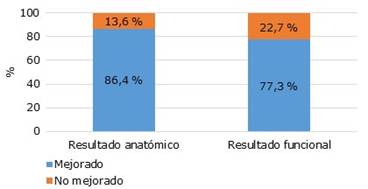
En el 77,3 % de los ojos se logró un buen resultado anatómico con una sola intervención. En cuatro ojos la retinopexia neumática resultó fallida; a uno se le realizó una cirugía de identación escleral con buen resultado anatómico, y los otros tres fueron remitidos al Instituto Cubano de Oftalmología para vitrectomía pars plana. De los ocho ojos a los que se les realizó cirugía de identación escleral, solo en uno hubo necesidad de reintervención (se inyectó una burbuja de gas intravítrea a las 48 horas de operado, se posicionó al paciente para secar el desgarro causante del DR y se reforzó la crioterapia con laser) con buen resultado anatómico. En general, se lograron buenos resultados anatómicos y funcionales finales en el 86,4 y 77,3 % de los ojos, respectivamente (Fig. 1).
Encontramos un total de ocho complicaciones posoperatorias. Las más frecuentes fueron las membranas epirretinales: tres ojos (dos operados con identación escleral y uno con retinopexia neumática) y el líquido subretinal residual: 3 ojos (todos operados con retinopexia neumática) (Fig. 2).
Discusión
Generalmente el DRR se presenta en personas entre los 40 y 70 años. Esta es la edad en la cual ocurre la sinéresis del vítreo, lo cual favorece la separación del vítreo cortical y la retina.11) Existe evidencia de que es más frecuente en los hombres que en las mujeres.11Lapido Polanco y otros,3 en un estudio epidemiológico realizado en el Instituto Cubano de Oftalmología, encontraron que la edad media en los pacientes con DRR fue de 57,7 años y que los hombres (62 %) fueron más afectados que las mujeres. Lai y y otros12 observaron en 110 pacientes con DRR que la edad media fue de 54,7 años y que el 61,8 % eran hombres. En nuestra investigación se coincide con lo reportado por estos autores.
Las roturas retinales que con mayor frecuencia causan DRR son los desgarros en herradura que aparecen en zonas con adherencias vitreorretinales anormales en el curso de un desprendimiento posterior del vítreo. La degeneración Lattice es una condición que se caracteriza por adelgazamiento retinal y adhesión vitreorretinal anormal, lo cual aumenta el riesgo de formación de desgarros retinales y, por tanto, de DRR.11,13 En esta investigación el 72,7 % de las roturas causantes del DRR fueron los desgarros en herraduras y el 13,6 % las degeneraciones Lattice. Pérez Aragón y otros (14 encontraron que en 40 ojos con DRR el 60 % de las roturas eran desgarros y el 10 % degeneraciones Lattice. Golubovic15 reportó en su investigación que los desgarros en herradora con tracción asociada fueron las roturas que con mayor frecuencia causaron el desprendimiento regmatógeno de retina.
El DRR es una patología que cursa con disminución de la visión, la cual puede llegar a ser muy severa.3Haugstad y otros8 observaron en una serie de pacientes operados de DRR primario que el 30,9 % tenía una AVMC preoperatoria < 20 / 200 en la cartilla de Snellen. Un estudio realizado en Santiago de Cuba evidenció que el 91,3 % de pacientes operados de DRR primario tenían AVMC preoperatoria < 20 / 200.16 En nuestra investigación el porcentaje de pacientes con AVMC preoperatoria < 20 / 200 mostró un valor intermedio (68,2 %) en comparación con lo notificado por estos autores.
El estatus preoperatorio de la mácula y el tiempo de evolución del DRR son importantes factores predictivos del resultado visual final en la cirugía de desprendimiento de retina. Deben ser tenidos en cuenta como elementos decisivos para elegir el momento de la intervención quirúrgica.11,17 En pacientes con mácula desprendida la cirugía debe considerarse de urgencia y practicarse entre los 7 a 10 días de evolución del DRR para evitar el daño permanente a los fotorreceptores y la anoxia retinal. Cuando la mácula no se encuentra comprometida, una cirugía de emergencia es la regla para evitar que el líquido subretinal progrese a la fóvea y reducir el riesgo de pérdida potencial de la visión.18
Chatziralli y otros19 demostraron que el tiempo de evolución del DRR mayor de 7 días fue un factor estrechamente asociado a resultados pobres de la AVMC posoperatoria. Un estudio multicéntrico escocés reveló que el 65,9 % de los pacientes operados de DRR y mácula desprendida logró una agudeza visual final de 0,48 (log MAR).20Khanzada y otros21) observaron que el tiempo de evolución promedio en una serie de pacientes con DRR fue de 17 días y que los mejores resultados visuales se lograron en aquellos en los que se logró realizar la cirugía reparadora en los primeros 15 días.
En nuestro medio, el promedio en días de tiempo de evolución del DRR fue 7,2 ± 3,3 (desviación estándar), independientemente del estado preoperatorio de la mácula. Los pacientes con mácula desprendida presentaron una AVMC a los 6 meses de seguimiento de 0,4 ± 0,3 (desviación estándar) como promedio. Consideramos que constituye una ventaja poder realizar este tipo de cirugías a los pacientes en nuestra provincia, pues se acorta el tiempo de evolución de la enfermedad. Esto disminuye el riesgo de desarrollar vitreorretinopatía proliferativa y aumenta la posibilidad de éxito anatómico y funcional.
A pesar del desarrollo alcanzado en la cirugía de vítreorretina en los últimos años (incisiones más pequeñas, equipos de corte de gran velocidad, sistemas de lentes modernas, efectividad del perfluoropropano), la cirugía de identación escleral y la retinopexia neumática son procederes efectivos con los cuales se logran buenos resultados anatómicos y funcionales.22,23,24
En el estudio PIVOT,25 una importante investigación realizada en Toronto, se notificó el éxito anatómico primario a los 12 meses en el 80,8 % de los pacientes a los que se les realizó retinopexia neumática, y alcanzó el 98,7 % cuando se realizó una reintervención. Mandelcorny y otros23 citan una proporción de éxito anatómico de entre el 70 y 80 % en sus pacientes operados con retinopexia neumática en dependencia de sus rasgos clínicos. Martínez Mujica y otros24 realizaron un metanálisis con el objetivo de determinar la efectividad de la identación escleral y la retinopexia. Encontraron que en cada 1 000 ojos se logró un buen resultado anatómico con una sola intervención en 826 y 727 ojos respectivamente. Haugstad y otros8) reportaron un éxito anatómico primario en el 85,7 % de pacientes operados con técnica de identación escleral.
Pérez Aragón y otros14) lograron una mejoría visual en el 70 % de los pacientes tras una cirugía reparadora de DRR. En el estudio realizado en Santiago de Cuba16 se reportó una mejoría de la agudeza visual en el 84,3 % de los casos. En este estudio se coincide con lo reportado por estos autores.
La principal limitación de esta investigación es la poca cantidad de pacientes incluidos. Esto se explica porque no trabajamos en un hospital de referencia nacional, como el Instituto Cubano de Oftalmología, hacia donde se remiten y donde se operan la gran mayoría de los pacientes con DRR.
Varias son las complicaciones posquirúrgicas que pueden presentarse en ambas técnicas quirúrgicas. Las más importantes asociadas a cirugía de identación escleral son los errores de refracción, el glaucoma posoperatorio, la isquemia del segmento anterior, la infección y la exposición del explante, el desprendimiento coroideo, el edema macular cistoide, la membrana epirretinal y el PVR; esta última la causa más común de fallo de la cirugía. Una planificación cuidadosa, la selección adecuada de los pacientes y una adecuada técnica quirúrgica reducen considerablemente la aparición de estas.11,26,27
La presencia de gas subretinal, la extensión del desprendimiento de retina, el líquido subretinal residual, la endoftalmitis, el agujero macular, la formación de membranas epirretinales y el PVR son algunas de las más comunicadas posrretinopexia neumática.11,28 Según Brinton y Chiang, una cantidad de líquido subretinal inferior puede persistir durante días o incluso meses. Si este no progresa o amenaza a la mácula y no hay roturas retinales cerca, las reintervenciones no son necesarias.29 En nuestros pacientes el líquido subretinal residual se observó solo posrretinopexia neumática. En ningún caso hubo progresión o amenaza de la fóvea y no hubo necesidad de reintervenir.
El desprendimiento regmatógeno de retina se presenta con una pobre agudeza visual preoperatoria. En nuestro medio, el tiempo de evolución de la enfermedad es de un poco más de una semana y los pacientes con mácula desprendida preoperatoria alcanzan como promedio una agudeza visual mejor corregida final de 0,4 en la cartilla de Snellen. Con cirugía de identación escleral o retinopexia neumática, en casos con ninguna o mínima vitreorretinopatía proliferativa, se logran buenos resultados anatómicos y funcionales en la mayoría de los ojos.