Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Archivo Médico de Camagüey
versión On-line ISSN 1025-0255
AMC vol.8 no.2 Camagüey mar.-abr. 2004
ARTÍCULOS DE REVISIÓN
Metatarso varo en el niño. Diagnóstico y tratamiento actual
Metatarsus varu deformity in the child. Diagnosis and the current treatment
Dr. Alejandro Álvarez López; Dr. Leonardo García Marín; Dra. Yenima García Lorenzo; Dr. Antonio Puente Álvarez
Hospital Pediátrico Provincial Eduardo Agramonte Piña. Camagüey, Cuba.
RESUMEN
Se realizó una revisión bibliográfica del metatarso varo por ser una enfermedad extraordinariamente frecuente en nuestro medio, donde profundizamos en las posibles causas. El tratamiento se dividió por etapas, basado especialmente en la edad del paciente. Se describen otras técnicas utilizadas con éxito en nuestro servicio.
DeCS: DEFORMIDADES CONGÉNITAS DEL PIE/diagnóstico; NIÑO.
ABSTRACT
A bibliographic review of the metatarsus varo was carried out, because it is an extraordinarily frequent disease in our environment. We deepen in the possible causes. Treatment was divided into stages, based specially on patient’s age and other techniques are described sucesssfully.
DeCS: CONGENITAL FOOT DEFORMITIES/diagnosis; CHILD.
INTRODUCCIÓN
Las deformidades podálicas constituyen motivo de consulta muy frecuente en nuestra práctica diaria. El metatarso varo es, sin lugar a dudas, uno de los ejemplos más clásicos. Esta afección se caracteriza por la desviación medial del antepié, también conocida como metatarso adducto, aductovarus y supinado.
La verdadera causa de esta enfermedad es desconocida. Según los estudios de Wynne Davids, un caso de cada 1000 nacimientos apareció en Inglaterra en 1964. Hursiker, encontró en su estudio una incidencia similar en niños pretérminos (16 %) y a término (12 %) en partos simples. Sin embargo, no es igual en partos gemelos en los que predominó en pretérminos (41 %) con respecto a los a término (16 %), factor que se considera importante en esta deformidad. Además, se ha observado una gran asociación de esta enfermedad con torsión tibial interna.1-4
Existe una serie de teorías acerca del desarrollo de esta deformidad relacionada con la posición, desarrollo estructural de las partes del pie antes del nacimiento y otros factores después del nacimiento. La aducción del antepié puede ser el resultado de posiciones intrauterinas, esto se ha demostrado por la gran incidencia de la misma en los partos gemelares pretérminos. 3,5,8,9
El desarrollo estructural del pie o partes del mismo puede ser otro factor importante. Morcuendo y Ponsetti, mediante estudios en cadáveres de fetos de 16 a 19 semanas con metatarso varo, encontraron que la forma de la cuña medial presentaba alteraciones y que la articulaciónmetatarso-cuneana del primer dedo se desplazaba medial y dorsalmente. Otro factor estructural, según Browne y Paton, es la inserción del tibial posterior en la cuña medial causando varus.
Algunos investigadores también plantean que la fuerza de ciertos músculos puede producir la deformidad., por ejemplo, Kite plantea que un tibial anterior hipertrófico puede causar la misma. 1-6 Debido a la alta incidencia de esta enfermedad en el niño nos propusimos realizar la siguiente revisión bibliográfica del tema.
Recuento embriológico
Su origen en los miembros inferiores se manifiesta en brotes situados algo por debajo del nivel de la semitas lumbares y primeras sacras. Al comienzo están constituidos por un mesénquima tan compacto que es imposible diferenciar en la metamerizacion de las semitas.
En este mesénquima especial luego aparecen los bosquejos del sistema prevascular y el escleroblastema. Estos bosquejos de los miembros inferiores aparecen como brotes en dos o tres partes que acentúan su separación progresivamente. Los primeros brotes son evidentes hacia la cuarta semana de vida intrauterina. 1-7
En general, las malformaciones de los miembros se deben a distintos factores: 7
A)-Período natal
1) Factor genético: Es quizás el más importante. Una malformación está genéticamente determinada al precisar su modo de transmisión mendeliana; luego, la malformación se trasmite hereditariamente y es siempre la misma, la influencia hereditaria puede afectar a ciertos sectores anatómicos o rasgos determinados, un tejido o hueso en crecimiento.
2). Factor mecánico: Generalmente las presiones que se ejercen sobre el feto en el útero actúan como fuerzas extrínsecas sobre el crecimiento fetal y éste, a su vez, responde según su plasticidad y las fuerzas intrínsecas que pudieran haber. Con respecto a las fuerzas extrínsecas podemos decir que hay una relación directa entre la cantidad de líquido amniótico y las deformidades que aumentan en el oligohidramnios. 1-7
Otros factores son: las estructuras uterinas en exceso, los embarazos múltiples (gemelares) o muy sucesivos. 4,7
B)-Período post-natal
1) El metatarso adducto puede aparecer también como deformidad residual en pacientes previamente tratados quirúrgicamente o no, por pie zambo. Este metatarso adducto residual puede ser rígido que indique esta posición del antepié en relación con el medio y retropié; o dinámico, debido a un desequilibrio del tendón del tibial anterior al caminar. La rigidez o flexibilidad del antepié se determina antes de intentar cualquier corrección quirúrgica en el niño un poco mayor. 2,7
2) Aquí es muy importante destacar que el metatarso adducto funcional, que supuestamente tiene una evolución favorable y espontánea, puede no tener corrección o incluso agravarse si el niño adopta actitudes posturales contraprudentes, como son el dormir boca abajo o sentarse sobre los pies y esto se debe a un desequilibrio del tendón tibial anterior al caminar. La rigidez o flexibilidad del antepié debe determinarse antes de intentar cualquier corrección quirúrgica. 4-7
DIAGNÓSTICO
Es de vital importancia conocer toda la historia del parto concerniente a prematuridad o parto difícil, elementos necesarios para determinar causas neurológicas. 1,5,7Un examen ortopédico completo debe ser realizado para excluir síndromes, enfermedades neurológicas y deformidades asociadas, como: luxación de cadera y torsión tibial interna, la cual puede ser encontrada hasta en un 75 % de pacientes con metatarso varo. Si el niño camina es necesario el examen de la marcha, así como el perfil rotacional.
Observamos una prominencia ósea palpable a nivel del quinto metatarsiano en la unión con el cuboide. El borde lateral está más convexo, encontramos aumento de la separación entre el primer y segundo dedo del pie. El ángulo bimaleolar, formado por una línea imaginaria que conecta ambos maleolos y otra a través del eje longitudinal del pie con un valor normal de 86 a 90º en el metatarso, varo está disminuido. 3,4,6
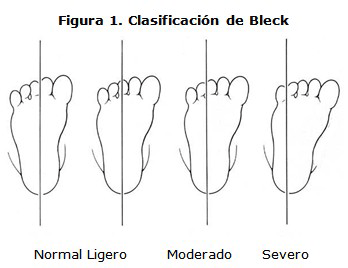
El grado de severidad por examen clínico tiene muchas formas. Algunos autores la dividen simplemente en rígidos y flexibles, sin embargo, la clasificación más utilizada es la propuesta por Bleck que la divide en tres grados: ligera, moderada y severa.
Normalmente trazamos esta línea a nivel del calcáneo y debe cruzar entre el segundo y tercer dedo. En la forma ligera pasa por el tercer dedo; en la moderada entre, el tercero y cuarto; y en la severa, entre el cuarto y quinto (Figura. 1).4,7
Crawford y Gabriel proponen otra clasificación de esta deformidad, basada en el potencial de corrección por el examinador. Tipo 1: flexible, la estimulación de los músculos peroneo corrige la deformidad. Tipo 2: la deformidad puede ser corregida pasivamente y Tipo 3: es una forma rígida que no puede ser corregida pasivamente. 2,4,6
Examen imagenológico
En la radiografía anteroposterior se observa angulación medial de la base de los metatarsianos, la cortical lateral puede estar más engrosada, irregularidad de la cuña medial y oblicuidad de la articulación cuneano-metatarsiana.13-16
Existe una serie de ángulos extremadamente importantes para el diagnóstico y conducta de esta enfermedad:
1. Ángulo talo-metatarsiano. Se compone de dos líneas: una a través del astrágalo y la otra, por el primer metatarsiano, que forman un ángulo cuyo valor normal es de 0-20º, pero en caso de metatarso varo puede aumentar (Figura. 2A). 1-4
1. Ángulo tarso segundo metatarsiano: está formado por una línea a través del segundo metatarsiano y otra a través del tarso el cual normalmente es menor de 15˚. Cuando existe metatarso varo ésta aumenta . 1-3
2. Ángulo metatarso escafoideo: consiste en una línea a través del primer metatarsiano y otra por el escafoide que forma un ángulo menor de 100˚, el cual aumenta con esta enfermedad.1,15,16
TRATAMIENTO
El tratamiento del metatarso varo, según plantea McHale, depende en gran medida de la edad del paciente. Este autor divide el tratamiento en tres grupos: hasta los dos años, de dos a cuatro y mayor de cuatro años. 9-12
Hasta dos años
En este grupo se proponen algunos métodos como:
1. Observación: se plantea que muchas deformidades de este tipo se corrigen espontáneamente. 4,1,9
2. Ejercicios correctores. Pueden ser, en ocasiones, el tratamiento de primera línea en el área de salud, para que sea efectivo debe ser adecuado y frecuente. Sin embargo, algunos autores coinciden en que el mismo es inefectivo y puede causar daño, por lo que no lo recomiendan. 1-4
3. Uso de ortesis: La más usada en nuestro medio es la barra de Denis-Browne. La aplicación de esta ortersis debe tener algunas consideraciones técnicas: la longitud de la barra debe ser proporcional a la longitud de las piernas. Para prevenir la deformidad en valgo la barra debe ser doblada en forma de V. Por lo general son necesarios cuatro meses para observar algún cambio en la apariencia del antepié. 6,9
4. Enyesados: Este es el método conservador más efectivo porque todas las deformidades pueden ser corregidas y es poco costoso. Nosotros, al igual que todos los autores, recomendamos su utilización después de los cuatro meses para permitir un tiempo de corrección espontánea. Mientras más grande es el niño más tiempo de corrección es necesario. La técnica de enyesado debe ser realizada preferiblemente por dos personas. El yeso es colocado en dos partes, la primera es un yeso por debajo de la rodilla que proporciona mayor control del moldeado y la corrección, la otra parte del yeso se extiende hasta la región inguinal. Cuando se coloca del lado derecho, por ejemplo, la mano izquierda sostiene el calcáneo con los dedos índice y medio, mientras que el pulgar derecho se coloca sobre la base del quinto metatarsiano que sirve como un fulcro y permite un moldeado adecuado.
El tiempo de duración debe ser por lo menos de seis semanas, seguido de ortesis nocturnas o calzado corrector. El yeso debe ser cambiado cada dos semanas. Kite, recomienda la duración del enyesado hasta que la deformidad se revierte y cuando la base del quinto metatarsiano deja de ser prominente. Bleck mantiene el enyesado hasta que la línea bisectriz del talón se encuentre entre el segundo y tercer dedo, seguido de una ortesis nocturna por cuatro meses. El índice de recurrencia después de este tratamiento varía de un 12 a 20 %.18-21
De dos a cuatro años
Alrededor de los dos años de edad el metatarso adducto es una deformidad bien establecida. El tratamiento conservador es poco efectivo por lo que se recomienda la cirugía.
Aparentemente la sobreactividad del abductor del grueso artejo exacerba esta deformidad por lo que se recomienda la liberación temprana del mismo, seguido del enyesado en este grupo de edades. Técnicamente consiste en una incisión longitudinal mínima sobre la porción tendinosa del abductor del pulgar el cual es seccionado a nivel de la región músculo-cutánea. En ocasiones, es necesario además la capsulotomía metatarsiana y cuneano-escafoidea, así como la liberación de la porción cuneiforme del tibial anterior. Posteriormente se coloca el enyesado por ocho semanas con respectivos cambios a las dos o cuatro semanas. Luego colocamos una ortesis por un período de cuatro meses. 1-4, Según Lichtblau,12-15 en sus resultados con 20 pacientes con esta técnica, 19 presentaron buenos resultados.
De cuatro años o más
El tratamiento de esta deformidad a esta edad es eminentemente quirúrgico. Los principios de la cirugía a esta edad son conservar el movimiento de las pequeñas articulaciones del pie y mantener el potencial de crecimiento mientras se obtiene la corrección. 1,6
Dentro de las técnicas quirúrgicas más utilizadas se encuentran:
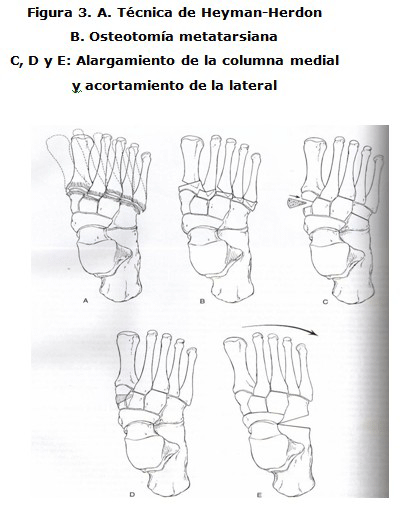
1.-Técnica de Heyman-Herndon: consiste en la capsulotomía de las articulaciones transmetatarsianas e intertasianas a través de dos incisiones dorsales longitudinales o una transversa, esta última no recomendada por la lesión de venas y nervios que afecta. Luego colocamos de uno a dos Steinman para mantener la estabilidad por un período de seis semanas. El paciente se mantiene enyesado cuatro meses.6,8,24
Los resultados de esta técnica son muy buenos en más del 90 % de los pacientes. Sin embargo, algunos autores como Stark, a apacientes seguidos por más de 18 años, reporta un 41 % de fallos, de ellos un 50 % con prominencias dorsales que imposibilitan en ocasiones el uso de calzados (Figura. 3A). 1,6
2.- Osteotomía metatarsiana: Es la técnica de elección en nuestro servicio para el metatarso varo sintomático y resistente, sobre todo en niños de cinco años o más. Consiste en realizar dos incisiones transversales dorsales y paralelas. La osteotomía debe ser transversal y de cuña cerrada, como lo describen Berman y Gartland. Luego de realizarla se colocan dos Steinman para mantener la reducción y se retiran a las seis semanas. Posteriormente colocamos enyesado de 8-10 semanas hasta que la osteotomía consolide.
En nuestro centro esta técnica tiene resultados muy favorables con un índice de complicaciones muy bajo, lo que concuerda con las estadísticas de Berman y Gartland con un 5 % (Figura. 3B). 25-30
3.- Alargamiento de la columna medial y acortamiento de la columna lateral: las indicaciones para este proceder son: metatarso adducto persistente después de los cuatro años, metatarso adducto residual asociado a otras deformidades como pie zambo u otras deformidades del antepié. 25-31,32
Es una técnica sencilla y consiste en realizar incisiones sobre los huesos donde se van a realizar las osteotomías. Primero se extrae una cuña del cuboides, que luego colocamos en la primera cuña, la fijación con pines es opcional (Figura. 3 C, D, E).
En nuestro servicio además de las técnicas anteriores utilizamos otras con buenos resultados:
Técnica de Ghali: Las dos indicaciones para esta técnica son la persistencia de la adducción del antepié que no puede ser corregido pasivamente, además de supinación del antepié que no puede ser evitado durante la marcha. La otra indicación es en niños mayores de 12-18 meses con persistencia de la adducción del antepié que puede ser corregida pasivamente.
Este proceder consiste en realizar una incisión medial a través de la cual se hace la resección de más o menos 2 cm del abductor del grueso artejo, capsulotomía metatarsocuneana yuneanoescafoidea además de la liberación del tibial anterior en su porción inferior en la cuña medial. La colocación de aguja de Kirschner es opcional, luego se aplica enyesado corto por un período de seis semanas. 1,15,33
Técnica de Garceau: Aunque esta técnica primeramente fue descrita para el tratamiento del pie zambo recurrente, nos ha dado buenos resultados. Según el propio Garceauestá indicada cuando: el pie anterior se supina y se aduce durante la fase de oscilación de la marcha, el tendón del tibial anterior forma una cuerda de arco a través de la articulación del tobillo y los músculos peroneos son muy débiles o no funcionan bien.
Este proceder consiste en trasladar el tendón del tibial anterior a la base del quinto metatarsiano o a la inserción del peroneo lateral corto que es la variedad más utilizada en nuestro centro. Posteriormente colocamos enyesado en la porción deseada, a las dos semanas retiramos los puntos y cambiamos el enyesado que mantenemos al menos por ocho semanas. 1,4
REFERENCIAS BIBLIOGRÁFICAS
1. McHale K. Metatarsus adductus. En: Myerson MS. Foot and ankle disorders. Philadelphia: WB Saunders; 2000. p. 673-92.
2. Fixsen JA. The foot in childhood. En: Klenerman L. The foot and its disorders. Oxfrod: Blackwell Publ; 1982. p. 61-3.
3. Mosca VS. The childls foot: principles of management. J Pediatric Orthop. 1998;18(3):181-2.
4. Sullivan JA. The child foot. En: Morrissy RT,. Weinstein ST. Pediatric orthopaedics. 4 ed. Philadelphia: Lippincot-Raven; l996. p. 1078-81.
5. Drennan JC. Metatarsus adductus. En: Staheli LT. Pediatric orthopaedic secrects. Philadelphia: Hanley Belfus; 1998. p. 228-9.
6. Beaty JH. Congenital anormalites of lower extremity. En: Canale ST. Campbells Operative Orthopaedics. 9 ed. St. Louis: Mosby; 1998. p. 933-7.
7. Vallejos N. Metatarso adducto congénito. En: Epeldegui T. Pie plano y anomalías del antepié. Madrid: Iragra; 1995. p. 279-84.
8. Carrol KL, Armstrong PF. Ankle and foot: pediatric aspects. Am Acad Orthop Surg. 2002;36(5):537-46.
9. Li YH, Leong JC. Intoeing gait in children. Hong Kong Med J. 1999;5(4):360-6.
10. Huurman WW. Congenital foot deformities. En: Mann RA, Coughlin MJ. Surgery of the foot and ankle. 6 ed. St. Louis: Mosby; 1992. p. 1327- 30.
11. Staheli LT. Sprinting and intoeing. J Pediatr Orthop. 1996;16(4):489-91.
12. Montague JR, Bovarnick M, Effren SC, Southerland CC. The demography of limb dominance, body-mass index, and metatarsus adductus deformity. J Am Podiatr Med Assoc. 1999;88(9):429-36.
13. Farsetti P, Weinstein SL, Ponseti IV. The long-term functional and radiographicoutcomes of untreated and non-operatively treated metatarsus adductus. J Bone Joint Surg Am. 1994;76(2):257-65.
14. Greene WB. Metatarsus adductus and skewfoot. Instr Course Lect. 1994;43:161-77.
15. Griffiths TA, Palladino SJ. Metatarsus adductus and selected radiographic measurements of the first ray in normal feet. J Am Podiatr Med Assoc. 1992;82(12):616-22.
16. Lepow GM, Lepow RS, Lepow RM, Hillman L, Neville R. Pediatric metatarsus adductus angle. J Am Podiatr Med Assoc. 1987;77(10):529-32.
17. Bleck EE. Metatarsus adductus: classification and relationship to outcomes of treatment. J Pediatr Orthop. 1983;3(1):2-9.
18. Smith JT, Bleck E. Simple method of documenting Metatarsus adductus. J Pediatric Orthop. 1991;11(5):679-80.
19. Pouliquen JC. Conservative treatment of congenital metatarsus varus. En: Epeldegui T. Pie plano y anomalías del antepié. Madrid: Iragra; 1995. p 289-91.
20. Katz K, David R, Sounday M. Below-Knee plaster cost for the treatment of Metatarsus adductus. J Pediatric Orthop. 1999;19(1):49-50.
21. Lichtblau S. Section of the abductor hallucis tendon for correction of metatarsus varus deformity. Clin Orthop. 1975;110:227-32.
22. Berg EE. A reappraisal of Metatarsus adductus and skewfoot. J Bone Joint Surg. 1986;68(7): 1185- 96.
23. Asirvatham R, Stevens PM. Idiopathic forefoot-adduction deformity: medial capsulotomy and abductor hallucis lengthening for resistant and severe deformities. J Pediatr Orthop. 1997;17(4):496-500.
24. Stark JG, Johanson JE, Winter RB. The Heyman herndon tarsal metatarsal capsulotomy for meatatarsus adductus: results in 48 feet. J Pedia Orthop. 1987;7(3):305-10.
25. Berman A, Gartland JJ. Metatarsal osteotomy for the correction of adduction of the fore part of the foot in children. J Bone Joint Surg. 1971;53(3):498-506.
26. Pents AS, Weiner DS. Management of Metatarsus adductovarus. Foot Ankle. 1993;14:241-6.
27. Harley BD, Fritzhand AJ. Cuneiform and cuboid wedge osteotomies for correction of residual Metatarsus adductus: a surgical review. J Foot Ankle Surg. 1995;34(4):371.
28. Harley BD, Fritzhand AJ, Little JM, Little ER, Nunan PJ. Abductory midfoot osteotomy procedure for Metatarsus adductus. J Foot Ankle Surg. 1995;34(2):153-62.
29. Nyska M. Parks BG, Myerson MS. The Contribution of the medial calcaneal osteotomyto the correction of flatfoot deformities. Foot Ankle Int. 2001:22(4):278-82.
30. Okuda R, Kinoshit AM. Hallux valgus with Metatarsus adductus: a case report. Clin Orthop. 2002;396(3):179-83.
31. Reinker KA, Carpenter CT. Ilizarov a pplications in the pediatric foot. J Pediatric Orthop. 1997;45(6):796-802.
32. Lovrenco AF, Días LS, Zoellick DM. Treatment of residual adduction deformity in clubfoot: the double osteotomy. J Pediatric Orthop. 2001; 21(6):713-8.
33. Ghali NN, Abberton MJ, Silk FF. The management of Metatarsus adductus et supinatus. J Bone Joint Surg. 1984;66(3):376-80.
Recibido: 10 de julio de 2003
Aceptado: 14 de febrero de 2004
Dr. Alejandro Álvarez López. Especialista de II Grado en Ortopedia y Traumatología. Hospital Pediátrico Provincial Eduardo Agramonte Piña. Camagüey, Cuba.