Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Archivo Médico de Camagüey
versión On-line ISSN 1025-0255
AMC vol.20 no.2 Camagüey mar.-abr. 2016
CASOS CLÍNICOS
Linfoma no Hodgkin con infiltración ocular: a propósito de un caso
Non-Hodgkin’s lymphomawith ocular infiltration: a case report
Dra. Celia Cabrera Pérez I; Dr.C. Jorge Santana Álvarez II; Dra. Dania Rodríguez Bencomo I; Dr. Orlando Olivera Moran III; MSc. María de los Ángeles Miranda Ramos IV
I Hospital Universitario Manuel Ascunce Domenech. Centro Oftalmológico. Servicio de Oculoplastia. Universidad de Ciencias Médicas de Camagüey. Camagüey, Cuba.
II Hospital Militar Clínico Quirúrgico Docente Dr. Octavio de la Concepción y de La Pedraja. Universidad de Ciencias Médicas de Camagüey. Camagüey, Cuba.
III Hospital Amalia Simoni. Camagüey, Cuba.
IV Facultad de Cultura Física Manuel Fajardo. Universidad Ignacio Agramonte y Loynaz. Camagüey, Cuba.
RESUMEN
Fundamento: el linfoma no Hodgkin es un cáncer del tejido linfoide incluido en el sistema inmunológico, comprende una variedad de enfermedades con características histológicas, inmunológicas, genéticas y clínicas diferentes.
Objetivo: describir la evolución de un enfermo con linfoma no Hodgkin con manifestaciones oftalmológicas.
Caso clínico: paciente de 71 años de edad, que acudió a consulta de Hematología por primera vez, que manifestaba aumento de volumen de la región lateral izquierda del cuello; de 3-4 cm de diámetro, consistencia firme, no doloroso a la palpación, que después de realizarle estudios clínicos, analíticos e histopatológicos se concluyó como un linfoma no Hodgkin con infiltración conjuntival. Se describe y presenta el caso por lo infrecuente de esta localización.
Conclusiones: el linfoma no Hodgkin, puede manifestarse de forma multicéntrica con localizaciones en todos los órganos como se pudo observar en el enfermo.
DeCS: LINFOMA NO HODGKIN/diagnóstico; MANIFESTACIONES OCULARES; NEOPLASIAS ORBITALES; ANCIANO; ESTUDIOS DE CASOS.
ABSTRACT
Background: non-Hodgkin’s lymphoma is a lymphoid tissue cancer in the immune system. It includes a variety of diseases with different histological, immunologic, genetic and clinical characteristics.
Objective: to describe the progress of a sick patient with Non-Hodgkin´s lymphoma, who also has ophthalmological manifestations.
Clinical case: a male 71-year-old patient who went to Hematology consultation for the first time. He presented a volume rise in the left-hand lateral region of the neck, 3-4 cms in diameter, strong consistency, no painful when palpating. After carrying out clinical, analytic, and histopathologic studies, it was defined as a Non-Hodgkin’s lymphoma.with conjunctival infiltration. The case is described and presented due to the infrequency of that localization.
Conclusions: non-Hodgkin’s lymphoma can become apparent in a multicentric way, with localizations in all organs, as it could be seen in this patient.
DeCS: LYMPHOMA, NON-HODGKIN/diagnosis; EYE MANIFESTATIONS; ORBITAL NEOPLASMS; AGED; CASE STUDIES.
INTRODUCCIÓN
El linfoma fue descrito según citan Daws JJ 1 y Kass EH 2 por primera vez en 1856 por el medico inglés Thomas Hodgkin y años después Samuel Wilks, quien también fue conservador del museo Anatomical Museum of Guy’s Hospital como Hodgkin; publicó una serie de 45 casos que incluían los cinco descritos por Hodgkin, y propuso en su honor, el término de enfermedad de Hodgkin. Desde entonces fueron descritos más de 40 subtipos que se diferencian por el linaje de las células y por alteraciones a nivel molecular. 1
Los linfomas son tumores sólidos de células linfoides, constituyen un grupo heterogéneo de enfermedades malignas caracterizadas por la proliferación neoplásica de la porción linforreticular del sistema retículo endotelial, que afecta sobre todo a las células de la serie linfocítica e histiocitos, que se subdividen en: linfoma Hodgkin (LH) y linfoma no Hodgkin (LNH). 3
El LNH es más común y presenta varios subtipos, con pronósticos distintos, los más comunes son: el linfoma difuso de grandes células B (linfoma agresivo) y el linfoma folicular (linfoma indolente). No obstante, hasta el 1, 5 % de pacientes con LNH pueden desarrollar afección de la órbita y de la conjuntiva, el linfoma primario de los anexos oculares es raro, lo que representa del 2 y 28 % de los linfomas extraganglionares, según Roca Goderich R, et al, 4 y 10 % de todos los tumores oculares.
Los linfomas del globo ocular y sus anexos pueden afectar cualquier estructura: intraocular, órbita, párpados, conjuntiva y glándula lagrimal; 4-7 la mayoría son LNH de fenotipo B e inician como linfoma de células B de la zona marginal de tejido linfoide asociado a mucosas. 7-9
Los que involucran las estructuras del ojo siguen patrones: 8, 10
1. Linfoma de tejidos blandos periorbitarios: es la presentación más común, particularmente en la superficie mucosa conjuntival y el área que rodea la glándula lagrimal, la mayoría son de tejido linfoide asociado a mucosas (MALT) de fenotipo B.
2. Linfoma intraocular: es la forma más rara de linfoma ocular, constituye menos de 1 % de todos los linfomas y pueden ser de difícil diagnóstico. Casi todos son LNH difusos de células grandes, por lo general, de curso indolente diagnosticados como uveítis crónica, vitreítis, tendencia a ser bilateral, representan más del 50 % de los casos y se asocian a infinfiltación meningea o cerebal en el 50 % de los enfermos.
Los LNH son más frecuentes en adultos que en niños y tienen un incremento gradual con la edad. En adulto la incidencia es alta, el 70 al 90 % corresponden a inmunofenotipo B y el curso clínico es variable. 11
En el registro de la Organización Mundial de la Salud (OMS), según cita Estimated Cancer Incidente (Globocan) 2012, 12 la tasa de incidencia mundial de LNH en hombres fue de 5, 6/100 000 y en mujeres la incidencia fue de 4, 1/100 000. En México, según Globocan incidencia para hombres fueron 4, 5/100 000 y para el género femenino la incidencia es de 3, 3/100 000.
Los LNH representan el 5 % de nuevos casos de hombres y 4 % en mujeres cada año en EEUU y la incidencia aumenta con la edad, donde se alcanza la máxima por encima de los 80 años. 3, 4 La American Cáncer Society, estima que aproximadamente 65 540 (89 %) de los 74 030 casos de linfomas diagnosticados en Estados Unidos en el 2010 fueron clasificados como no Hodgkin. Los linfomas oculares (LO) y de los anexos oculares (LAO) tienen una incidencia de 7–8 % de todos los tumores extra ganglionares. 5
En Cuba se reportan anualmente más de 20 000 caso s nuevos de cáncer. En el año 2014, 23 729 muertes por tumores malignos de diferentes localizaciones y de ellos 1002 tumores del tejido linfático y de los órganos hematopoyéticos casos de LNH que representaron aproximadamente el 2, 1 % y se estima que es cinco veces más frecuente que la enfermedad de Hodgkin. En Camagüey se reportaron 1 613 muertes por tumores malignos. 8
En Cuba se han publicado casos con manifestaciones oftalmológicas aunque su publicación ha sido escasa.
La causa es poco conocida, algunos se asocian al helicobacter pylori, causante de úlceras gástricas y a otros tipos de l; otros al virus Epstein-Barr causante de la mononucleosis infecciosa y a la infección por VIH linfomas.
Otros factores de riesgo son: antecedentes de linfoma en la familia, inmunosupresión, como en los casos de trasplante de órganos, enfermedades auto inmunes, exposición a radiación y a algunos tipos de herbicidas. 13, 14
Clínicamente, el linfoma se manifiesta por síntomas inespecíficos, como fiebre, sudoraciones nocturnos, pérdida de peso, prurito y astenia. Un hallazgo al examen físico más específico es el aumento asintomático de los linfonodos. En el linfoma este aumento de los ganglios es indoloro y persistente, en ocasiones progresivo, y no se identifican lesiones o infecciones que puedan justificar su aparición. Los linfonodos se manifiestan en partes poco comunes, como en la región supraclavicular, cuello o en las axilas. Se inicia como una masa que crece rápidamente asociado a un bazo aumentado de tamaño, perceptible en el examen físico, el dolor abdominal es un síntoma común. El diagnóstico definitivo del linfoma se hace habitualmente a través de la biopsia del linfonodo aumentado de volumen. 9
Al tener en cuenta la localización multicéntrica de los linfomas en sentido general, y su carácter progresivo se decidió describir la evolución de un enfermo con linfoma no Hodgkin con manifestaciones oftalmológicas.
CASO CLÍNICO
Paciente de 71 años de edad, masculino, de raza blanca con antecedentes clínicos de diabetes mellitus tipo II hace diez años y oculares de pseudofaquia quirúrgica bilateral; que se presenta en consulta de Hematología en noviembre de 2011, con aumento de volumen del maxilar inferior derecho y linfonódulos palpables en cuello y axilas homolateral. Luego de un examen profundo, se indican estudios analíticos: rayos X de tórax, ultrasonido abdominal y pélvico, punción de medula ósea y biopsia de ganglios linfáticos. En el resultado del estudio histológico se informa linfoma no Hodgkin de bajo grado estadio IV.
Se indica tratamiento con quimioterapia y al concluir, radioterapia en las zonas afectadas de los ganglios del cuello y axila. Se mantiene seguimiento clínico sistemático, estudios analíticos de hematología especial, radiografía de tórax, ultrasonidos abdominal y pelviano donde los resultados son normales.
Después de varios meses se presenta el paciente en consulta de Hematología, muestra una lesión en párpado ojo izquierdo, que se interpreta como una conjuntivitis. Se le indican varios tratamientos sin mejoría aparente y al notar aumento de tamaño de la lesión, se decide remitir a consulta especializada de anejos oculares del centro oftalmológico.
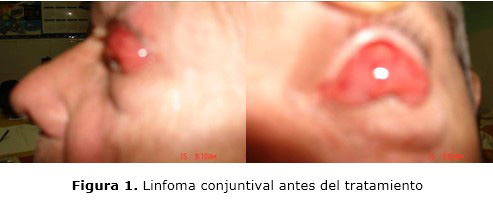
Al examen físico se observó un tumor de color salmón con infiltración total de la conjuntiva en el sector temporal, y extensión hasta región perilímbica con protrusión del ojo izquierdo (figura 1). La motilidad ocular conservada y la agudeza visual normal. El ultrasonido ocular no mostró infiltración de los músculos extraoculares, ni estructuras intraoculares. La imagen de resonancia magnética nuclear no mostró infiltración de otras estructuras. La biopsia de la tumoración evidenció recidiva y localización conjuntival de linfoma no Hodgkin.
Tratamiento aplicado
Se inicia tratamiento con Rituximab (bulbo 100mg) 7 bbo x 6 ciclos cada 21 días, sin mejoría aparente. Quimioterapia y radioterapia combinada según esquema del Cenop:
Ciclofosfamida (bulbo 500-1g) 1 200mg cada 21 días x 11 ciclos
Vincristina (bulbo 1mg) 2mg cada 21 días x 11 ciclos
Mitoxantrona (bulbo10 mg) cada 21 días x 11 ciclos
Prednisona (20 mg) 100 mg x 5 días x 11 ciclos
Después de culminado el primer ciclo de tratamiento, se observó remisión parcial de las lesiones sistémicas y locales y se mantiene con esquema:
Etopóxido (bulbo100mg) 120 mg x 3 días cada ciclo
Cisplatino (bulbo50mg) 50 mg cuarto día
Metilprednisolona (bulbo 500 mg) quinto día
Citosar (bulbo 500mg) 4g x 4 ciclos
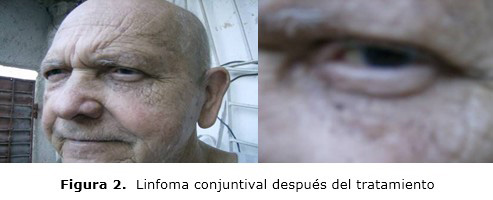
Después del tratamiento se observó desaparición total de las lesiones conjuntivales, aunque seis meses después, el paciente fallece por infiltración hepática según resultado tomográfico y laparoscópico (figura 2).
DISCUSIÓN
El linfoma no Hodgkin infiltra con mayor frecuencia anexos oculares: conjuntiva, glándula lagrimal, saco lagrimal, párpados, partes blandas de la órbita y los músculos extraoculares de un 1 a un 2 % de los enfermos según los estudios de Ponzoni M, et al. 16 La infiltración a la órbita, sin embargo, es infrecuente y cuando se observa, es secundaria a la diseminación sistémica desde otros órganos. Representa el 3 % de las afecciones orbitarias, donde son primarios de la órbita sólo en el 25 %. De este 25 %, los que afectan a la conjuntiva son los menos frecuentes, en su mayoría unilaterales y el 15 % son bilaterales.
Son prácticamente todos de células B, aparecen con mayor frecuencia en adultos de edad avanzada y en el sexo femenino; lo que no se corresponde con el caso que se reportó.
Desde el punto de vista clínico, como el caso que se describe; suelen ser indoloros y permanecen localizados durante años. La lesión característica en estos tumores conjuntivales, es la masa anaranjada-salmón que puede localizarse en fondo de saco, no adherida a planos profundos. Puede haber ptosis o proptosis, si la afectación se extiende a la órbita.
El diagnóstico de certeza debe de ser histopatológico 9 y debe completarse con el estudio inmunohistoquímico 17-19 y molecular, que permitirá establecer el diagnóstico correcto de linfoma no Hodgkin.
El tratamiento local suele tener muy buen resultado, con desaparición total de la lesión y sin recidivas, ni extensión sistémica, en caso de un enfermo con tumor conjuntival primario; pero en pacientes con lesión metastásica en anexos oculares como el que se reportó, se prefiere una terapia combinada, con el uso de quimioterapia y radioterapia. Okoli TC, et al, 20 mostraron la efectividad del rituximab en enfermos que no toleraban la quimioterapia debido a las reacciones adversas.
CONCLUSIONES
Los linfomas no Hodgkin son más frecuentes en adultos que en niños, tienen un incremento gradual con la edad y puede manifestarse de forma multicéntrica con localizaciones en todos los órganos, donde se incluye manifestaciones oftalmológicas.
La atención multidisciplinaria entre las especialidades de oftalmología y hematología y la terapia combinada permitió obtener resultados en el paciente, comparables en los reportes a nivel mundial.
REFERENCIAS BIBLIOGRÁFICAS
1. Daws JJ. Thomas Hodgkin and the Museum at Guy's Hospital. Can Treat Rev. 1999;25:145.
2. Kass EH. Thomas Hodgkin, Physician and social scientist. Guy's Hospital Rep. 1966;115:269-80.
3. Kirkegaard MM, Coupland SE, Prause JU, Heegaard S. Malignant lymphoma of the conjunctiva. Surv Ophthalmol. 2015 Sep-Oct;60(5):444-58.
4. Roca Goderich R, Smith Smith Varan V, Paz Presilla E. Linfomas. En: Roca Goderich R, Smith Smith Varan V, Paz Presilla E, editores. Temas Medicina Interna. T III. 4 ed. La Habana: ECIMED; 2005. p. 35-52.
5. Munch-Petersen HD, Rasmussen PK, Coupland SE, Esmaeli B, Finger PT, Graue GF, et al. Ocular adnexal diffuse large B-cell lymphoma: a multicenter international study. JAMA Ophthalmol. 2015 Feb;133(2):165-73.
6. Saakyan SV, Amiryan AG, Andreeva TA, Sklyarova NV, Zhil'tsova MG, Zakharova GP. Non-Hodgkin lymphoma (a case of simultaneous ocular and orbital involvement)]. Vestn Oftalmol. 2015 May-Jun;131(3):82-9.
7. Villanueva-Nájera MA, Miranda-Saucedo M, Prado-Serrano A. Linfoma primario conjuntival tipo MALT. Caso clínico. Rev Mex Oftalmol. Sep-Oct 2009;83(5):304-309.
8. Jonathan LH, Jon CA. Molecular Biology of Burkitts Lymphoma. J Clin Oncol. 2000;18(21):3707-3721.
9. Ministerio de Salud Pública; Dirección de Registros Médicos y Estadísticos de Salud. Anuario estadístico de salud 2014. La Habana: MINSAP; 2014.
10. Ansell SM. Hodgkin Lymphoma: Diagnosis and Treatment. Mayo Clin Proc. 2015 Nov;90(11):1574-83.
11. Ferreri AJ, Guidoboni M, Ponzoni M. Evidence for an association between Chlamydia psitacci and ocu- lar adnexal lymphomas. J Natl Cancer Inst.2004;96:586-94.
12. Knowles D, Jakobiec F, Mc Nally L, Burke J. Lymphoid hyperplasia and malignant lymphoma occurring in the ocular adnexa (orbit, conjunctiva, and eyelids): a prospective, multiparametric analysis of 108 cases during 1977 to 1987. Hum Pathol. 1990 Sep;21(9):959-73.
13. Kharazmi E, Fallah M, Pukkala E, Olsen JH, Tryggvadottir L, Sundquist K, et al. Risk of familial classical Hodgkin lymphoma by relationship, histology, age, and sex: a joint study from five Nordic countries. Blood. 2015 Oct 22;126(17):1990-5.
14. Coupland SE. The challenge of the microenviroment in B cell lymphomas. Histopathology. 2011;58:69-80.
15. Tirado L, Mohar A. Epidemiología de las Neoplasias Hematológicas. Rev Inst Nal Cancerol. 2007;2:109-120.
16. Ponzoni M, Govi S, Licata G, Mappa S, Giordano Resti A. A reappraisal of the diagnostic and therapeutic management of uncommon histologies of primary ocular adnexal lymphoma. Oncologist. 2013;18(7):876-84.
17. Acero Peña A, Domingo Gordo B, Arrevalo Vrelasco L, Gómez García J, Martínez Montero JC. Conjunctival Marginal zone lymphoma: clinical and pathological features. Arch Soc Esp Oftalmol. 2000;7:1-4.
18. Alcocer-Gamba MA, León-González S, Castro-Montes E, Loarca-Piña LM, Lugo-Gavidia LM, García-Hernández E. Atypical presentation of diffuse large B-cell non-Hodgkin lymphoma. Rev Med Inst Mex Seguro Soc. 2015 Mar-Apr;53(2):232-238.
19. Wotherspoon AC, Diss TC, Pan LX, Schmid C, Kerr–Muir MG, Lea SH. Primary Low–grade B–cell lymphoma of the conjunctiva: a muccosa–associated lymphoid tissue type lymphoma. Histopathology. 1993;23:417-424.
20. Okoli TC, Peer CJ, Dunleavy K, Figg WD. Targeted PI3Kd inhibition by the small molecule idelalisib as a novel therapy in indolent non-Hodgkin lymphoma. Cancer Biol Ther. 2015 Feb;16(2):204-6.
Recibido: 9 de diciembre de 2015
Aprobado: 26 de febrero de 2016
Dra. Celia Cabrera Pérez. Especialista de I Grado en Medicina General Integral y Oftalmología. Hospital Universitario Manuel Ascunce Domenech. Centro Oftalmológico. Servicio de Oculoplastia. Camagüey, Cuba. Email: celiar@mad.cmw.sld.cu