My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Archivo Médico de Camagüey
On-line version ISSN 1025-0255
AMC vol.22 no.1 Camagüey Jan.-Feb. 2018
ARTÍCULO DE REVISIÓN
Osteomielitis: enfoque actual
Osteomyelitis: an update approach
Dr. C. Alejandro Álvarez López; I Dr. Sergio Ricardo Soto-Carrasco; II Dra. Yenima de la Caridad García Lorenzo. III
I.Hospital Universitario Manuel Ascunce Domenech. Universidad de Ciencias Médicas de Camagüey. Camagüey, Cuba.
II.Universidad Católica de La Santísima Concepción. Concepción, Chile.
III. Policlínico Universitario Tula Aguilera. Universidad de Ciencias Médicas de Camagüey. Camagüey, Cuba.
RESUMEN
Fundamento: la osteomielitis piógena es una enfermedad de tipo infecciosa con manifestaciones locales y generales, el diagnóstico que se realiza es clínico debido a la poca especificidad de los exámenes complementarios, en especial en los primeros estadios de la enfermedad.
Objetivo: actualizar los conocimientos sobre la osteomielitis piógena.
Métodos: la búsqueda de la información se realizó en el periodo de un mes (octubre del 2016) y se emplearon las siguientes palabras: osteomyelitis y bone infections, a partir de la información obtenida se realizó una revisión bibliográfica de un total de 2 145 artículos publicados en las bases de datos PubMed, Hinari, SciELO y Medline mediante el gestor de búsqueda y administrador de referencias EndNote, de ellos se utilizaron 50 citas seleccionadas para realizar la revisión, todas de los últimos cinco años, donde se incluyeron cinco libros.
Desarrollo: se plasma la incidencia de la osteomielitis piógena según zonas anatómicas y porcentajes, así como los factores predisponentes para el desarrollo de esta afección. En relación a los estudios imaginológicos se describen los más empleados y su relación con el tiempo de positividad, así como su porcentaje. Se hace referencia a los pilares de tratamiento apoyados en medidas generales, uso de antimicrobianos y modalidades de tratamiento quirúrgico. Se describen las complicaciones más importantes.
Conclusiones: la osteomielitis piógena es una enfermedad local que ocurre a cualquier edad, para su diagnóstico se debe tener un alto índice de sospecha y aplicar de forma correcta el método clínico, ya que los estudios hematológicos e imaginológicos no son específicos, en especial en los estadios tempranos de la enfermedad.
DeCS: OSTEOMIELITIS/epidemiología; IMAGEN POR RESONANCIA MAGNÉTICA; FIJADORES EXTERNOS; CAUSALIDAD; LITERATURA DE REVISIÓN COMO ASUNTO.
ABSTRACT
Background: osteomyelitis is an infectious disease causing local and general symptoms. Its diagnosis is based mainly on clinical picture, because imaging and hematologic exams are not useful at early stages.
Objective: to update the knowledge of patients who have pyogenic osteomyelitis.
Methods: with the obtained information, a search in the databases PubMed, Hinari, SciELO and Medline was conducted in a one-month period (October, 2016) through the information locator EndNote by using the following words: osteomyelitis and bone infections, resulting in a total of 2145 articles from the last five years. From them, 50 quotes were selected for review, and five books were included.
Development: incidence and percentages of patients with osteomyelitis were described in regards to anatomic zones, as well as contributing factors to develop the disease. Regarding imaging investigations the most used are pointed according to the time of the disease, being positive and percentages. Treatment was described based on pillars as general measures, antibiotic therapy and surgical modalities. The most important complications were pointed out.
Conclusions: osteomyelitis is a local entity affecting patients of any age range. Diagnosis should be always kept in mind, based on clinical exploration, because imaging and hematologic investigations are not specific, especially at early stages of the disease.
DeCS: OSTEOMYELITIS/epidemiology; MAGNETIC RESONANCE IMAGING; EXTERNAL FIXATORS; CAUSALITY; REVIEW LITERATURE AS TOPIC.
INTRODUCCIÓN
La osteomielitis piógena (OP) constituye una de las enfermedades más devastadoras que afectan el sistema musculoesquelético y causa en ocasiones secuelas invalidantes algunas terminan en la amputación de la extremidad. 1-3
El comportamiento de esta enfermedad es muy variado, ya que afecta a pacientes de todas las edades y se puede presentar desde una forma solapada a otra bien evidente con gran toma del estado general del enfermo. En los estadios iniciales predominan los síntomas y signos agudos generales y locales, mientras que en el crónico la sintomatología local es la que predomina. 4-6
Debido a esta variada forma de presentación clínica, el médico debe tener un alto índice de sospecha de forma especial en los niños, que acuden al servicio de urgencia y refieren síntomas y signos de un síndrome febril general, además de dolor localizado a nivel metafisario, cercanos a la rodilla. 7-9
Los exámenes complementarios, en especial los imaginológicos son de muy poca ayuda en las primeras etapas de la enfermedad, de allí la importancia de conocer la aplicación de otros métodos complementarios, que ayudan o corroboran el examen clínico, que es el más importante de todos. 10-12 Existen algunas enfermedades que pueden simular la OP y algunas de ellas pueden coexistir como es el caso de la artritis séptica. 13,14
Para el diagnóstico lo antes posible de la OP es necesario el conocimiento pleno de la incidencia, germen más frecuente, factores predisponentes, estudios hematológicos e imaginológicos, tratamiento basado en pilares y principales complicaciones. Debido a la incidencia de esta enfermedad en niños y la necesidad del diagnóstico precoz y certero, se propuso la realización de este trabajo con el objetivo de profundizar y actualizar los conocimientos sobre la OP.
MÉTODOS
La búsqueda de la información se realizó en el periodo de un mes (octubre del 2016) y se emplearon las siguientes palabras: osteomyelitis y bone infections, a partir de la información obtenida se realizó una revisión bibliográfica de un total de 2 145 artículos publicados en las bases de datos PubMed, Hinari, SciELO y Medline mediante el gestor de búsqueda y administrador de referencias EndNote, de ellos se utilizaron 50 citas seleccionadas para realizar la revisión, todas de los últimos cinco años, donde se incluyeron cinco libros.
Se consideraron estudios sobre osteomielitis que afectan el esqueleto apendicular, pelvis y columna. Se excluyeron las investigaciones de pacientes que abordaban la osteomielitis en localizaciones como cráneo o huesos de la cara. El estudio tiene un nivel de evidencia III recomendación B.
DESARROLLO
Según Vigorita VJ, 15 la incidencia de osteomielitis por zonas anatómicas es la siguiente: fémur 26,9 %, tibia 26 %, pelvis 9,2 %, humero 8,1 %, pie 7,7 %, antebrazo 4,8 %, calcáneo 4,6 %, vértebra 3,8 %, peroné 3,7 %, mano 2 %, clavícula 0,8 %, costillas 0,2 %, rótula 0,2 %, otras 1,6 %. De allí, que se debe tener un alto índice de sospecha en enfermos febriles y dolor en metáfisis de fémur y tibia.
El germen puede transitar por tres vías para llegar al hueso, la más conocida es la hematógena que aporta el mayor número de pacientes y tiene una incidencia de ocho por 100 000 habitantes en países desarrollados, otras vías son la directa relacionada en la mayoría con intervenciones quirúrgica y por último la de contigüidad. 16-18
Los factores predisponentes para el desarrollo de la osteomielitis hematógena son: trauma (más frecuentes en el sexo masculino), infecciones de la piel, dentales, respiratorias, gastrointestinales y urinarias, endocarditis bacteriana, quemaduras, leucopenia, disfunciones leucocitarias, complicaciones en el embarazo y el parto, intervenciones iatrogénicas, uso y abuso de drogas, siclemia, terapia inmunosupresiva, fallo renal y hemodiálisis, estados de carencia nutricional, diabetes, hábito de fumar e hipocalcemia. 19-21
Los estudios complementarios empleados en la OP son de tipo hematológicos, imaginológicos e histológicos. Los exámenes hematológicos más empleados son el leucograma con diferencial, reactantes de fase aguda como: velocidad de sedimentación globular y determinación cuantitativa y cualitativa de la proteína C reactiva, inteleucina 6, pro-calcitonina, hemocultivos y exámenes moleculares en especial para identificar el tipo de bacteria difíciles de aislar, por el uso de antimicrobianos o que provoquen infección de bajo grado. 22-24
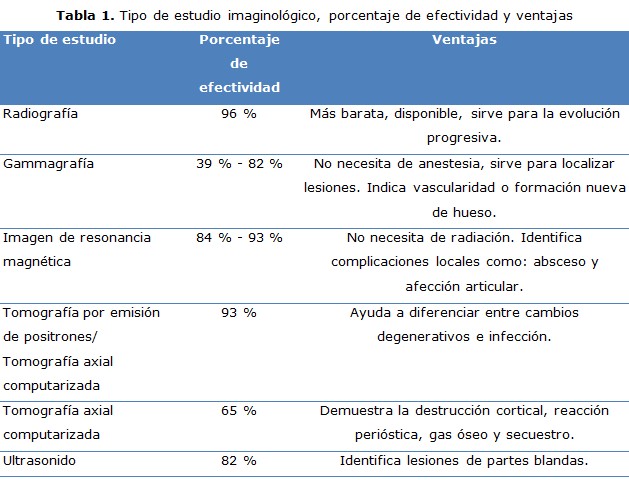
En relación a los estudios imaginológicos, existe una amplia variedad y su positividad esta en dependencia del tiempo de evolución de la enfermedad y de su porcentaje de efectividad para el diagnóstico (gráfico 1 y tabla 1). 15,25,26
Una vez que el germen llega al tejido óseo pueden suceder tres eventos o situaciones, la primera es que el organismo logre controlar la infección, segundo que se desarrolle el proceso infeccioso y tercero que se desarrolle una forma crónica debido a gérmenes de baja virulencia, como es el caso de las osteomielitis esclerosante de Garre o el absceso de Brodie. 27,28
Para el tratamiento efectivo de esta enfermedad, se deben tener en cuenta algunos pilares que son importantes como: medidas generales, uso de antimicrobianos y modalidades quirúrgicas. 29-31
Con respecto a las medidas generales las mismas están encaminadas a corregir cualquier desequilibrio hidroelectrolítico, anemia e hipertermia en caso de presentación aguda. Una vez que el paciente pasa a una forma crónica, en la misma es necesaria la correcta evaluación del estado inmunológico, corregir las deficiencias de proteínas y el adecuado control de las enfermedades tanto locales como generales, en este último caso en especial la diabetes mellitus. 32-34
El uso de antimicrobianos es la piedra angular en el tratamiento de la OP en la fase aguda. Al inicio de la infección, se deben indicar antimicrobianos, que tengan amplio espectro de acción contra los gérmenes más frecuentes al tener en cuenta la edad, hasta lograr aislar el germen causal e indicar el antimicrobiano de mayor efectividad, pero la selección en ocasiones puede tomar hasta siete días. 35-37
El staphylococcus aureus es el germen más frecuente en la osteomielitis en todas las edades. 38 Esta bacteria tiene una alta incidencia debido a que se encuentra en la flora normal de la piel, nariz, axilas y faringe, presenta moléculas de adhesión que le permite su unión a la matriz ósea. Por otra parte, tiene proteoglicanos con endotoxinas que estimulan la liberación de citocinas por macrófagos y la activación del complemento, presencia de cápsula de polisacáridos que le protege de antimicrobianos como la meticillina, 39,40 proteínas que hacen puentes con la pared celular, citocinas capaces de crear shock séptico, presencia de enzimas destructoras como: proteasas, coagulasas, hialuronidasas y lipasas.
El tiempo de terapia antimicrobiana debe ser al menos de cuatro a seis semanas, entre la forma parenteral y oral. 41 Aunque en ocasiones el tratamiento puede prolongarse, existen algunos elementos en que la terapia antimicrobiana puede ser suspendida entre las cuatro o seis semanas los cuales son: ausencia de síntomas como fiebre y dolor, además de la disminución progresiva de la proteína C reactiva y la velocidad de sedimentación globular.
Los antimicrobianos con acción específica contra el staphylococcus aureus son la vancomicina y el linezolid que es un antimicrobiano sintético perteneciente a una nueva clase del tipo de las oxazolidinonas. 42-44
El tratamiento quirúrgico varía de acuerdo a la fase de la enfermedad, en la OP aguda la descompresión está justificada cuando pasada las 24 horas el paciente no mejora la sintomatología con el tratamiento antimicrobiano, cuando se demuestra la presencia de absceso y algunos autores consideran también como una indicación quirúrgica la presencia de OP localizada en la región proximal del fémur, para minimizar en alguna medida las complicaciones de necrosis avascular e infección de la articulación de la cadera. 45,46
Durante la fase crónica el tratamiento quirúrgico constituye el pilar más importante y comprende de: desbridamiento, reconstrucción del defecto óseo y manejo del espacio muerto, estabilización y cobertura adecuada de las estructuras. 47,48
Después de realizar el desbridamiento, el cirujano ortopédico tiene que enfrentarse a la reconstrucción de los defectos óseos y manejo del espacio muerto, este espacio se vasculariza poco y por ende predispone a la persistencia de la infección. El objetivo más importante es reemplazar el hueso necrótico y tejido cicatrizal por un tejido vascularizado y duradero. Para lograr este propósito se emplean varias técnicas como: injerto óseo vascularizado por lo general proveniente del peroné e ilion, injerto de hueso esponjoso, perlas de cemento óseo mezcladas con antimicrobianos las cuales por lo general son sustituidas de dos a cuatro semanas por otras o hueso esponjoso. Otro método utilizado para este fin es la aspiración al vacío bajo presión negativa, lo cual ayuda a la granulación del tejido de formación y favorece la cicatrización al aspirar las secreciones acumuladas. 23,49
En la OP que se acompañan de inestabilidad ósea está indicada la estabilización. Para este fin se utiliza la fijación externa sobre la interna, ya que esta última tiene como complicaciones la infección secundaria del implante intramedular y diseminar la infección dentro del hueso. Además de estabilizar, los fijadores externos permiten realizar compresión y distracción en caso de ser necesarias. 17,50
Las complicaciones relacionadas con la OP pueden ser locales y generales, sin embargo las más importantes son: 17,23
Infección a distancia: ocurre a través de la vía hemática de manera fundamental en la osteomielitis aguda. Los sitios más afectados son el pulmón y el pericardio. Desde el punto de vista práctico se pudo observar que esta complicación es causada por gérmenes muy agresivos. 18
Artritis séptica: se observa con mayor frecuencia en las articulaciones que presentan la metáfisis dentro de las mismas, como la articulación de la cadera, hombro, radio proximal y tibia distal. 17,23
Fractura patológica: es causada por debilidad ósea, a su vez provocada por osteonecrosis y reabsorción ósea. De allí, la importancia de garantizar la protección ósea durante el proceso infeccioso. El sitio más común de fractura patológica es la porción proximal del fémur. 17,18
Afección de la placa de crecimiento: esta complicación es más frecuente después de la osteomielitis aguda. Se hace más evidente varios meses después de la enfermedad. Si afecta la placa en su porción central la afección del crecimiento es simétrica, de lo contrario si es periférica puede causar deformidades angulares. 17,23
Transformación maligna: los tumores que pueden presentarse en un paciente con osteomielitis crónica (carcinoma de células escamosas, angiosarcoma, hemangioendotelioma, fibrosarcoma, histiocitoma fibrosos maligno, mieloma, linfoma, rabdomiosarcoma, osteosarcoma, adenocarcinoma y carcinoma basal). 15,18
CONCLUSIONES
La OP es una enfermedad local que ocurre a cualquier edad, para su diagnóstico se debe tener un alto índice de sospecha y aplicar de forma correcta el método clínico, ya que los estudios hematológicos e imaginológicos no son específicos, en especial en los estadios tempranos de la enfermedad.
REFERENCIAS BIBLIOGRÁFICAS
1.Anakwenze OA, Milby AH, Gans I, Stern JJ, Levin LS, Wapner KL. Foot and ankle infections: diagnosis and management. J Am Acad Orthop Surg. 2012 Nov;20(11):684-93.
2.Carmody O, Cawley D, Dodds M, Connolly P. Acute haematogenous osteomyelitis in children. Ir Med J. 2014 Oct;107(9):269-70.
3.Marais LC, Ferreira N, Aldous C, Sartorius B, Le Roux T. A modified staging system for chronic osteomyelitis. J Orthop. 2015 Jun;12(4):184-92.
4.Chou AC, Mahadev A. Acute bacterial osteomyelitis in children. J Orthop Surg (Hong Kong). 2016 Aug;24(2):250-2.
5.Memis A, Mutluoglu M, Öztürk S, Kara K, Ay H. Calcaneal osteomyelitis associated with a severe abscess. J Am Coll Clin Wound Spec. 2016 Mar;6(3):53-6.
6.Taki H, Krkovic M, Moore E, Abood A, Norrish A. Chronic long bone osteomyelitis: diagnosis, management and current trends. Br J Hosp Med (Lond). 2016 Oct;77(Sup10):C161-C164.
7.Yun HC, Murray CK, Nelson KJ, Bosse MJ. Infection after orthopaedic trauma: prevention and treatment. J Orthop Trauma. 2016 Oct;30 (Suppl 3):S21-S26.
8.Bueno Barriocanal M, Ruiz Jiménez M, Ramos Amador JT, Soto Insuga V, Bueno Sánchez A, Lorente Jareño ML. Acute osteomyelitis: epidemiology, clinical manifestations, diagnosis and treatment. An Pediatr (Barc). 2013 Jun;78(6):367-73.
9.Cleveland KB. General principles of infection. En: Canale ST, Beaty JH, editors. Campbell's Operative Orthopaedics. 12 th ed. Philadelphia: Elsevier; 2013. p. 706-19.
10.Thévenin-Lemoine C, Vial J, Labbé JL, Lepage B, Ilharreborde B, Accadbled F. MRI of acute osteomyelitis in long bones of children: pathophysiology study. Orthop Traumatol Surg Res. 2016 Nov;102(7):831-7.
11.Ziran BH, Smith WR, Rao N. Orthopedic infections and osteomyelitis. En: Court Brown CM, Heckman JD, McQueen MM, Ricci WM, Tornetta P, editors. Rockwood and Green's Fractures in Adults. 8 th ed. Philadelphia: Wolters Kluwer; 2015. p. 793-818.
12.Chan BY, Gill KG, Rebsamen SL, Nguyen JC. MR imaging of pediatric bone marrow. Radiographics. 2016 Oct;36(6):1911-30.
13.Dierig A, Ritz N, Tacke U, Heininger U. Group A Streptococcal suppurative arthritis and osteomyelitis of the shoulder with brachial plexus palsy in a newborn. Pediatr Infect Dis J. 2016 Oct;35(10):1151-3.
14.Al Hajry M, Al Jumaah S, Almayouf SM. Chronic recurrent multifocal osteomyelitis: a first report from Saudi Arabia. Ann Saudi Med. 2012 Nov-Dec;32(6):611-4.
15.Vigorita VJ. Orthopaedic pathology. 3 rd ed. Philadephia: Wolters Kluwer; 2016.
16.Cook GE, Markel DC, Ren W, Webb LX, McKee MD, Schemitsch EH. Infection in Orthopaedics. J Orthop Trauma. 2015 Dec;29 Suppl 12:S19-23.
17.Dabov GD. Osteomyelitis. En: Canale ST, Beaty JH, editors. Campbell's Operative Orthopaedics. 12 th ed. Philadelphia: Elsevier; 2013. p. 725-45.
18.Copley LAB, Herring JA. Infections of the musculoskeletal system. En: Herring JA, editor. Tachdjian's Pediatric Orthopaedics. 5 th ed. Philadelphia: Elsevier; 2014. p. 1042-54.
19.Camillo FX. Infections of the spine. En: Canale ST, Beaty JH, editors. Campbell's Operative Orthopaedics. 12 th ed. Philadelphia: Elsevier; 2013. p. 1956-73.
20.Fernandes K, George P. Osteomyelitis of femur shaft: a not so common focus for PUO. J Assoc Physicians India. 2016 Jan;64(1):152.
21.Murillo O, Grau I, Lora-Tamayo J, Gomez-Junyent J, Ribera A, Tubau F, et al. The changing epidemiology of bacteraemic osteoarticular infections in the early 21st century. Clin Microbiol Infect. 2015 Mar;21(3):254.e1-8.
22.Mariani BD, Martin DS, Chen AF, Yagi H, Lin SS, Tuan RS. Polymerase chain reaction molecular diagnostic technology for monitoring chronic osteomyelitis. J Exp Orthop. 2014 Dec;1(1):9.
23.Salava JK, Springer BD. Orthopaedic infections. En: Cannada LK, editor. Orthopaedic Knowledge Update: 11. Illinois: Am Acad Orthop Surg; 2014. p. 287-306.
24.Tyner HL, Virk A, Nassr A, Razonable R. Mycoplasma hominis vertebral spine infection: case report and a review of infections of bone and joints. J Infect Chemother. 2016 Nov;22(11):755-758.
25.Barrani M, Massei F, Scaglione M, Paolicchi A, Vitali S, Ciancia EM, et al. Unusual onset of a case of chronic recurrent multifocal osteomyelitis. Pediatr Rheumatol Online J. 2015 Dec;13:60.
26.Hake ME, Oh JK, Kim JW, Ziran B, Smith W, Hak D, et al. Difficulties and challenges to diagnose and treat post-traumatic long bone osteomyelitis. Eur J Orthop Surg Traumatol. 2015 Jan;25(1):1-3.
27.Moraes FB de, Motta TM, Severin AA, Alencar Faria D de, Oliveira César F de, Souza Carneiro S de. Garré's sclerosing osteomyelitis: case report. Rev Bras Ortop. 2014 Apr;49(4):401-4.
28.Abdulhadi MA, White AM, Pollock AN. Brodie abscess. Pediatr Emerg Care. 2012 Nov;28(11):1249-51.
29.Bhattacharyya A, Jha AK, Kumar S, Bhattacharjya B. Outcome of different modalities of surgical management of chronic osteomyelitis of calcaneum. J Indian Med Assoc. 2012 Nov;110(11):825-6.
30.Franceschini M, Di Matteo A, Bösebeck H, Büchner H, Vogt S. Treatment of a chronic recurrent fistulized tibial osteomyelitis: administration of a novel antibiotic-loaded bone substitute combined with a pedicular muscle flap sealing. Eur J Orthop Surg Traumatol. 2012 Nov;22 Suppl 1:245-9.
31.McKamy S, Chen T, Lee M, Ambrose PJ. Evaluation of a pediatric continuous-infusion vancomycin therapy guideline. Am J Health Syst Pharm. 2012 Dec;69(23):2066-71.
32.Arias Arias C, Tamayo Betancur MC, Pinzón MA, Cardona Arango D, Capataz Taffur CA, Correa Prada E. Differences in the clinical outcome of osteomyelitis by treating specialty: orthopedics or infectology. PLoS One. 2015 Dec;10(12):e0144736.
33.Grammatico-Guillon L, Maakaroun Vermesse Z, Baron S, Gettner S, Rusch E, Bernard L. Paediatric bone and joint infections are more common in boys and toddlers: a national epidemiology study. Acta Paediatr. 2013 Mar;102(3):e120-5.
34.Sipahioglu S, Askar H, Zehir S. Bilateral acute tibial osteomyelitis in a patient without an underlying disease: a case report. J Med Case Rep. 2014 Nov;8:388.
35.Johnson JE. Antibiotic treatment and conservative surgery plus short-course antibiotics were similar for diabetic foot osteomyelitis. J Bone Joint Surg Am. 2014 Nov;96(22):1923.
36.McNally MA, Ferguson JY, Lau AC, Diefenbeck M, Scarborough M, Ramsden AJ, et al. Single-stage treatment of chronic osteomyelitis with a new absorbable, gentamicin-loaded, calcium sulphate/hydroxyapatite biocomposite: a prospective series of 100 cases. Bone Joint J. 2016 Sep;98-B(9):1289-96.
37.Muldoon EG, Switkowski K, Tice A, Snydman DR, Allison GM. A national survey of infectious disease practitioners on their use of outpatient parenteral antimicrobial therapy (OPAT). Infect Dis (Lond). 2015 Jan;47(1):39-45.
38.Tuchscherr L, Kreis CA, Hoerr V, Flint L, Hachmeister M, Geraci J, et al. Staphylococcus aureus develops increased resistance to antibiotics by forming dynamic small colony variants during chronic osteomyelitis. J Antimicrob Chemother. 2016 Feb;71(2):438-48.
39.Dhanoa A, Singh VA, Mansor A, Yusof MY, Lim KT, Thong KL. Acute haematogenous community-acquired methicillin-resistant Staphylococcus aureus osteomyelitis in an adult: case report and review of literature. BMC Infect Dis. 2012 Oct;12:270.
40.Krishnakumar R, Renjitkumar J. Methicillin-resistant staphylococcus aureus vertebral osteomyelitis following epidural catheterization: a case report and literature review. Global Spine J. 2012 Dec;2(4):231-4.
41.Batchelder N, So TY. Transitioning antimicrobials from intravenous to oral in pediatric acute uncomplicated osteomyelitis. World J Clin Pediatr. 2016 Aug;5(3):244-50.
42.Malizos K, Sarma J, Seaton RA, Militz M, Menichetti F, Riccio G, et al. Daptomycin for the treatment of osteomyelitis and orthopaedic device infections: real-world clinical experience from a European registry. Eur J Clin Microbiol Infect Dis. 2016 Jan;35(1):111-8.
43.Izadi M, Zamani MM, Mousavi SA, Sadat SM, Siami Z, Vais Ahmadi N. Is vancomycine still a choice for chronic osteomyelitis empirical therapy in Iran? Iran Red Crescent Med J. 2012 Dec;14(12):782-6.
44.Ashizawa N, Tsuji Y, Kawago K, Higashi Y, Tashiro M, Nogami M, et al. Successful treatment of methicillin-resistant Staphylococcus aureus osteomyelitis with combination therapy using linezolid and rifampicin under therapeutic drug monitoring. J Infect Chemother. 2016 May;22(5):331-4.
45.Ferrari J, Pilkington C. Chronic recurrent multifocal osteomyelitis: the prevalence of lower-limb and foot involvement. J Am Podiatr Med Assoc. 2014 Nov;104(6):583-7.
46.Lollino N. Sequestrectomy in primary osteomyelitis of the humerus: a new indication for
posterior approach. Tech Hand Up Extrem Surg. 2012 Dec;16(4):247-9.
47.Caterson EJ, Singh M, Turko A, Weaver MJ, Talbot S. The medial femoral condyle free osteocutaneous flap for osteomyelitis in pilon fractures. Injury. 2015 Feb;46(2):414-8.
48.Roderick MR, Shah R, Rogers V, Finn A, Ramanan AV. Chronic recurrent multifocal osteomyelitis (CRMO) - advancing the diagnosis. Pediatr Rheumatol Online J. 2016 Aug;14(1):47.
49.Lu W, Liu G, Li B, Shi N, Zhao J. Combined debridement, bone graft and articular cavity sealing using synovium in treating metaphyseal osteomyelitis involving knee joints. Exp Ther Med. 2013 Jan;5(1):253-256.
50.Lin CC, Chen CM, Chiu FY, Su YP, Liu CL, Chen TH. Staged protocol for the treatment of chronic tibial shaft osteomyelitis with Ilizarov's technique followed by the application of intramedullary locked nail. Orthopedics. 2012 Dec;35(12):e1769-74.
Recibido: 14 de abril de 2017
Aprobado: 25 de abril de 2017
Dr. C. Alejandro Álvarez López. Doctor en Ciencias Médicas. Máster en Urgencias Médicas Especialista de II Grado en Ortopedia y Traumatología. Profesor Titular. Hospital Universitario Manuel Ascunce Domenech. Investigador agregado del CITMA. Universidad de Ciencias Médicas de Camagüey. Camagüey, Cuba. Email: aal.cmw@infomed.sld.cu