Introducción
El embarazo es una condición que implica una adaptación metabólica para suplir los requerimientos del feto en desarrollo. Entre los diversos cambios asociados a la gestación se encuentra el aumento de los lípidos circulantes, que a su vez conlleva a algún grado de peroxidación lipídica, 1) además se produce un incremento en la absorción intestinal de nutrientes acompañado de un aumento en la demanda de los mismos y un importante flujo, en lo particular de ácidos grasos esenciales y ácidos grasos poliinsaturados de cadena larga, de la madre al feto. 2
Al inicio el embarazo es considerado como una etapa anabólica, caracterizada por un aumento en la producción hepática de triglicéridos (TG) y la remoción de los TG circulantes lo que resulta un incremento de los depósitos grasos en los adipocitos maternos. En contraste el último trimestre del embarazo es referido como una etapa catabólica, donde aumenta la liberación de los ácidos grasos desde los adipocitos debido al estímulo de la lipasa sensible a hormonas placentarias. Estos cambios metabólicos permiten a la gestante almacenar energía en la primera etapa del embarazo para los altos requerimientos energéticos de la última etapa. (1
El colesterol total (CT) aumenta de forma modera, el mayor aumento se reporta en el segundo trimestre y la concentración de high density lipoprotein (HDLc) se eleva en el segundo y disminuye en el tercero. 3) La concentración de TG en suero aumenta alrededor de 200-300 % y alcanza su punto máximo en el tercer trimestre. 4) Además el embarazo se asocia con alteraciones en la composición y tamaño de las low density lipoprotein (LDLc) caracterizadas por aumento en su concentración de TG y disminución de su tamaño y por un aumento de las LDLc pequeña y densa, que son consideradas más aterogénicas. 5
Los TG altos se han asociado con pancreatitis, preeclampsia, diabetes gestacional (DG), 1) parto pretérmino y anormalidades en el peso y crecimiento fetales, condiciones que comparten la insulinorresistencia (IR). 6 Además la relación TG/HDLc se ha demostrado que constituyeun indicador clínico y bioquímico de IR. 7,8) Las causas de la DG comparten varias características con la diabetes mellitus tipo 2, la cual incluye la IR y la secreción deficiente de insulina. 9,10
En Cuba las determinaciones del perfil lipídico no se encuentran dentro de los estudios indicados a las gestantes durante la consulta de captación ni en las consultas de la atención prenatal, además no se utiliza una prueba de pesquisa universal para la DG por lo que se realizó la investigación con el objetivo de determinar la relación entre los valores del perfil lipídico materno determinado en embarazos menores de 12 semanas y la aparición de DG.
Métodos
Se realizó un estudio analítico y transversal con un universo constituido por la totalidad de embarazadas (n=180) que acudieron a la consulta de diabetes y embarazo del Hospital Universitario Ginecobstétrico Provincial Ana Betancourt de Mora, provincia Camagüey, durante el año 2018 y que cumplieron con los siguientes criterios de inclusión:
- Gestantes con embarazo menor de 12 semanas.
- Gestantes que según programa nacional de pesquisa de diabetes y embarazo sea tributaria de la realización de una prueba de tolerancia a la glucosa oral (PTG-O) con 75 gramos de glucosa anhidra entre las 24-26 semanas de gestación.
Criterios de exclusión:
- Gestantes cuyas historias clínicas de embarazadas no estén disponibles o no contengan todos los datos necesarios para la investigación.
- Gestantes con comorbilidades que modifiquen el perfil lipídico.
Después de realizar la PTG-O a las 24-26 semanas de gestación el universo de estudio fue dividido en dos grupos:
Grupo 1: gestantes con diagnóstico de DG según criterios propuestos por el Consenso Cubano de Diabetes y Embarazo: 11
1. Dos o más glucemias en ayunas ≥ 5,6 mmol/L;
2. Valor de glucemia a la segunda hora de una PTG ≥ 7,8 mmol/L.
Grupo 2: gestantes sin DG.
El perfil lipídico materno incluyó: TG, CT, LDLc y HDLc; además, se calcularon los índices TG/HDLc y LDLc/HDLc. El perfil lipídico se efectuó en dos momentos, uno primero al momento de la captación (≤ 12 semanas) y otro durante el tercer trimestre del embarazo. Todas las determinaciones fueron realizadas en plasma venoso después de un ayuno de 12-14 horas y sin modificaciones de la dieta de gestante indicada por el especialista en nutrición durante la consulta multidisciplinaria.
La determinación de TG se realizó con el reactivo Monotriglitest y la de CT con el reactivo Colestest los cuales se determinaron mediante reacción enzimática, cuantificándose luego la concentración del analito por espectrofotometría. Para ello se mezclaron 20 microlitros del plasma con 2 mL del reactivo, incubándose a 37 oC por un período de 10 minutos y se interpretaron los valores de absorbancia de la muestra contra el blanco a 500 nm. 12
La determinación de LDLc se realizó con el reactivo LDL-C enzimático el cual permitió la determinación directa de esta lipoproteína sin necesidad de pre-tratamiento o centrifugado de la muestra mediante método enzimático colorimétrico. Para ello se mezclaron 20 microlitros del plasma con 1,5 mL del reactivo 1 (LDLc/enzimas), incubándose a 37 oC por un período de 5 minutos y luego se añadieron 500 microlitros del reactivo 2 (LDLc/Buffer) al incubarse a igual temperatura por el mismo lapso de tiempo. La interpretación de los valores de absorbancia de la muestra se realizó contra el blanco a 600 nm. (12
La determinación de HDLc se hizo con el reactivo HDL-C enzimático el cual permitió la determinación directa de esta lipoproteína sin necesidad de pre-tratamiento o centrifugado de la muestra mediante método enzimático colorimétrico. Para ello se mezclaron 15 microlitros del plasma con 1,5 mL del reactivo 1 (HDLc/enzimas), incubándose a 37 oC por un período de cinco minutos y luego se añadirán 500 microlitros del reactivo 2 (HDLc/Buffer) incubándose a igual temperatura por el mismo lapso de tiempo. La interpretación de los valores de absorbancia de la muestra se realizó contra el blanco a 578 nm. (12
Se utilizó estadística descriptiva e inferencial. Se calculó media y desviación estándar a las variables cuantitativas. Se aplicó el Odds Ratio o Razón de Riesgo para la estimación del riesgo de las variables, donde se reflejaron e interpretaron los resultados significativos. Se empleó un intervalo de confianza (IC) de 95 % y un nivel de significación de 0,05.
La inclusión en la investigación se realizó al tener en cuenta el consentimiento informado, la participación fue voluntaria y lo contrario no tuvo trascendencia en la atención médica de las pacientes.
Resultados
En el grupo de embarazadas sin DG la media de edad fue 27,15 años y de paridad 1,09 partos; hubo en este grupo 20,15 % de gestantes obesas. En el grupo de las gestantes con DG la media de edad fue 29,57 años y de paridad 1,19 partos; hubo en este grupo 36,59 % (p<0,001) de gestantes obesas (Tabla 1).
Tabla 1 Características clínico-obstétricas de las gestantes
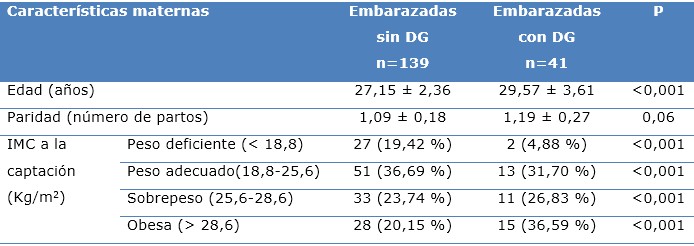
Fuente: historia clínica de embarazadas.
Los valores medios de TG, TG/HDLc y LDLc/HDLc en el primer perfil lipídico fueron de 1,51 mmol/L; 1,02 y 1,94 respectivamente. Los mismos se elevaron en el segundo perfil lipídico en las gestantes diagnosticadas de DG a 3,02 mmol/L; 2,22 y 3,14 respectivamente (p<0,001) (Tabla 2).
Tabla 2 Valores medios del perfil lipídico en ambas determinaciones
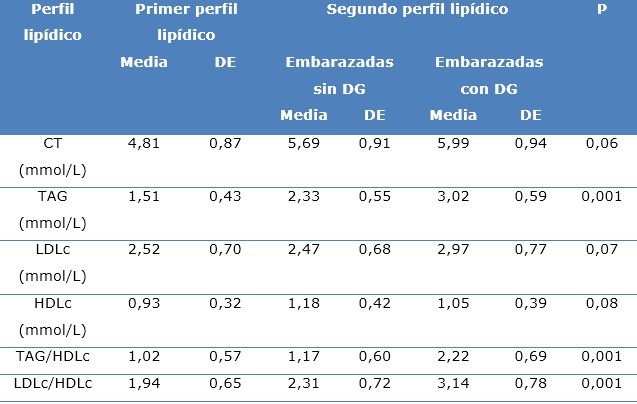
Fuente: historia clínica de embarazadas.
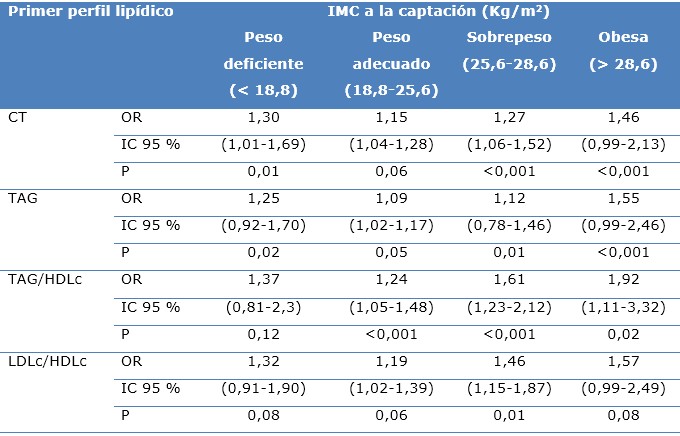
Las gestantes obesas a la captación del embarazo tenían 1,46 veces más probabilidades de desarrollar una DG cuando tenían los valores de CT más altos en el primer perfil lipídico y 1,55 veces más probabilidades de desarrollar la misma enfermedad cuando el parámetro más alto eran los TG. Los índices TG/HDLc y LDLc/HDLc condicionaron un riesgo de aparición de DG en la gestante obesa a la captación del embarazo de 1,92 y 1,57 veces respectivamente (Tabla 3).
Discusión
Sánchez I et al. 13 refieren que durante un embarazo normal se producen aumentos de CT y LDLc en un 25-50 %, datos similares al estudio. Así mismo, coinciden con la investigación los resultados de Ywaskewycz Benítez LR et al. 1 quienes plantean que los valores de CT, TG y LDLc muestran una elevación significativa en cada trimestre de gestación; sin embargo, ellos indican que los niveles de HDLc se mantienen durante todo el embarazo en el rango de la mujer no embarazada, a diferencia de lo encontrado en el trabajo. Husain F et al. 14 estudian los cambios del perfil lipídico en gestantes del segundo trimestre y describen aumentos significativos de CT, TG y LDLc, con un ligero aumento aunque estadísticamente no significativo, del HDLc, hallazgos que coinciden de forma parcial con los datos del trabajo donde a pesar de que se produjo un aumento del valor medio absoluto de todas estas determinaciones lipídicas solo fue significativo para el aumento de los TG.
El estudio mostró que las gestantes que desarrollaron DG tenían un incremento mayor de los valores medios de TG, CT, LDLc; así como de los índices TG/HDLc y LDLc/HDL. Similares resultados cita Guanghui L et al. 9) en tanto el estudio de Emet T et al. 10 no observaron una asociación entre la aparición de DG y los cambios en el perfil lipídico. Según la bibliografía internacional varios estudios prospectivos o de caso-control sugieren una asociación entre los niveles plasmáticos elevados de TG y el incremento del riesgo de DG. 13)
En una investigación desarrollada por dos Santos IC et al. 15) notaron que las concentraciones de TG y el índice TG/HDLc son buenos indicadores de predicción de DG cuando se determinan entre las 12-13 semanas de gestación lo cual coincide con lo encontrado en el estudio. En contraste otros estudios indican que solo la baja concentración de HDLc representa un riesgo independiente de aparición de DG dato que difiere de lo hallado en la investigación. 15,16,17) Atiba AS et al. 18) observaron una disminución significativa de los valores de HDLc y un aumento de la LDLc, VLDLc y TG en las gestantes que desarrollan DG.
Los mecanismos que explican la asociación entre la dislipidemia en embarazos tempranos y el riesgo de DG son desconocidos. Algunos investigadores han hipotetizado al respecto: la concentración de TG está de manera negativa correlacionada con el tamaño de las LDLc donde es de manera precisa las LDLc pequeñas y densas las más susceptibles a la oxidación lipídica; en adición otras investigaciones postulan que el estrés oxidativo secundario a la dislipidemia puede causar una disminución en la expresión del gen de la insulina y por ende en la insulinosecreción; así mismo las anormalidades descritas en el metabolismo lipídico causan una destrucción directa de las células β pancreática. Los hallazgos en relación a la asociación entre la dislipidemia de la gestante y el riesgo de desarrollar DG soportan en gran medida la teoría de considerar la DG como parte del síndrome metabólico. 15
Después de la estratificación según índice de masa corporal a la captación se pudo observar que las gestantes obesas con TG e índices TG/HDLc y LDLc/HDLc con valores más altos tenían el mayor riesgo de desarrollar DG, lo cual incluye a un subgrupo poblacional que debe llevar una especial atención de salud durante el embarazo según reportan otras investigaciones. 18,19,20
Conclusiones
En el embarazo normal se producen incremento de las concentraciones séricas de los valores del lipidograma aparte de las características sociodemográficas y del estado de salud de las gestantes. Aquellas embarazadas con mayores valores de TG, LDLc/HDLc o TG/HDLc a la captación tuvieron mayor riesgo de desarrollar diabetes gestacional, riesgo que se encuentra estratificado según IMC a la captación