Artículo original
Caracterización de la morbilidad y la mortalidad maternas en la unidad de terapia intensiva
Characterization of maternal morbidity and mortality in the intensive care unit
Caracterização da morbidade e mortalidadematernanaunidade de terapia intensiva
DrC Reinaldo Elías Sierra1
*
MSc Max Santiago Bordelois Abdo1
MSc Ernesto Díaz Trujillo1
MSc José Alfredo Estevan Soto1
MSc José Antonio González Hechavarria1
1Hospital General Docente “Dr. Agostinho Neto". Guantánamo. Cuba.
RESUMEN
Introducción:
el registro de la atención a la paciente materna es una exigencia social.
Objetivo:
precisar la mortalidad y la morbilidad materna en la unidad de terapia intensiva del Hospital “Dr. Agostinho Neto” durante el 2015 y 2017.
Método:
se realizó un estudio observacional, prospectivo y longitudinal de las pacientes maternas ingresadas en dicha unidad a partir de variables sociodemográficas, biológicas, y del manejo obstétrico.
Resultados:
la edad media del grupo de pacientes fue de 23,4 ± 5,8 años; tenían antecedente de hipertensión arterial (13,2 %), el 35,3 % fue ventilada artificialmente, el 54,1 % ingresó por alguna enfermedad obstétrica y el 45,9 % por una enfermedad no obstétrica, respectivamente las más frecuentes fueron la eclampsia-preclampsia grave (19,3%) y la neumonía bacteriana (8,7%). En el 72,2 % se identificaron criterios de morbilidad materna severa. Fallecieron cuatro pacientes (2,5%).
Conclusiones:
en la unidad la mortalidad materna es baja, pero la morbilidad es notable.
Palabras clave: mortalidad materna; morbilidad materna; unidad de cuidados intensivos
ABSTRACT
Introduction:
the registration of maternal patient care is a social requirement.
Objective:
to specify mortality and maternal morbidity in the intensive care unit of the Hospital "Dr. Agostinho Neto"since 2015 to 2017.
Method:
an observational, prospective and longitudinal study was conducted of the maternal patients admitted to the unit based on socio demographic, biological variables and obstetric management.
Results:
the average age of the group of patients was 23.4 ± 5.8 years; with medical record of arterial hypertension (13.2%), 35.3% of the patients were ventilated artificially, 54.1% were admitted due to some obstetric diseases and 45.9% due to a non-obstetric disease, respectively the most frequent were eclampsia - severe pre-eclampsia (19.3%) and bacterial pneumonia (8.7%). In 72.2%, criteria of severe maternal morbidity were identified. Four patients died (2.5%).
Conclusions:
in the unit, maternal mortality is low, but the morbidity is remarkable.
Keywords: maternal mortality; maternal morbidity; intensive care unit
RESUMO
Introdução:
registro de paciente cuidado maternal é uma exigência social.
Objetivo:
especificar mortalidade e morbidade materna na unidade de cuidados intensivos do Hospital "Dr. Agostinho Neto ", durante 2015 e 2017.
Método:
se realizou um estudo de observação, em perspectiva, longitudinal, das pacientes maternas admitidas na unidade de variáveis demográficas, biológicas e manjo obstetrico.
Resultados:
aidademédia dos pacientes foi grupo23,4 ± 5,8 anos; Eles tinhamum histórico de hipertensão (13,2%)o 35,3% foi ventilado artificialmente, 54,1% foram admitidos para umadoença obstétrica e 45,9% para a doençanão obstétrica, respectivamente, as maisfrequentesforam graves pré-eclâmpsia-eclampsia (19,3%) E pneumonia bacteriana (8,7%). em72,2 % identificaram-se morbidade materna grave. faleceramquatro pacientes (2,5%).
Conclusões:
naunidade a mortalidade materna é baixamas a morbidade é notável.
Palavras chave: amortalidade materna; morbidade materna; unidade de cuidados Intensivos
Introducción
La morbilidad y la mortalidad materna son un problema, pues alrededor de cinco millones de mujeres padecen enfermedades críticas asociadas al embarazo y el puerperio, de las cuales aproximadamente el 10 % fallece.1) Para el 2018, se pretende que la razón de mortalidad materna sea de 30 o menos por 100 000 nacidos vivos.2
unidades de terapia intensiva (UTI), y la promueve la monitorización de la morbilidad y la mortalidad materna para sustentar las estrategias de prevención, el diagnóstico precoz, la correcta atención prenatal y el aseguramiento organizativo de toda la actividad obstétrica en el nivel secundario de atención.
Por todo lo expuesto anteriormente, los autores se motivaron por la realización del presente estudio con el objetivo de precisar la morbilidad y la mortalidad maternas en la UTI del Hospital General Integral “Dr. Agostinho Neto” durante el trienio 2015-2017.
Método
Se realizó un estudio observacional, longitudinal y prospectivo de las 388 gestantes y puérperas ingresadas en la Unidad de Terapia Intensiva (UTI) del Hospital General Docente “Dr. Agostinho Neto” de Guantánamo durante el período 2015-2017.
El protocolo de investigación fue aprobado por el Comité de Ética del hospital.
En cada paciente se precisaron las siguientes variables: edad, tipo de paciente, antecedentes patológicos personales, estadía en la UTI, tratamiento aplicado, situación obstétrica, modo de terminar el embarazo, relación del motivo de ingreso con el embarazo y el puerperio, complicaciones identificadas, estado al egreso y causa de muerte en las fallecidas.
Los resultados se expresaron en tablas mediante las frecuencias absolutas y el cálculo de porcentajes.
Resultados
En la UTI, en el periodo de estudio ingresaron 388 pacientes maternas (25 % del total de pacientes ingresadas en la UTI). De estas, 137 se trataron con ventilación mecánica (35,3 %, todas con ventilación mecánica no invasiva y 29 con ventilación mecánica invasiva 21,2 %).
En la tabla 1 se caracterizaron las pacientes estudiadas según edad, estadía de ingreso y antecedentes patológicos personales (APP). Los antecedentes más comunes fueron la hipertensión arterial (n= 51 13,2 %), el asma bronquial (n=46 11,9%), la diabetes mellitus (n=16 4,2%), y la sicklemia (n=12 3,2%).
Tabla 1 Caracterización de las pacientes estudiadas según edad, estadía de ingreso y antecedentes patológicos personales

Fuente: planilla de vaciamiento.
La caracterización de las pacientes maternas según estado al egreso aparece en la Tabla 2. El (61,9 %) de las pacientes fueron puérperas, ingresaron por enfermedades no obstétricas (45,9 %), y el 62,3 % demandó tratamiento quirúrgico.
Tabla 2 Caracterización de las pacientes maternas según estado al egreso
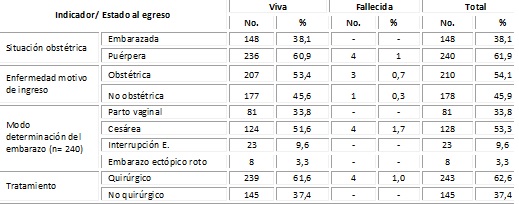
Fuente: planilla de vaciamiento.
En el estudio se muestra que la preclampsia-eclampsia (19,3 %) fue la principal enfermedad obstétrica en las pacientes estudiadas (Tabla 3).
Tabla 3 Pacientes según enfermedades obstétricas y estado al egreso

(*): porcentajes respecto a n=388
Fuente: planilla de vaciamiento.
En tanto, la Tabla 4 revela que entre las enfermedades no obstétricas la más frecuente fue neumonía bacteriana extrahospitalaria (8,7 %).
Tabla 4 Pacientes según enfermedades no obstétricas y estado al egreso
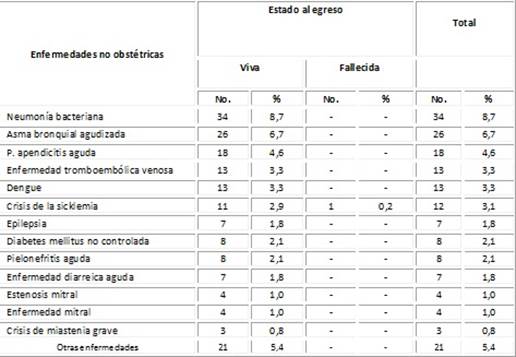
Fuente: planilla de vaciamiento.
El 72,2 % de las pacientes maternas estudiadas se identificaron criterios de morbilidad materna severa y en el 27,8 % se identificaron criterios de morbilidad materna no severa (Tabla 5).
Tabla 5 Pacientes maternas estudiadas según criterios de morbilidad materna severa o no severa
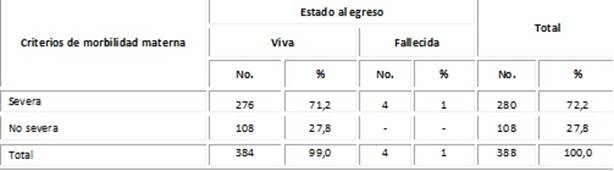
Fuente: planilla de vaciamiento.
Durante el periodo de estudio, fallecieron 4 pacientes (letalidad materna de 2,5 %, y razón de morbilidad materna/índice de muerte materna de 25,0:1). Las causas básicas de muerte fueron: sicklemia, embolismo líquido amniótico, histerectomía por atonía uterina o por endomiometritis; las causas intermedias de muerte fueron dos casos por shock séptico, uno por coagulación intravascular diseminada, y uno por shock hipovolémico refractario. En las cuatro la causa directa de muerte fue el fallo múltiple de órganos.
Discusión
En este estudio, el porcentaje de pacientes maternas ingresadas en la UTI es similar al descrito en otros estudios3,4,5, pues se afirma que un 0,4-37,6 % de las pacientes obstétricas fueron admitidas en las UCI.6-7
Say8afirmó que: entre el 0,80 y el 8,23 % ingresan por una enfermedad específica; entre un 0,38 y 1,09 % por alguna falla orgánica, y, entre 0,01 y 2,99 % para vigilancia.
También la letalidad materna fue similar a la que informan otros autores que plantean que esta oscila entre 4 y 21%.9,10,11,12,13,14,15 Estos indicadores se lograron porque en el hospital se asegura el traslado precoz de las pacientes a la UTI y su atención multidisciplinaria.
Los resultados de acuerdo con la edad, comorbilidad, tipo de paciente y complicaciones fueron similares a los de otros estudios.16) Laalta frecuencia de realización de la histerectomía sugiere la necesidad de potenciar más las acciones para la prevención de la sepsis puerperal y el tratamiento conservador de la hemorragia en obstetricia.
Se reveló la necesidad e importancia de los cuidados intensivos en pacientes maternas con riesgo vital para minimizar la letalidad de las complicaciones del embarazo y el puerperio y de patologías no relacionadas con el embarazo o enfermedades subyacentes que empeoran durante el embarazo y, sobre todo, la necesaria y suficiente valoración por un grupo de trabajo multidisciplinario, que incluya al médico intensivista.
Conclusiones
La eclampsia-preclampsia grave y la endomiometritis constituyeron las problemáticas que más determinan el criterio de morbilidad materna grave y que la letalidad de estas pacientes en la UTI fue baja, lo cual se relacionó directamente con la sepsis puerperal.
Referencias bibliográficas
1 1. Organización Mundial de la Salud. Programa sobre la salud materna. [en línea], 2016, Jun citado 02/05/2018];81(3):[aprox. 6 p.]. Disponible en: http://www.who.int/entity/maternal_child/topics/maternal/es/index.html
[ Links ]
2. Nápoles MD. Principales resultados en el Programa de Atención Materno-Infantil durante el 2017 y nuevas estrategias en Cuba para el 2018. MEDISAN [en línea]. 2018 [citado 02/05/2018]; 22(2):217-19. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-30192018000200015&lng=es
[ Links ]
3. Malvino E. Morbilidad materna aguda severa y condiciones de gravedad de enfermas obstétricas al ingreso en una unidad de cuidados intensivos. Med Intens [en línea]. 2014 Feb [citado 02/05/2018];31:4. Disponible en: http://revista.sati.org.ar/index.php/MI/article/view/378
[ Links ]
4. Seguí GF, Pérez AA, Hornedo JIE, Valdés SO. Morbilidad materna grave en cuidados intensivos Rev Cubana Med Int Emerg [en línea]. 2013 Abr [citado 02/05/2018]; 12(3):[aprox 6 p.]. Disponible en: http://www.medigraphic.com/pdfs/revcubmedinteme/cie133h.pdf
[ Links ]
5. Benson MD, Padovano A. Maternal collapse. Bio Med [en línea]. 2016 Jun [citado 02/05/2018]; 6:253-257. Disponible en: http://www.sciencedirect.com/science/article/pii/S2352390810/pdf
[ Links ]
6. Organización Mundial de la Salud. La mortalidad materna en el mundo. Mundo[en línea]. 2016 May [citado 02/05/2018]; [aprox. 3 p.] Disponible en: http://diariocorreo.pe/mundo/
[ Links ]
7. Pérez JD, Corona MB, Espinosa D. Atención a la morbilidad materna extremadamente grave. Rev Cubana Obstet Gin [en línea]. 2013 Jun [citado 02/05/2018]; 39(2):98-106. Disponible en: http://scielo.sld.cu/pdf/gin/v39n2/gin05213.pdf
[ Links ]
8. Say L, Chou D, Gemmill A., Tunçalp Ö, Moller AB, & Daniels J. Global causes of maternal death: A WHO systematic analysis. Lancet Global Health [en línea]. 2014 [citado 02/05/2018]; 2(6):323-33. Disponible en:http://www.thelancet.com/pdfs/journals/langlo/PIIS2214-109X(14)70227-X.pdf
[ Links ]
9. Cárdenas PR, Hidalgo GY, Rabert LR, Lozano RJC. Caracterización clínica de pacientes obstétricas con coagulación intravascular diseminada. Rev Zoilo Marinello [en línea].2016 [citado 02/05/2018]; 42(1):25-36. Disponible en: http://www.revzoilomarinello.sld.cu/index.php/zmv/article/view/805/pdf_380
[ Links ]
10. Moreno MG, Pastrana RIC. Mortalidad materna en Pinar del Río. Rev Cubana Med Int Emerg [en línea]. 2014 [citado 02/05/2018]; 13(3):270-87. Disponible en: http://www.medigraphic.com/pdfs/revcubmedinteme/cie-2014/cie143f.pdf
[ Links ]
11. Chabra P. Maternal near miss: an indicator for maternal health and maternal care. Indian J Comm Med [en línea]. 2014 Abr [citado 02/03/2017];39(3):25-32. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4134527/
[ Links ]
12. Tuncalp O, Hindin MJ, Souza JP, Chou D, Say L. The prevalence of maternal near miss. Brit J Obst Gyn [en línea]. 2012 Abr [citado 02/05/2018]; 119(6):653-61. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/22489760
[ Links ]
13. Franco YCE, Hernández PJA. Monitoreo de morbilidad materna extrema (near miss) como compromiso internacional para complementar la calidad de la atención en salud materna. Perinatol Reprod Hum [en línea]. 2016Jun [citado 02/05/2018]; 30(1):31-38. Disponible en: http://dx.doi.org/10.1016/j.rprh.2016.03.004
[ Links ]
14. Semper GAI, Segredo PAM, Hernández NA. Calidad de la atención a la morbilidad materna extremadamente grave. Matanzas 2016. Rev Méd Electrón [en línea]. 2017 May [citado 02/05/2018]; 39(1):53-60. Disponible en: http://www.revmedicaelectronica.sld.cu/index.php/rme/article/view/1928/3270
[ Links ]
15. Callaghan WM, Grobman WA, Kilpatrick SJ, Main EK. Facility-based identification of women with severe maternal morbidity. Obstet Gyn [en línea]. 2014 Jun [citado 02/05/2018]; 123:978-81. Disponible en: http://journals.lww.com/greenjournal/Fulltext/2014/facility_based_identification_of_women_with_severe.12.aspx
[ Links ]
16. Orostegui A, Alarcón NMA. Factores de riesgo para morbilidad materna extrema. Rev Chil Obstet Ginecol [en línea]. 2016 Jun [citado 02/05/2018]; 81(3):80-89. Disponible en: http://dx.doi.org/10.4067/S0717-75262016000300003
[ Links ]



















