Introducción
Las hemorragias intramedulares (HI) son condiciones clínicas infrecuentes1,2,3, sin embargo, se han registrado pocos casos en la que estas se asocian a hemorragia subaracnoidea (HSA). La asociación simultánea en un mismo paciente de hemorragia intramedular y subaracnoidea se ha descrito sólo en 11 pacientes.2
La sistematización teórica que realizaron los autores no posibilitó encontrar reportes de autores cubanos del diagnóstico de la asociación de HI y hemorragia subaracnoidea en un mismo paciente, de manera que el estudio del tema adquiere novedad y significado social. Por lo anterior, el objetivo de este artículo es socializar la experiencia de la atención médica a una paciente con diagnóstico de HI y HSA concurrente en el Hospital General Docente “Dr. Agostinho Neto” durante el 2018 y de esta manera contribuir a la familiarización de los médicos en formación con el diagnóstico del HI y que en su desempeño profesional consideren la posibilidad de asociación de ambos tipos de hemorragias.
Presentación del caso
Paciente de 62 años, antecedente de hipertensión arterial sistémica e infarto cerebral, con tratamiento regular con enalapril, clopidogrel y ácido acetilsalicílico. Acudió al cuerpo de guardia del Hospital General Docente “Dr. Agostinho Neto” porque 24 horas después de realizar un esfuerzo físico intenso, presentó cefalea persistente y de moderada intensidad, dolor intenso en la región cervical, permanente, con carácter de latigazo, que se irradiaba hacia todo el cuerpo, con mayor intensidad hacia el brazo izquierdo y no se aliviaba con los analgésicos. Además, presentó cinco vómitos, abundantes en contenido, no precedidos de náuseas. Luego perdió la conciencia durante algunos minutos y al despertar sintió que no podía mover las piernas, con sensación de hormigueo y entumecimiento en la punta de los dedos de ambas manos, sobre todo en la izquierda.
El examen físico del sistema nervioso central reveló la presencia de rigidez de nuca, signo de Kerning positivo, paraplejia flácida, sin clonus o signo de Babinski y sucedáneos, reflejos osteotendinosos abolidos en ambos miembros inferiores, sensibilidad táctil, térmica y dolorosa abolida hasta el nivel de la segunda costilla (nivel sensitivo a nivel de las vértebras dorsales 1 y 2), pérdida del tono de los esfínteres vesical y anal.
La paciente se hospitalizó en la sala de cuidados intermedios y luego se trasladó a la sala de cerebrovascular. Posteriormente presentó bronconeumonía bacteriana asociada a los cuidados sanitarios, con una evolución no satisfactoria que la condujo a la muerte, a pesar de que se aplicó tratamiento atemperado según los protocolos de actuación médica establecidos para los diferentes servicios de salud donde fue hospitalizada.
Se realizaron los siguientes exámenes complementarios:
Coagulograma: tiempo de sangramiento 1 min, tiempo de coagulación 7 min, coágulo retráctil a la hora, conteo de plaqueta 460 x 109 mm3, tiempo de protrombina control 14 paciente 16, creatinina 93 mmol/l, serología para VIH y VDRL no reactivas, proteína C reactiva 33,3 mg/l, transaminasa glutámica oxalacética 32 u/l, transaminasa glutámica pirúvica 26 u/l.
Punción lumbar: líquido cefalorraquídeo de aspecto sanguinolento, no coagula, hematíes crenados y no crenados, Gram: no morfología bacteriana.
Tomografía axial computarizada de cráneo 64 cortes (Figura 1): se apreciaron imágenes sugerentes de infarto cerebral isquémico antiguo y HSA occipital bilateral Fisher 3.

Fig. 1 Tomografía axial computarizada de 64 cortes. Obsérvense imagen hipodensa de 12 UH, hacia la cápsula externa izquierda que mide 14 x 12 mm con aspecto de infarto cerebral isquémico antiguo (flecha a). Se apreció área hiperdensa de 57 UH (densidad sangre) a nivel de los surcos y espacios subaracnoideos en la región occipital, bilateral, así como en la línea media con aspecto de hemorragia subaracnoidea occipital bilateral (flecha b).
Resonancia magnética de columna (RMN) dorsal con contraste (Figura 2): se realizó dos semanas después del inicio de los síntomas pues no fue posible su realización en la fase hiperaguda de la enfermedad. Se observó una imagen es sugerente de HI subaguda tardía, que se extendía desde la zona que corresponde a la vértebra dorsal 2 (D2) hasta la que concierne a la vértebra dorsal 6 (D6). No se aprecia tumor espinal, aneurisma o malformación arteriovenosa.
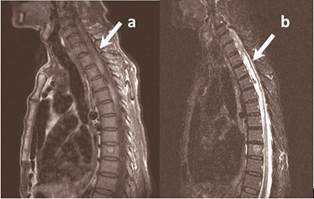
Fig. 2 Resonancia magnética nuclear de columna dorsal. Obsérvese a nivel de la medula espinal dorsal imagen hiperintensa en T1 (flecha a), T2 (flecha b) de la porción ventral que se extiende desde D2 hasta D6, de márgenes imprecisos, ausencia de señal con trayecto vascular, realce con la administración de contraste y ligero efecto de masa que oblitera la columna anterior del líquido cefalorraquídeo.
Estudio de necropsia (A-18-1355).
Causa directa de muerte: edema cerebral severo.
Causa intermedia de muerte: bronconeumonía bacteriana submasiva bilateral.
Causa básica de muerte: infarto cerebral en vías de quistificación.
Causa básica de muerte: arterioesclerosis cerebral severa.
Causa contribuyente: postración por hemorragia intramedular.
Discusión del caso
Se presentó el caso de una paciente en la que se diagnosticó a la vez una HI y HSA. Aunque otros autores han hecho aportes al tema4,5,6,7,8, no es común que en la literatura científica se encuentren reportes de pacientes en los que se presente de manera simultánea una HI y hemorragia intracraneal, lo que ofrece significado al estudio de este caso, pues se constituye en un referente útil para que los estudiantes, médicos generales, internistas, intensivistas y neurólogos en formación se familiaricen con la temática.
Los HI según su etiología se clasifican espontáneos, secundarios o traumáticos.⁽⁴⁾ Se consideran espontáneos aquellos en los que no se encuentran causas o factor desencadenante, en los traumáticos se evidencia un trauma y en los secundarios son diversas las causas, por ejemplo, vasculitis, coagulopatías, punciones lumbares asociadas o no a procedimientos anestésicos, cirugías de columna o craneana, malformaciones vasculares o tumores, entre otras.
En la paciente que se estudió, los exámenes complementarios y la necropsia que se le realizaron hicieron posible descartar que el HI derivara de algún trastorno de la coagulación, malformación vascular, vasculitis o tumor medular.7-9) Tampoco se confirmó que la paciente tuviera antecedente de fármacos moduladores de la coagulación ni de trauma. Estos argumentos justificaron el planteamiento de una HI espontánea.
De acuerdo con la literatura científica7-9,se planteó la hipótesis de que la HI pudo derivar de la asociación de factores predisponentes (hipertensión arterial sistémica, edad avanzada, arteriosclerosis y fragilidad de los vasos sanguíneos medulares) con la posible presencia de factores desencadenantes (esfuerzos físicos, movimientos lumbares bruscos más allá de los límites de tolerancia de los vasos sanguíneos medulares, maniobra de Valsalva voluntaria u otros factores).
Los síntomas de la HI pueden presentarse de modo rápido o gradual según la ubicación y velocidad de formación del hematoma, incluyen dolor de espalda o radicular que se irradia a las extremidades inferiores, paresia o parálisis motora y déficits sensoriales, reflejos osteotendinosos disminuidos o abolidos, pérdida de tono del esfínter vesical o anal. El déficits motores y sensitivos suelen ser progresivo y bilateral, aunque se han reportados casos de déficits unilaterales o síndrome de Brown-Séquard. Pueden presentarse síntomas cerebrales o signos de irritación meníngea, tales como cefalea, rigidez de nuca, vómito, alteraciones de la conciencia y maniobras de Kerning y Brudzinsky positivas.3-6
El método diagnóstico más preciso es la RMN5,7 que en la fase hiperaguda (antes de 12 horas del inicio de los síntomas) se presentan como isointensos en T1 e hiperintensos en T2, además se describe la presencia de un anillo hipointenso periférico en T2. En la fase aguda (12 horas a 7 días después del inicio de los síntomas) se encuentra una señal variable y homogénea en T1 y una baja señal en T2 por presencia de eritrocitos intactos y la concentración alta de desoxihemoglobina. En la fase subaguda (7 días - 3 semanas después del inicio de los síntomas) presenta una alta señal en T1 y T2 por la formación de metahemoglobina y en la fase crónica (más de 3 semanas después del inicio de los síntomas) se evidencia una señal alta y difusa en T1 y T2.
El tratamiento de elección es el tratamiento quirúrgico.⁽9⁾ Para el caso que se presenta se realizó una discusión en colectivo por los servicios de neurología y neurocirugía y se desestimó el tratamiento quirúrgico por el tiempo de evolución.
La necropsia no mostró HSA que consideramos que sea por el tiempo de evolución (60 días). Se encontró un infarto cerebral no reciente que tal vez fue consecuencia de vasoespasmo mantenido como complicación de la HSA. La postración por HI conllevó a que la paciente presentara bronconeumonía bacteriana, que la condujo a la muerte.
Consideraciones finales
El diagnóstico clínico de hemorragia intramedular, sobre todo si se asocia con hemorragia a otro nivel del sistema nervioso central, sigue siendo un desafío para el internista, que sin dejar de ponderar la relevancia de la anamnesis y el examen físico, debe recurrir a los medios diagnósticos imaginológicos, sobre todo de la RMN, como parte del uso del método clínico apoyado en el método epidemiológico.














