Introducción
Es imposible pensar en el mundo de hoy en materia de salud sin tener en cuenta la tuberculosis (TB) y, de ella, una de sus formas de presentación: la tuberculosis farmacorresistente. La Organización Mundial de la Salud (OMS) la ha declarado como una emergencia mundial pues está fuera de control en muchas partes del mundo, a pesar de los programas de tuberculosis establecidos en cada país.1
Entre las principales situaciones asociadas con esta enfermedad que han sido causa de las diferencias en los patrones de resistencia en Latinoamérica, se encuentran la falta de tratamiento supervisado, la mala adherencia de los pacientes al tratamiento, tratamientos no estandarizados, desabastecimiento de drogas o utilización de drogas de baja calidad, manejo irregular de los pacientes por el sector privado, ausencia de control de infecciones en los hospitales y la coinfección por el virus de inmunodeficiencia humana.2
Cuba implementa el Programa Nacional para el Control de la Tuberculosis, que garantiza la utilización de tratamiento estandarizado de corta duración de forma gratuita y la supervisión directa a todos los casos diagnosticados de tuberculosis; aplicable en condiciones de programa para evitar la selección de resistencia. Por tanto, resulta un hecho contradictorio y alarmante que aparezcan en la comunidad cepas multidrogorresistente, lo que tiene una enorme importancia clínica por la capacidad de estos bacilos de trasmitirse y de generar en los pacientes infectados nuevos casos de tuberculosis multidrogorresistente, fundamentalmente, en los enfermos gravemente inmunodeprimidos, sobre todo los infectados con el VIH. Por otro lado, un enfermo en esta situación es más difícil y costoso de tratar.
En los últimos diez años se ha observado en la provincia Guantánamo un incremento del número de pacientes reportados con tuberculosis farmacorresistentes, con un total de seis casos. Comparado con otras provincias, esta es la de mayor incidencia en el país. A pesar de esta situación epidemiológica tan desfavorable no existen investigaciones que traten este tema. Esta situación hace impostergable una investigación que describa la situación actual en este sentido, en función de variables epidemiológicas y microbiológicas en Guantánamo, que pueda constituirse como el punto de partida para estudios posteriores que identifiquen relaciones causales.
Todo lo anterior permite plantear la siguiente pregunta científica de investigación: ¿Cuáles son las características epidemiológicas y el patrón de resistencia de la tuberculosis farmacorresistente en pacientes de la provincia Guantánamo en los últimos diez años? Para dar respuesta se plantea el siguiente objetivo: identificar las características epidemiológicas y el patrón de resistencia de la tuberculosis farmacorresistente en pacientes de la provincia Guantánamo en el período comprendido entre diciembre de 2010 a diciembre de 2019.
Método
Se realizó un estudio descriptivo, transversal, para identificar las características epidemiológicas y el patrón de resistencia de la tuberculosis farmacorresistente en pacientes de la provincia Guantánamo, a todos aquellos pacientes a los que se les hizo este diagnóstico en el período comprendido entre diciembre de 2010 y diciembre de 2019.
El universo de estudio estuvo constituido por la totalidad de los pacientes con cepas de Mycobacterium tuberculosis farmacorresistente aisladas en el cultivo realizado en el laboratorio de Microbiología (n=6) del Hospital de Neumología Benéfico Jurídico en el período antes mencionado.
Se consideraron las siguientes variables: edad, sexo, régimen terapéutico; otros factores epidemiológicos como la situación económica, definiéndose como mala: per cápita económica menor de 500 pesos por persona, regular: entre 500-800 pesos y buena: mayor de 800 pesos; categorías de casos, clasificación epidemiológica de la resistencia y resistencia de la cepa aislada según el grado y perfil.
Se realizó una revisión actualizada sobre la temática para identificar las características epidemiológicas y el patrón de resistencia de la tuberculosis farmacorresistente en el Centro Provincial de Información de Ciencias Médicas y en la red electrónica disponible para los profesionales de la salud http://www.infomed.sld.cu
Se coordinó con el Hospital General Docente “Dr. Agostinho Neto”, con el Centro Provincial de Higiene, Microbiología y Epidemiología, y con el Hospital de Neumología Benéfico Jurídico, para obtener la información primaria de los pacientes reportados en Guantánamo como enfermos de tuberculosis farmacorresistente en el período de tiempo estudiado.
La información se obtuvo de la revisión de los documentos correspondientes realizada por el autor de la investigación: fichas microbiológicas, historias clínicas e historias epidemiológicas. Esta información fue compilada en una planilla diseñada al efecto y su recolección fue responsabilidad exclusiva del autor.
Se solicitó autorización en estas tres instituciones para obtener la información relativa a los enfermos objetos de estudio. La información obtenida se mantuvo en el más estricto marco de confidencialidad. Los pacientes incluidos en el estudio recibieron información oral y escrita acerca de la investigación a realizar, el carácter estrictamente confidencial de la información, la voluntariedad y el derecho a no participar. Todos los participantes firmaron un documento de consentimiento informado.
Los resultados se expusieron en tablas y se sometieron a un examen minucioso. Con el método inductivo-deductivo se comentaron los aspectos fundamentales y se hicieron comparaciones con los resultados publicados sobre el tema. Mediante un proceso de síntesis se emitieron las conclusiones y las recomendaciones pertinentes.
Resultados
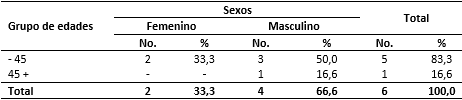
Hubo predominio del sexo masculino con un total de 4 hombres para el 66,6 %; mientras que del sexo femenino solo se encontraron 2 casos para un 33,3 %. El grupo de edades menores de 45 años fue el de mayor incidencia (83,3 %) como se muestra en la tabla 1.
Tabla 1 Pacientes con tuberculosis farmacorresistente según el sexo y grupo de edades
Fuente: historias clínicas.
La tabla 2 muestra que la mayor cantidad de resistencia estuvo propiciada por violaciones en los tratamientos anteriores, categorizados mayormente como crónicos y reingresos por abandono.
Tabla 2 Pacientes con tuberculosis farmacorresistente según régimen terapéutico

Fuente: historias clínicas.
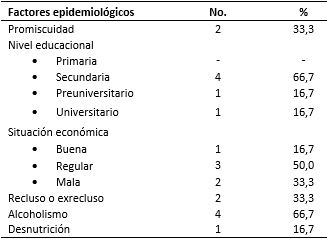
Se investigaron otros factores epidemiológicos relacionados con la tuberculosis farmacorresistente (Tabla 3): se constató promiscuidad en 2 casos (33,3 %), el nivel educacional más frecuente fue el secundario (66,7 %), las situaciones económicas predominantes fueron la regular y la mala (50 y 33,3 %, respectivamente), 33,3 % de los enfermos fueron reclusos o exreclusos, en 4 casos se comprobó alcoholismo (66,7 %) y la desnutrición solo afectó a uno de los pacientes incluidos
Tabla 3 Pacientes con tuberculosis farmacorresistente según otros factores epidemiológicos
Fuente: historias clínicas.
La tabla 4 y la tabla 5 muestran que la multidrogorresistencia prevaleció en cepas de pacientes con tratamiento previo (66,7 %), el resto correspondió a la categoría sin tratamiento previo con 2 casos (33,3 %). Fue más frecuente la resistencia a isoniacida, rifampicina y estreptomicina.
Tabla 4 Pacientes con tuberculosis farmacorresistente según categoría de resistencia casos

Fuente: historias clínicas.
Discusión
De los pacientes con tuberculosis a los que se le aislaron cepas de Mycobacterium tuberculosis resistente a los medicamentos antituberculosos, según edad y sexo, el mayor número de pacientes con cepas resistentes correspondió al grupo de edades menores de 45 años con 5 pacientes para un 83,3 %. En estudios realizados en otros países se encontró que en el año 2003 en Lima (Perú), en pacientes hospitalizados, 51,8 % de estos se encontraba entre los 20 y los 33 años.3
En México, entre los años 2003 y 2004, en pacientes atendidos en los servicios de primer nivel de dos instituciones públicas de salud se encontró que la población más afectada por tuberculosis farmacorresistente fue la de 25 a 44 años. En el Cuarto Proyecto Global de Vigilancia de Resistencia a las Drogas Antituberculosas publicado en el 2008 se informa por primera vez las estadísticas de treinta países, encontrándose una prevalencia mayor en el grupo de 25-44 años; en el mismo informe se observó predominio del sexo masculino a nivel mundial en estudios realizados del 2002 al 2007.4
En relación al predominio del sexo masculino se afirma que es un problema de índole social, ya que son ellos los que tienen más factores de riesgo como tabaquismo y alcoholismo, ambos muy relacionados con el comportamiento social, dados a cometer indisciplinas mayores en el cumplimiento del tratamiento, como es el abandono voluntario del mismo.
Relacionado con los regímenes terapéuticos y las irregularidades encontradas en su cumplimiento, se muestran algunos de los factores relacionados con la aparición de tuberculosis farmacorresistentes, entre ellos: la suspensión del tratamiento por parte del paciente (observada en 2 pacientes con resistencia con tratamiento previo para 33,3 %); también, en 4 pacientes, se pudo obtener la información de que el tratamiento no fue supervisado en el área de salud (66,6 %), llevando a irregularidades y suspensión del mismo por parte del paciente. Los aspectos terapéuticos que guardan relación con la farmacorresistencia con tratamiento previo fueron el haber sido tratado anteriormente con drogas antituberculosas, la suspensión voluntaria por parte del paciente y los tratamientos no supervisados por el área de salud.
Otros artículos en publicaciones extranjeras coinciden con este planteamiento: Baliza, en su estudio sobre factores de riesgo para la aparición de multidrogorresistencia, así lo afirma5, también investigaciones realizadas en dos instituciones hospitalarias de Navarra. En un estudio poblacional en dos distritos de Brasil, a fin de conocer los factores relacionados con la tuberculosis farmacorresistente, se evaluaron factores relacionados con el huésped, como el tratamiento previo y el abandono voluntario del mismo, que constituían un factor de riesgo para la resistencia secundaria. Se resalta entre las irregularidades del tratamiento: la suspensión por falta de medicamentos en la unidad de salud, así como la aplicación de monoterapias como esquemas terapéuticos.
En Cuba esto no sucede, el gobierno vela que se lleve a cabo el cumplimiento del programa, aportando el soporte económico necesario y suficientes recursos humanos entrenados y condiciones para la evaluación oportuna de la respuesta al tratamiento. Pudiera afirmarse que las resistencias en tuberculosis son un fiel reflejo de una mala práctica en el tratamiento de la enfermedad, y la resistencia con tratamiento previo es una consecuencia directa del mal manejo de la enfermedad. La resistencia sin tratamiento previo es solo una clara evidencia de la transmisión de las cepas resistentes en la comunidad que pudiera estar en relación con factores de comorbilidad asociadas en el huésped como son el alcoholismo, la desnutrición y el VIH.6
La mejoría de las condiciones de vida que hace ya más de 150 años comenzó a experimentar los países desarrollados aún no se ha conseguido en la mayoría de las naciones pobres. En estos casos, no se está produciendo la autoeliminación espontánea esperada y la situación de extrema pobreza sigue siendo el principal aliado que tiene la tuberculosis en extensas zonas del mundo. Sin embargo, en países con recursos económicos medios, que se dividen en dos grupos: los más pobres y los más ricos, es evidente que este aliado histórico de la tuberculosis (la pobreza), sigue siendo el principal condicionante para la persistencia de la enfermedad, sobre todo, por la falta de equidad en la distribución de la riqueza.7
Esta relación entre nivel socioeconómico en los países ricos o pobres y tuberculosis muestra la extrema sensibilidad que tiene esta como parámetro de desarrollo y situación de desigualdad. La pobreza extrema condiciona desnutrición, que siempre ha sido aceptada como un factor de riesgo individual de padecer tuberculosis. Conseguir que el tratamiento sea completamente gratuito para el enfermo es una de las premisas que debe exigirse previamente a la instauración del Programa Nacional de Control de la Tuberculosis, como se plantea en la guía de la TB para médicos especialistas8, si se quiere asegurar su éxito. Si el enfermo debe pagar su medicación, probablemente la compraría y la tomaría solo mientras duren los síntomas, sobre todo si sus recursos son mínimos, como suele ser.
Cuando el enfermo mejora, tiene una tendencia natural a abandonar la medicación. Llegado este punto, el enfermo puede acabar seleccionando entre abandonar toda la terapéutica, lo que es malo para la comunidad y el surgimiento de las resistencias, o abandonar solo la medicación que le resulta más cara. Realmente la tuberculosis no comienza a declinar en los países desarrollados hasta que comienza la mejora de la situación socioeconómica, que consigue disminuir el hacinamiento y la pobreza. Es evidente que los indicadores socioeconómicos bajos tienden a dar como resultado condiciones de vida promiscuas, las cuales conducen a un aumento de la transmisión del bacilo tuberculoso si aparece un caso contagioso, resultando en una prevalencia más elevada de la infección con el subsecuente aumento de la incidencia de la enfermedad.
La proporción de pacientes con alcoholismo en Canadá estaba fuertemente asociada con la incidencia de la tuberculosis, pero en esta asociación hay que tomar en cuenta la interferencia de los factores socioeconómicos. Con más bajo nivel socioeconómico, mayor es la proporción de alcohólicos y, ambos factores, están asociados a la incidencia de la tuberculosis.9
Los estudios sobre el abuso de sustancias (alcohol y otras drogas) han mostrado repetidamente el exceso de riesgo de tuberculosis en estas poblaciones en comparación con la población general. Además, el alcoholismo afecta los sistemas inmunológicos de defensa del organismo frente a la tuberculosis. El efecto adverso de la malnutrición sobre el sistema inmunitario es una noción generalmente aceptada.
En Alemania, la mortalidad por tuberculosis aumentó rápidamente durante la Primera Guerra Mundial, disminuyó enseguida, y volvió a aumentar durante el período de inflación monetaria que se acompañó de severas restricciones alimentarias en los años 1922-1923. Este segundo pico fue atribuido a la tuberculosis asociada a la malnutrición. Suiza no participó en la Segunda Guerra Mundial, sin embargo, tuvo que recurrir al racionamiento alimentario; el aumento de la mortalidad por tuberculosis fue menor que el de Alemania y Holanda, pero de todas maneras fue notorio. Los resultados del presente estudio coinciden con los obtenidos por otros investigadores pues predomina el nivel socioeconómico regular, el alcoholismo y el nivel educacional bajo, todos estos factores de riesgo reconocidos en la aparición de la tuberculosis y, a su vez, en la aparición de la farmacorresistencia, pues esta se asocia con los factores de riesgo mencionados anteriormente.9,10
Con respecto a la distribución según la categoría de resistencia, los pacientes fueron clasificados en dos grandes grupos: pacientes con resistencia sin tratamiento previo y pacientes con resistencia y tratamiento previo. En otros países se encuentran cifras elevadas de resistencia secundaria por encima de la resistencia primaria. En un estudio de 9 pacientes resistentes encontrados realizado en México, 11,1 % correspondió a resistencia primaria y 88,9 % desarrolló resistencia secundaria.11
En Colombia, 925 pacientes no tratados presentaron una prevalencia de resistencia global de 11,8 %, 264 pacientes previamente tratados presentaron una resistencia global de 44,3 %. En Brasil, se reportó en 57 pacientes hospitalizados con cepas resistentes de Mycobacterium tuberculosis que el 11 % correspondió a resistentes primarios y el 46 % a resistentes secundarios.12) Como antecedente de estudios de resistencia realizados en Cuba se cuenta con el reporte de Valdivia y Suárez en 1965, donde 1 022 cepas de pacientes procedentes del Hospital Antituberculoso “Julio Trigo” de La Habana fueron estudiadas. Se notificó una resistencia primaria de 8,6 % a la asociación INH-SM. La resistencia adquirida fue de 90,8 %.
Los estudios realizados por el Instituto de Medicina Tropical “Pedro Kourí” (IPK) a partir de 1995 muestran tendencia a la disminución de la drogorresistencia en el país, tanto de casos nuevos como de casos previamente tratados, época en la que comienzan a aplicarse la estrategia DOTS-TAES, reportando para el año 2014, 5 % de resistencia para casos nuevos y 15,8 % para casos previamente tratados.13) Lo anterior hace pensar que la situación actual, en cuanto a la aparición de farmacorresistencia y su relación con el tratamiento, es un indicador de errores en la terapéutica antituberculosa, por la mala prescripción médica o porque el enfermo selecciona la medicación que está tomando, llevando a fracasos terapéuticos y abandono del tratamiento.
Es evidente la gran oportunidad que se tiene en el primer tratamiento del paciente bajo el esquema directamente observado en fases tempranas de la enfermedad, con control y seguimiento de cada caso para evitar el incremento de la resistencia. En el presente estudio parece ser que el número de pacientes con resistencia sin tratamiento previo puede estar en relación con una terapéutica anterior dudosa no referida por el paciente, ya que la mayor parte de los casos de resistencia se reportan a un solo medicamento y dentro de estos la estreptomicina ha sido el más implicado. Entre los pacientes con tratamiento, la mayor parte de los casos correspondió a la categoría de reingreso por abandono, 2 pacientes y 2 crónicos.
En estudios realizados en otros países, el abandono y la recaída constituyen los aspectos más relacionados con la aparición de farmacorresistencia. Así reporta Delan el abandono del tratamiento como uno de los principales factores de riesgo para la aparición de farmacorresistencia en el estudio realizado en dos municipios de Rio de Janeiro en el año 2007. Baliza, también lo reporta así en el estudio realizado en la ciudad de Cabo de Santo Agostinho, en el año 2008.14 No se cuenta con estudios nacionales en los que estén relacionadas las categorías de tratamientos anteriores como recaídas, abandonos, casos crónicos y fracasos con la aparición de tuberculosis farmacorresistente. Los trabajos realizados por el IPK muestran la prevalencia a nivel nacional de farmacorresistencia a uno o más medicamentos según sean casos nuevos o previamente tratados.
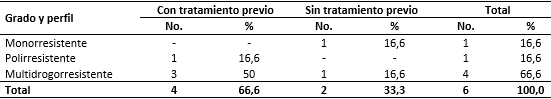
También se presentan las resistencias de las cepas aisladas según el grado y perfil. En las cepas monorresistentes en pacientes sin tratamiento previo frente a cada droga se encontró monorresistencia en una cepa 16,6 %, siendo la isoniacida la responsable. En este grupo la multidrogorresistencia se estableció en una cepa para 16,6 %. Con relación a la resistencia presentada en cepas de pacientes con tratamiento previo se encontró una cepa para 16,6 % con polirresistencia para isoniacida y estreptomicina, multidrogorresistencia en tres cepas para un valor de 50 %.
Los valores reflejados en los Cuatro Proyectos Mundiales de Tuberculosis se corresponden con este trabajo y con el aumento de la resistencia con tratamiento previo. Los valores absolutos y porcentuales de monorresistencia son mayores en pacientes con cepas resistentes sin tratamiento previo que con tratamiento previo, predominando la Isoniacida. Internacionalmente se encuentran estudios como el que realizó Tomás Aiza15) con monorresistencias primarias en 6,9 % de los casos y monorresistencias secundarias en 13,7 %. Dentro de otras combinaciones polirresistentes, la isoniacida-estreptomicina mostró una mayor frecuencia en pacientes con resistencia y tratamiento previo, coincidiendo los estudios realizados por Rodríguez Acosta donde la asociación isoniacida-estreptomicina mostró mayor porcentaje de resistencia (9,2 %). Montoro refiere una situación similar en el 2004 y 2006, los mayores porcentajes se registraron en pacientes resistentes con tratamiento previo.16
En relación con la multidrogorresistencia, se reportó una cepa en los pacientes resistentes sin tratamiento previo, mientras que en los casos con tratamiento previo se reportaron tres casos para 50,0 %, siendo la combinación más frecuente la isoniacida-rifampicina-estreptomicina. En estudios extranjeros los mayores porcentajes de multidrogorresistencia también aparecen en pacientes con tratamiento previo. En Perú un 10,1 % mostró resistencia a las cuatro drogas con al menos isoniacida-rifampicina en casos previamente tratados. Los estudios de vigilancia epidemiológica realizados en Cuba reportados en los cuatro proyectos mundiales también muestran mayores porcentajes en pacientes resistentes con tratamiento previo.17
Se puede afirmar que, en el caso de la tuberculosis, la resistencia es un reflejo fiel de las malas prácticas en el tratamiento. Esta investigación muestra que existe coincidencia del patrón epidemiológico y el patrón de resistencia mostrado con los resultados de estudios previos nacionales e internacionales. Estos resultados sugieren fallas en la aplicación local del Programa Nacional de Control y Tratamiento de la Tuberculosis, pues pone en evidencia de que, a pesar de tener un adecuado Programa Nacional de Control de la Tuberculosis en nuestro país, existen deficiencias en su adecuado cumplimiento.
Se recomienda investigar y resolver estas fallas, lo que produciría un impacto inmediato en la disminución de la incidencia de tuberculosis farmacorresistente y, con ello, un menor costo en tratamiento de estos pacientes.
La tardanza en la llegada de la información requerida desde el Instituto Nacional de Neumología y que los pacientes estuviesen distribuidos en diferentes municipios de la provincia, hizo difícil la rapidez de la recolección de la información y la obtención de su consentimiento informado, lo que sería bueno tener en cuenta para futuras investigaciones.
Conclusiones
El patrón epidemiológico de la tuberculosis farmacorresistente caracterizado por el predominio en varones menores de 45 años, propiciada fundamentalmente por las violaciones en los tratamientos previos, las malas condiciones económicas y el elevado nivel de alcoholismo, unido al patrón de resistencia a la isoniacida, rifampicina y estreptomicina para la tuberculosis farmacorresistente y la multidrogorresistente, no difiere de los resultados de estudios previos nacionales e internacionales. Por ello, se puede afirmar que sugieren fallas en la aplicación local del Programa Nacional de Control y Tratamiento de la tuberculosis.