Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MEDISAN
versión On-line ISSN 1029-3019
MEDISAN v.14 n.7 Santiago de Cuba 29/ago.-7/oct. 2010
ARTÍCULO ORIGINAL
Riesgo de complicaciones neurológicas graves y mortalidad en cirugía cardíaca pediátrica con circulación extracorpórea en el Cardiocentro de Santiago de Cuba (1987-2004)
Risk of serious neurological complications and mortality in pediatric heart surgery with cardiopulmonary bypass. Cardiology Center (1987-2004)
Dra. C. Ana Dolores Lamas Ávila 1 y Dr. C Héctor del Cueto Espinosa 2
1 Especialista de II Grado en Anestesiología y Reanimación. Doctora en Ciencias Médicas. Profesora Auxiliar. Cardiocentro del Hospital Provincial Docente «Saturnino Lora», Santiago de Cuba, Cuba.
2 Especialista de II en Cirugía General y en Cirugía Cardiovascular. Doctor en Ciencias Médicas. Profesor Titular y Consultante. Cardiocentro del Hospital Provincial Docente «Saturnino Lora», Santiago de Cuba, Cuba.
RESUMEN
Se realizó un estudio de casos y controles de 121 niños intervenidos por cirugía cardíaca con circulación extracorpórea en el Cardiocentro de Santiago de Cuba (de 336 en total), en el período 1987- 2004, a fin de identificar los factores asociados que influyeron en la aparición de complicaciones neurológicas graves (en 11 de los catalogados como casos), entre los cuales figuraron: tipo de cardiopatía (adquirida) y tiempo total de perfusión (prolongado); los escogidos como controles, no complicados, sumaron 110. Desde el punto de vista significativo se consideraron importantes las variables: complejidad de la operación, tiempo de paro anóxico y temperatura utilizada en la circulación extracorpórea, cuya presencia, tanto aisladas como asociadas, debe alertar al equipo médico sobre la posible ocurrencia de dichas complicaciones. Este estudio es el primero de su tipo efectuado en Cuba.
Palabras clave: niños, cirugía cardíaca pediátrica, circulación extracorpórea, complicaciones neurológicas, cardiocentro, atención secundaria de salud
ABSTRACT
A case-control study was carried out in 121 children who underwent heart surgery with cardiopulmonary bypass at the Cardiology Center of Santiago de Cuba (of 336 total), in the period 1987 - 2004, in order to identify associated factors that influenced the occurrence of serious neurological complications (in 11 of those identified as cases), among which were: type of heart disease (acquired) and total time of perfusion (prolonged). Those chosen as controls without complications added up to 110. The following variables were considered statistically significant: complexity of the operation, time of anoxic arrest and temperature used in cardiopulmonary bypass. The presence of both isolated and associated variables should alert the medical team to the possible occurrence of such complications. This study is the first of its kind made in Cuba.
Key words: children, pediatric heart surgery, cardiopulmonary bypass, neurological complications, cardiology center, and secondary health care
INTRODUCCIÓN
La cirugía cardíaca con circulación extracorpórea (CEC), puente coronario cardiopulmonar o derivación cardiorrespiratoria es el proceder comúnmente utilizado para realizar la cirugía cardíaca, cuya función principal es la sustitución de la actividad cardíaca y pulmonar para permitir realizar las diferentes técnicas quirúrgicas en el corazón. 1 - 3
Esta técnica se realiza con una máquina que consta de varias bombas de rodillo, generalmente 4, diferentes elementos funcionales (un equipo llamado oxigenador con intercambiador de temperatura y un reservorio de cardiotomía con microfiltro), que unidos por líneas o tubos estériles de material sintético, conectarán al paciente con la máquina mediante cánulas colocadas en las venas cavas y en la arteria aorta o femoral.
La línea que recoge la sangre de las venas cavas (línea venosa) la lleva al reservorio de cardiotomía, la filtra y pasa al oxigenador, aquí se pone en contacto con el oxígeno, lo que la convierte en sangre arterializada. Una vez oxigenada, la sangre sale del oxigenador por otro segmento de tubo que se introduce en la bomba principal, donde el rodillo de esta impulsará la sangre hasta llevarla de retorno al paciente a través de la arteria aorta o femoral (línea arterial). Antes de iniciar la CEC o perfusión se llena el sistema con soluciones de electrolitos y coloides, y se adiciona heparina con la finalidad de evitar la coagulación de la sangre al ponerse en contacto con estos elementos "extraños al organismo". Antes de la conexión del sistema al paciente se debe comprobar la función, permeabilidad y eliminación completa de aire del oxigenador y de la línea arterial.
Debido a las numerosas alteraciones que la CEC provoca en todos los aparatos y sistemas del organismo y por no conocerse los factores de riesgo y las características clinicoepidemiológicas que desencadenan complicaciones neurológicas graves, así como los niveles de mortalidad por esta causa, en los niños operados de cirugía cardíaca con circulación extracorpórea en el Cardiocentro de Santiago de Cuba, se decidió realizar el presente trabajo a fin de identificar dichos factores.
MÉTODOS
Se realizó un estudio de casos y controles en los pacientes pediátricos operados por cirugía cardíaca con circulación extracorpórea (CEC) en el Cardiocentro de Santiago de Cuba, durante 18 años (1987-2004). Estos datos fueron obtenidos del modelo computarizado (SINOCA), utilizado en el centro.
El universo estuvo constituido por 336 niños operados con circulación extracorpórea en el Cardiocentro de Santiago de Cuba, desde 1987 hasta 2004.
La muestra la integraban 121 pacientes (se empleó la fórmula para calcular el tamaño de la muestra en poblaciones finitas y variables cualitativas), la cual incluyó 11 niños que presentaron complicaciones neurológicas graves (CNG) (casos) y 110 operados sin dichas complicaciones (controles), asignados de forma aleatoria, a razón de 10 controles por cada caso, hasta completar los 121 pacientes del total calculado.
VARIABLES CONSIDERADAS EN EL ESTUDIO
- Dependiente (Y): CNG existente o no
- Independientes (Xn):
Cuantitativas
- Edad
- Tiempo de paro anóxico
- Tiempo total de perfusión
- Presión arterial media
- Presión venosa central
- Presión arterial parcial CO2
- Valores pH arterial,
- Temperatura nasofaríngea
- Oxihemoglobina arterial
Cualitativas
- Sexo
- Tipo de intervención quirúrgica
- Tipo de cardiopatía
- Complejidad de la operación
- Drogas de inducción anestésica
- Drogas mantenimiento anestésico
- Tipo de oxigenador utilizado
El procesamiento de la información se realizó de forma computarizada mediante el empleo del procesador estadístico SPSS versión 11,5.
Como medidas de resumen se utilizaron:
· Para variables cualitativas: el porcentaje
· Para variables cuantitativas: la media aritmética (medida de tendencia central), y la desviación estándar (medida de dispersión)
· Con el objetivo de hacer inferencia en la población, se emplearon algunas pruebas de hipótesis, entre ellas:
- La prueba de Ji al cuadrado de homogeneidad de homogeneidad, para la búsqueda de relación entre las variables en aquellas tablas que cumplían los requisitos para su aplicación y en caso de encontrar algunas limitaciones o restricciones, se utilizó la prueba de probabilidades exactas de Fisher. Se rechazó la hipótesis nula cuando p < 0,05, lo que significó que las variables en juego estuvieron asociadas.
- La odds ratio (OR) fue aplicada para confirmar el riesgo en los pacientes, cuyo análisis de la variable en cuestión fue significativo, en su relación con la aparición de complicaciones neurológicas graves. En ocasiones fue necesario colapsar categorías de determinadas variables antecedentes para el cálculo de la OR y una mejor comprensión de los resultados.
- Finalmente, se realizó un análisis univariado con aquellas variables presumiblemente asociadas en el efecto investigado, con la finalidad de detectar posibles variables confusoras, una vez definidas estas variables (diagnóstico de la cardiopatía, complejidad de la operación, tiempo de paro anóxico, tiempo total de perfusión y temperatura nasofaríngea), se procedió a su control en el análisis, empleándose para ello la regresión logística con variable de respuesta dependiente dicotómica: existencia o no de complicaciones neurológicas graves. Para la decisión acerca del modelo de mejor ajuste de los datos, se utilizó el método de regresión paso a paso, tomándose como criterio de decisión el resultado obtenido en el modelo a través del test de Wald. En todas las pruebas antes mencionadas se estableció como nivel de significación 0,05. Los valores más elevados del exponencial ß también reflejaron la oportunidad de mayores riesgos en relación con aquellos que resultaron más significativos. Para el modelo saturado se planteó como hipótesis nula (Ho), que las variables incluidas en este no constituyeron factores de riesgo y como hipótesis alternativa lo contrario.
La determinación de la OR de cada variable confirmó su valor en la aparición de complicaciones neurológicas graves. Los resultados de los análisis estadísticos univariados entre la variable dependiente Y y las distintas variables independientes X, se reflejaron en tablas.
RESULTADOS
En la casuística, se analizaron 336 niños intervenidos por cirugía cardíaca con circulación extracorpórea (CEC) en el Cardiocentro de Santiago de Cuba. Al analizar los expedientes clínicos y modelo computarizado (SINOCA) utilizado en el Servicio, se encontró que 11 de ellos presentaron como complicación, demora anormal para despertar en el posoperatorio inmediato, por lo cual fueron examinados por especialistas del Servicio de Neurología del hospital y se obtuvieron los resultados siguientes:
Al examen físico, 4 niños fueron diagnosticados como estado de coma, 3 de ellos presentaron una escala de Glasgow de 2 puntos siendo, catalogados como estado de coma profundo. El cuarto paciente, con escala de Glascow de 5 puntos, fue clasificado como estado de coma moderado. En los valores de la escala no se incluyó la respuesta verbal por estar intubados los pacientes.
El examen por tomografía axial computarizada (TAC) mostró signos de edema cerebral marcado, con disminución del espacio subaracnoideo y del tamaño de los ventrículos en los 3 pacientes en estado de coma profundo, donde uno de ellos presentó, además, foco de hemorragia intraparenquimatosa en tallo cerebral a nivel de la protuberancia. En el paciente con estado de coma moderado también se observó edema cerebral difuso, pero menos severo que en los anteriores.
De los 7 pacientes restantes, al examen físico, 3 presentaron una escala de Glasgow de 9 puntos; 2, de 8 puntos y los otros 2, de 7 puntos, por lo que en el dictamen médico se concluyó como la existencia de un edema cerebral moderado en todos. En los valores de la escala no se incluyó la respuesta verbal porque los pacientes estaban intubados. El examen por TAC corroboró el diagnóstico clínico al mostrar elementos de edema cerebral difuso y de intensidad moderada.
De 336 pacientes intervenidos, 11 (casos) presentaron complicaciones neurológicas graves, lo cual representó 3,2 % del total.
Cabe destacar que de los 4 niños en estado de coma, 3 fallecieron; al respecto, en la necropsia se halló edema cerebral severo generalizado en todos y foco hemorrágico descrito en la protuberancia en uno de ellos. El paciente catalogado como estado de coma moderado se recuperó en los días subsiguientes sin secuela neurológica.
De los 7 con el diagnóstico de edema cerebral moderado, 4 fallecieron (3 de ellos en bajo gasto cardíaco severo y uno por arritmia cardíaca súbita). Las necropsias mostraron los cambios propios del posoperatorio de cirugía cardíaca y un edema cerebral, que no fue considerado causa directa de la muerte.
En cuanto a la mortalidad se concluye que por la complicación neurológica propiamente dicha fallecieron 3 pacientes (0,89 % del total).
A continuación se muestra el análisis univariado de las variables con resultados significativos y posteriormente el multivariado.
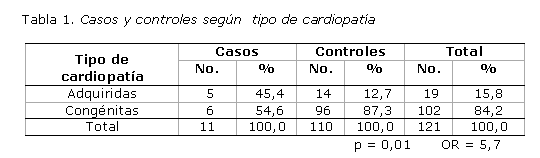
En la tabla 1 se observa predominio de las afecciones congénitas en 102 pacientes (84,2 %), igual resultado presentaron tanto los casos como los controles (54,6 y 87,3 %, respectivamente). Las cardiopatías adquiridas fueron más representativas en los casos (45,4 %) que en los controles (12,7 %).
Según el análisis estadístico esta variable (tipo de cardiopatía) incidió en el desarrollo de las complicaciones neurológicas, siendo significativa con una p = 0,01. Ello se reafirma al calcular el OR, el cual muestra que la aparición de las complicaciones neurológicas en las afecciones adquiridas es 5,7 veces más probable que en las congénitas.
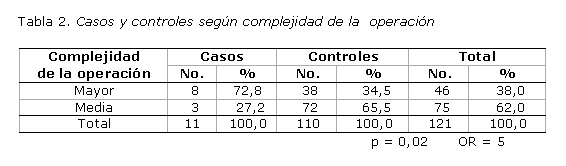
En la tabla 2 se aprecia una primacía de las operaciones de complejidad media en el total de operados y en los controles (más de 60,0 % en ambos). En el grupo de los casos resultó diferente, pues en su mayoría (72,8 %) presentaron una complejidad mayor.
Se evidenció una asociación estadística diferencial de las categorías en la variable complejidad de la operación según casos y controles. El cálculo del OR mostró que las operaciones de complejidad mayor tienen 5 veces más posibilidades de presentar CNG que las de complejidad media.
En la tabla 3 se observa que más de 50 % de los operados tuvieron un tiempo de paro anóxico de 30 minutos o menos; los controles también mostraron predominio para este tiempo de paro anóxico (54,5 %), pero en el grupo de los casos fue solo de 18,2 %.
De los pacientes que presentaron complicaciones neurológicas graves, 8 (72,8 %) requirieron un tiempo de paro anóxico superior a los 60 minutos. Se hace evidente la relación directamente proporcional que existe entre la duración del paro anóxico y la complicación neurológica, o sea, a medida que aumenta el tiempo de paro anóxico es mayor la probabilidad de producirse alteración del SNC.
El tiempo promedio de paro anóxico calculado fue mayor en los casos (64,7 minutos) con respecto a los controles (35,7 minutos).
Al realizar el análisis univariado del tiempo de paro anóxico, este resultó significativo (p = 0,001), al igual que al calcular la OR, la cual indica que a partir de los 31 minutos es 5,4 veces más probable la aparición de complicaciones neurológicas graves.
Obsérvese en la tabla 4 que la mayoría de los pacientes operados consumieron un tiempo total de perfusión igual o menor de 45 minutos (47,1 %), seguidos de los que requirieron entre 46 y 90 minutos.
De los 11 pacientes que presentaron complicación neurológica grave, 8 necesitaron más de 90 minutos de perfusión (72,8 %), pero en el grupo de los controles solo 18,2 % requirió un tiempo prolongado.
El promedio de tiempo total de perfusión fue de 98,4 minutos en los casos y de 57,2 en los controles.
Desde el punto de vista estadístico los resultados fueron significativos (p = 0,001), se corroboró el tiempo total de perfusión prolongado como causa de la aparición de CNG. La determinación de la OR mostró 4,5 veces más posibilidades de complicación cuando el tiempo total de perfusión excede de 45 minutos.
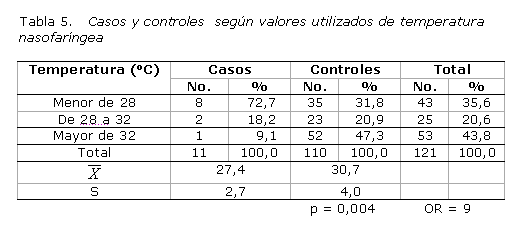
Se demuestra asociación significativa (p=0,004) entre la variable temperatura y la aparición de complicaciones neurológicas graves. La determinación de la OR mostró que existen 9 veces más posibilidades de complicaciones cuando la temperatura desciende más allá de los 32 oC (tabla 5).
En la tabla 6, donde se expresan los resultados del modelo logístico, se observan las variables explicativas derivadas del modelo estadístico saturado, que son todas ellas estadísticamente significativas en los análisis univariados.
Puede observarse que los valores de ß fueron más altos para el tipo de cardiopatía y el tiempo total de perfusión, lo que coincide al aplicar el test de Wald donde estas mismas variables son las más alejadas de 1,96. Igualmente ocurre en la columna de significación, donde presentan valores de 0,019 y 0,001, respectivamente. El exponencial ß muestra las cifras más elevadas en las mismas variables, lo que refleja la oportunidad de mayores riesgos. La determinación de la OR de estas variables confirma la importancia de los factores expuestos en la aparición de CNG.
DISCUSIÓN
En ninguno de los pacientes con CNG fue posible realizar el electroencefalograma por no estar disponible el equipo en el hospital, de modo que el diagnóstico se efectuó por el examen clínico y la TAC, factible desde 1988. Se reconoce el valor de dicha prueba, aunque ello requeriría efectuar primero el examen preoperatorio y valorar luego sus resultados para observar posibles cambios.
Algunos autores 4, 5 señalan que su interpretación en niños es difícil por inmadurez del sistema nervioso central que produce ondas lentas y a veces abigarradas, no es patognomónico de una afección en específico y de poca sensibilidad y especificidad, además de que la actividad eléctrica puede estar influida en el peroperatorio por los anestésicos generales, los relajantes musculares, la hipotermia y otros factores.
En relación con los resultados obtenidos en el análisis del tipo de cardiopatía operada, los autores señalan múltiples factores como posibles responsables de las lesiones neurológicas, tanto en afecciones congénitas como adquiridas, y dentro de ellos los relacionados con los circuitos que intervienen en la CEC (oxigenadores, líneas, cánulas y otros), que son capaces de generar émbolos o reacciones adversas al ponerse en contacto con la sangre del paciente; 3,6 otros informan la ocurrencia de émbolos de origen variado (aire, grasa, partículas) que pueden dar origen a estas lesiones; el surgimiento de un síndrome inflamatorio de respuesta sistémica (SIRS), que puede tener causas múltiples, tales como: contacto de la sangre con los componentes de la CEC, formación de endotoxinas por infección, interacción humoral-celular, estado proinflamatorio con aumento de las citokinas circulantes, daño endotelial y otras. Los procederes de mayor complejidad que se realizan con hipotermia profunda, paro anóxico prolongado y en ocasiones paro circulatorio son todavía más propensos a ellas. 7 - 9
Además de los factores señalados, en las afecciones adquiridas, algunos autores exponen que en las intervenciones quirúrgicas sobre las válvulas cardíacas, las lesiones neurológicas ocupan la primacía de este grupo, con 3,6 % en la cirugía de reemplazo valvular simple y en las múltiples hasta 6,7 %. Si estas afecciones valvulares se acompañan de endocarditis infecciosa, el riesgo aumenta notablemente y confirma lo señalado al analizar las intervenciones realizadas de urgencia. 4
Aunque estos son los resultados obtenidos en la presente serie, donde todas las cardiopatías adquiridas fueron valvulares, algunas de ellas complejas y en la cual no se incluyen pacientes con afecciones congénitas de extrema complejidad (con paro circulatorio e hipotermia profunda) y de menor edad, es posible que en otros centros donde se realiza este tipo de intervención, las CNG predominen en los que presentan afecciones congénitas.
En la casuística se citaron una serie de factores o elementos que pueden incidir en la aparición de daño neurológico y que son válidos para el análisis de la complejidad de la intervención, por ser estas más prolongadas, con mayor requerimiento de paro anóxico y tiempo total de perfusión, y en ocasiones con necesidad de hipotermia, lo que concuerda con lo referido en la bibliografía médica revisada. 5
De manera general se plantea, 10 que el parámetro tiempo de paro anóxico es de gran importancia al valorarse las alteraciones neurológicas en esta cirugía, ya que durante este el cerebro está expuesto al riesgo de daño hipóxemico por hipoperfusión.
Frente a esta situación, se afectan las reservas energéticas de la célula, las cuales liberan, desde sus vesículas del terminal presináptico, neurotransmisores (NT) excitatorios como el glutamato. Este NT se une a los receptores possinápticos, tales como el receptor N-Metil D-Aspartato (NMDA) el que está acoplado a un canal iónico que permite el ingreso del calcio a la célula, se une esto a un fracaso del aporte del adenosín trifosfato (ATP), necesario para extraer el calcio del citosol. Una vez que el calcio alcanza cierto nivel, se activan por su intermedio varias enzimas intracelulares (lipasas, nucleasas y proteasas), que en su prolongada activación conducen a lesiones estructurales de la célula, con producción de radicales libres y óxido nítrico. La formación de lactato, como consecuencia de la glucólisis anaerobia, se añade a todos los procesos que se forman a nivel celular. 11 - 13
Todas estas alteraciones se incrementan a medida que aumenta el tiempo de paro, y algunos autores como Ceriana, 11 señalan que a los 30 minutos de clampeo aórtico ya puede producirse daño cerebral a nivel de la vasculatura; otros refieren que la mayor duración del paro anóxico favorece la complicación neurológica, ello se agrava en los niños con afecciones congénitas complejas, que por su dificultad quirúrgica requieren mayor tiempo de paro. 14 A esto pueden sumarse, como se planteó con anterioridad al comentar la tabla relacionada con la clasificación de las cardiopatías, que las alteraciones bioquímicas que ocurren durante la parada transitoria del corazón, cuya causa es aparentemente multifactorial, se unen a las evidencias de que las especies reactivas del oxígeno (ERO) o radicales libres, participan en forma relevante en esta alteración.No se excluye la liberación de microémbolos al retirar el clamp de aorta, los cuales pueden ser constatados con ecografía epiaórtica y transcraneana para determinar su llegada al encéfalo, debiendo tomarse todas las medidas para lograr su disminución o eliminación. 6
En la serie se ha observado una disminución del flujo sanguíneo cerebral en relación con el
tiempo de CEC. Esta variación no se acompaña de un descenso paralelo en el consumo metabólico de oxígeno, lo que indica que la capacidad del flujo sanguíneo cerebral (FSC) para adaptarse a las demandas del metabolismo disminuye con la duración de la perfusión; el tiempo de CEC se correlaciona directamente con la aparición de infartos cerebrales en el posoperatorio inmediato. 5
De manera general se plantea, que el tiempo de CEC prolongado favorece la aparición de lesiones neurológicas. Zabala 9 señala que todos los pacientes que presentaron infartos cerebrales en territorio limítrofe, tenían un tiempo total de perfusión superior a los 120 minutos, lo cual se puede relacionar con el reflejo de un bajo flujo distal en los infartos fronterizos, sin que pueda descartarse la posibilidad de microembolias distales.
Se ha comprobado que la hipotermia reduce el consumo metabólico de oxígeno (CMRO2) de 5 a 7 % por cada grado centígrado de descenso y esto a su vez disminuye el FSC. De todos los factores empleados durante la CEC, es la temperatura la que mayor influencia tiene sobre el FSC; en hipotermia moderada la autorregulación presión-flujo se mantiene intacta, en cambio, cuando la temperatura es de 15 a 20 ºC se observa un aumento en la relación FSC/CMRO2 y una pérdida de la autorregulación presión-flujo. 14
Los distintos grados de hipotermia a escoger (ligera, moderada, o profunda) dependerán de la complejidad de la cirugía y de la necesidad o no de paro circulatorio. Como se señaló al analizar las tablas correspondientes a la paCO2 y el pH, el grado de temperatura utilizada desempeña una función fundamental en el equilibrio ácido-básico. Cuando se analizan los gases arteriales a bajas temperaturas, el resultado global es un descenso de 4,5 % de la paCO2 por la gran solubilidad del gas y un aumento del pH (alcalosis respiratoria) de 0,015 unidades por cada °C que desciende la temperatura corporal.
Boettger 15 resume las ventajas y desventajas de la hipotermia, entre las primeras están: disminución de la actividad metabólica y demanda de oxígeno, mejor protección de los órganos, especialmente el cerebro, permite reducir el flujo de perfusión, mayor seguridad para el cirujano, menor sangrado y aspiración, e incremento del tiempo disponible para corregir problemas técnicos. Entre las desventajas: produce descarga adrenérgica que incrementa la resistencia vascular sistémica, lo cual da lugar también a hiperglicemia, aumenta la viscosidad sanguínea (requiere más hemodilución), produce alteraciones de la coagulación por reducción de la función de las plaquetas y disminución de la activación de la cascada, puede limitar los efectos protectores si la hipotermia es muy profunda y prolongada, aumenta el tiempo de CEC por la necesidad de enfriar y recalentar al paciente, y finalmente puede alterar el sistema autoinmune, de modo que facilita la predisposición a infecciones. En el caso particular de los neonatos, infantes y niños, aumenta el riesgo porque sus sistemas termorreguladores no están completamente desarrollados, su área superficial es relativamente grande comparada con la masa corporal, tienen poca grasa subcutánea y pobre control vasomotor. 14
Algunos autores señalan que durante la CEC la hipotermia es fundamental en la protección cerebral y es preferible bajo flujo de perfusión con hipotermia moderada que hipotermia profunda con paro circulatorio. Shaaban 16 concluye que cada grado de temperatura inferior a 35 ºC protege el cerebro, pero un ligero aumento de la temperatura por encima de 37 º C puede causar daño cerebral marcado.
No se debe olvidar lo planteado por otros autores 14 sobre la fase importante de desarrollo del cerebro que ocurre después del nacimiento y puede llegar hasta los 3 - 5 años de edad y que la CEC, especialmente con hipotermia profunda, puede inducir alteraciones de dicho órgano en esa fase de maduración, que contribuyen a la aparición de los cuadros neurológicos y neuropsiquiátricos observados en el desarrollo del niño. Señalan que niveles mayores de temperatura (hipotermia leve) podrían afectar menos significativamente el tejido cerebral, aún incompletamente maduro, y de este modo contribuir a una mejor evolución neurológica y neuropsiquiátrica.
De todas formas siempre existirá la controversia entre hipotermia y normotermia y si la primera es mejor que la segunda. El cerebro está protegido de lesión en la hipotermia, pero esta debe iniciarse después de la canulación aórtica y el inicio de la perfusión, y los riesgos de embolización son menores durante la hipotermia, en que el corazón está detenido, pero puede producirse durante el inicio de la CEC, el clampeo aórtico, la retirada del clamp y la salida de la perfusión, en que ya hay normotermia y el cerebro está en más alto riesgo. Se señala, además, que el recalentamiento rápido puede producir daño del SNC.
Según los resultados obtenidos, a menor temperatura (seleccionada por el equipo quirúrgico a partir de las necesidades del paciente), hay tendencia a desarrollar una lesión a nivel del SNC. Esta situación coincide con intervenciones quirúrgicas complejas que requieren mayores tiempos de paro anóxico, total de perfusión e hipotermia más profunda.
El análisis multivariado reveló que el tipo de cardiopatía (adquirida) y el tiempo total de perfusión (prolongado) resultaron ser los factores de riesgo más influyentes en la aparición de complicaciones neurológicas graves en niños operados con circulación extracorpórea, aunque también fueron importantes en ese sentido: mayor complejidad de la operación, tiempo de paro anóxico prolongado y descenso de la temperatura nasofaríngea (hipotermia).
Los resultados de la investigación evidenciaron que las características clínicas y epidemiológicas estudiadas, a saber: edad, sexo, intervención, agentes anestésicos utilizados, tipo de oxigenador, así como valores hemodinámicos y hemogasométricos, del hematocrito y la hemodilución, no se asociaron significativamente con la ocurrencia de complicaciones neurológicas graves.
Se registraron bajos niveles de morbilidad y mortalidad por complicaciones neurológicas graves en la población infantil estudiada.
Para mejorar y controlar los factores que repercuten en el daño neurológico grave en los pacientes operados, se recomienda dar seguimiento a los factores clínicos de riesgo significantes que permitan una evaluación preoperatorio y peroperatoria de las modificaciones que puedan producirse en estos, para prevenir complicaciones neurológicas graves y muerte en los niños intervenidos por cirugía cardíaca con circulación extracorpórea.
REFERENCIAS BIBLIOGRÁFICAS
1. Castaneda A. Introducción. En: Lengerich G. Circulación extracorpórea en teoría y práctica. Barcelona: Pabst Science Publisher, 2003:13-14.
2. Schmitz C. Cirugía cardíaca infantil. En: Lengerich G. Circulación extracorpórea en teoría y práctica. Barcelona: Pabst Science Publisher, 2003:599-625.
3. López Sanchez G, Tacón P. Accidentes en CEC. Causas, prevención y tratamiento. Rev Asoc Española Perfusionistas 1995:21-22.
4. Tapia J. Alteraciones neurológicas en cirugía cardíaca con circulación extracorpórea. Cuadernos de Neurología, 2001; XXV:1-13.
5. Suárez Gonzalo L, García de Lorenzo Mateos A, Suárez Álvarez JR. Lesiones neurológicas durante la circulación extracorpórea: Fisiopatología, monitorización y protección neurológica. Med Intensiva 2002; 26(6):292-303.
6. Stump DA. Embolic factors associated with cardiac surgery. Semin Cardio Thorac Vasc Anesth 2005; 9(2):151-2.
7. Jonas RA. The effect of extracorporeal circulation life support on the brain on cardiopulmonary bypass. Semen Pernatol 2005; 29(1):51-7.
8. Kozhukharov B. The postoperative complications and risk factors in heart operations with extracorporeal circulation. Khirurgia (Sofia) 1995; 48(1):232-6.
9. Zabala JA Complicaciones neurológicas de la cirugía cardíaca. Rev Esp Cardiol 2005:58(9):1003-6.
10. Bi Q, Zhang Z, He T. Cerebrovascular diseases complications alter cardiac surgery. Zhonghua Yi Xue Za Zhi 1999; 79(6):439-40.
11. Ceriana P. Effect of myocardial ischemia. Reperfusion on granulocyte elastase release. Anest Intens Care 1992; 20:187-93.
12. Foster RN, Allen J. Central nervous system complications after cardiac Surgery. Chest 2004; 119:25-30.
13. López RA, Landa F. Lesiones neurológicas durante la circulación extracorporeal. J Thorac Cardiovasc Surg 2003; 25: 47-54.
14. Souza MH, Elías DO. Eventos neurológicos y alteraciones del desarrollo en neonatos y lactantes sometidos a hipotermia profunda. Perfusion Digest 2002:1-4.
15. Boettger PF. Hipotermia. En Circulación extracorpórea en teoría y práctica. Barcelona: Pabst Science Publisher, 2003:232-42.
16. Shaaban Ali M, Harmer M, Kirkham F. Cardiopulmonary bypass temperature and brain function. Anaesthsia 2005; 60(4):365-72.
Recibido: 3 de mayo de 2010
Aprobado: 21 de mayo de 2010
Dra. C. M Ana Dolores Lamas Ávila. Cardiocentro del Hospital Provincial Docente "Saturnino Lora", Independencia y calle 6, reparto Sueño, Santiago de Cuba, Cuba Código Postal 90900
Dirección electrónica: Dra. C. M Ana Dolores Lamas Ávila