Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MEDISAN
versión On-line ISSN 1029-3019
MEDISAN vol.16 no.10 Santiago de Cuba oct. 2012
ARTÍCULO ORIGINAL
Uso de la ventilación mecánica no invasiva en la Unidad de Cuidados Intensivos de Contramestre
Use of noninvasive mechanical ventilation in the Intensive Care Unit of Contramaestre municipality
MsC. Carlos De Dios Perera,I MsC. Damnie Rosales Rosales,I Dra. Maria Eugenia Alfonso LópezI y MsC. Vivian Zuzel Rodríguez SánchezII
I Hospital General Docente "Orlando Pantoja Tamayo", Contramaestre, Santiago de Cuba, Cuba.
II Policlínico Docente América 1, Contramaestre, Santiago de Cuba, Cuba.
RESUMEN
Se realizó un estudio observacional, descriptivo y transversal de 52 pacientes con insuficiencia respiratoria aguda, admitidos en la Unidad de Cuidados Intensivos del Hospital General Docente "Orlando Pantoja Tamayo" del municipio de Contramaestre en Santiago de Cuba, de enero del 2010 a diciembre del 2011, quienes requirieron de ventilación mecánica no invasiva (con la postergación o evitación de la ventilación mecánica invasiva), a fin de demostrar la eficacia de esta modalidad terapéutica. En la serie se observó un predominio de los afectados mayores de 70 años de edad y del sexo femenino, así como una frecuencia superior de la enfermedad pulmonar obstructiva crónica, la insuficiencia cardiaca y las infecciones respiratorias. La aplicación de dicha técnica disminuyó la estadía en este servicio hospitalario y aumentó la calidad de vida de los pacientes.
Palabras clave: ventilación mecánica no invasiva, insuficiencia respiratoria aguda, enfermedad pulmonar obstructiva crónica, Unidad de Cuidados Intensivos.
ABSTRACT
An observational, descriptive and cross-sectional study was conducted in 52 patients with acute respiratory failure admitted to the Intensive Care Unit of "Orlando Pantoja Tamayo" General Teaching Hospital of Contramaestre municipality in Santiago de Cuba, from January 2010 to December 2011, who required noninvasive mechanical ventilation (with the delay or avoidance of invasive mechanical ventilation) in order to demonstrate the efficacy of this therapeutic modality. In the series a prevalence of people affected over 70 years and the female sex was observed, as well as a high frequency of chronic obstructive lung disease, heart failure and respiratory infections. The application of this technique decreased hospital stay in this service and increased the quality of patients' life.
Key words: noninvasive mechanical ventilation, acute respiratory failure, chronic obstructive lung disease, Intensive Care Unit.
INTRODUCCIÓN
La ventilación mecánica no invasiva fue utilizada por primera vez en neonatos con dificultades respiratorias por Gregory en 1971, quien empleó la CPAP (siglas en inglés de presión positiva continua de la vía aérea). Una nueva opción terapéutica surgió con el uso de esa técnica, basada en cualquier forma de soporte ventilatorio que no requería de la utilización de una vía aérea artificial, sino de una mascarilla facial o dispositivo similar y cuyo empleo data de varias décadas.1,2
De hecho, la ventilación mecánica no invasiva (VMNI) se comenzó a utilizar sobre todo en pacientes con afecciones neuromusculares, en quienes era aplicable con presión negativa externa o por oscilaciones de la pared torácica, pero la presión de soporte con mascarilla facial o nasal resultó segura y eficaz en poblaciones seleccionadas de pacientes para el tratamiento de la insuficiencia respiratoria aguda, al sustituir el trabajo de los músculos respiratorios y, con ello, garantizar que permanezcan en reposo, mejorar la ventilación alveolar y el intercambio gaseoso, corregir el pH, así como disminuir la frecuencia de la intubación orotraqueal (IOT), la morbilidad y mortalidad resultantes del proceder y los días de estancia en la Unidad de Cuidados Intensivos (UCI).3,4
La ventilación no invasiva con presión positiva, definida5 como el soporte ventilatorio brindado a través de la vía aérea superior del paciente por medio de una máscara o dispositivo similar, preserva los mecanismos de defensa y permite expectorar, beber y comunicarse. Al ser aplicada se evidencia su flexibilidad, dada en la naturaleza no invasiva del procedimiento; además, es rápida, sencilla y de fácil retirada, según la evolución del afectado. Para el uso de este método se recomienda que los pacientes sean cooperativos, respiren espontáneamente y mantengan una situación cardiovascular estable; ello permitirá la elección del mejor modo y patrón ventilatorio, y se evitará la sedación.
En estudios recientes se indica que esta técnica mejora el confort, reduce las complicaciones infecciosas de la ventilación mecánica y puede disminuir el costo. La ventilación mecánica no invasiva presenta limitaciones, relacionadas con la necesidad de que el afectado colabore, la ausencia de un acceso directo a la vía aérea para extraer secreciones y la posibilidad de que se produzcan lesiones faciales con potencial deteriorado si comienza a perderse la sincronía con el ventilador.1,6
Las primeras horas, luego de la instauración del procedimiento, son fundamentales para el éxito, por lo que se requiere de la presencia de un personal calificado, con conocimientos teóricos y prácticos sobre la ventilación y las características de la enfermedad. Además, la carga de trabajo en estos primeros intervalos es imprescindible en cada paciente, se necesitan sistemas de monitorización estrecha, pulsioximetría continua o la realización de gasometrías seriadas para detectar la presencia de hipoxemia o hipercapnia, que si pasan inadvertidas pueden complicar la vida del paciente.
Por otro lado, ni los parámetros clínicos ni los gasométricos obtenidos al comienzo de la ventilación no invasiva tienen valor predictivo sobre el éxito de dicho método. Sus complicaciones potenciales son variadas y derivan unas de sus efectos cardiopulmonares y otras del empleo de mascarillas todas menos importantes que las que ocurren durante la ventilación invasiva, y las más habituales son aerofagia, vómitos, disminución del gasto cardíaco y, en algunos casos, intolerancia a la mascarilla.1
En general, no existen contraindicaciones absolutas para la utilización de la VMNI, aunque su uso no es aconsejable en ciertas enfermedades o situaciones clínicas, o su eficacia no está probada en algunos casos, entre las que se pueden citar como más importantes: hipercapnia grave, fatiga muscular inspiratoria considerable, pacientes no cooperadores y aquellos en que se muestra un fallo de la técnica para producir un aumento de la oxigenación. Esta técnica se suele iniciar con unos 10 cm/H2O de presión inspiratoria o 0 cm de H2O.
Actualmente no hay estándares y cada paciente requiere unos parámetros de ventilación propios para garantizar una terapia exitosa. Pese al renovado interés por el procedimiento no invasivo, en la última década siguen surgiendo ciertas preguntas, aún sin responder, y entre ellas, sin duda alguna, destacan qué pacientes serán los que se benefician del empleo de esta técnica y en quiénes podría ser perjudicial.
Otras entidades clínicas que evolucionan con insuficiencia respiratoria, como la neumonía grave, la lesión pulmonar aguda o el síndrome de dificultad respiratoria agudo, requieren de la indicación de VMNI que pueden ser aplicados en los cuidados emergentes.7,8 La ventilación mecánica es actualmente la mejor arma y el soporte ideal en pacientes con insuficiencia respiratoria aguda, independientemente del origen de esta, sobre todo como tratamiento en los servicios de urgencias.
Por todo lo antes expuesto y conociendo que la ventilación mecánica no invasiva constituye un método terapéutico ideal probado en algunas afecciones respiratorias (enfermedad pulmonar obstructiva crónica y asma bronquial) y en causas de insuficiencia respiratoria hipoxémicas como el edema pulmonar cardiogénico y no cardiogénico, tanto en sus aspectos de mejoría como de alteraciones fisiopatológicas, así como en los resultados respecto a la mortalidad y el pronóstico,1 surgió el interés de desarrollar esta investigación y así definir la aplicación actual de dicha técnica y su utilidad en una situación de emergencia.
MÉTODOS
Se realizó un estudio observacional, descriptivo y transversal de 52 pacientes (de un universo de 550) con insuficiencia respiratoria aguda, admitidos en la Unidad de Cuidados Intensivos del Hospital General Docente "Orlando Pantoja Tamayo" del municipio de Contramaestre en Santiago de Cuba, de enero del 2010 a diciembre del 2011, quienes requirieron de ventilación mecánica no invasiva, con vistas a caracterizarles y demostrar la eficacia de esta modalidad terapéutica.
Se consideraron criterios de inclusión, a saber: pacientes con diagnóstico de insuficiencia respiratoria aguda, valorados por un especialista de medicina intensiva y emergencias, sin discriminación en cuanto a la edad o el sexo; criterios diagnósticos: antecedentes patológicos personales (todos los integrantes de la serie cumplían los criterios diagnósticos de insuficiencia respiratoria aguda de la Sociedad Americana de Tórax y la Sociedad Respiratoria Europea), y criterios de exclusión: aquellos pacientes que presentaran condiciones que contraindicaran el uso de VMNI, tales como: inestabilidad cardiovascular, alteraciones sensoriales, alto riesgo de broncoaspiración por secreciones abundantes, deformidad facial, trauma craneofacial o alteraciones fijas nasofaríngeas, obesidad extrema y paro respiratorio. Además, se excluyeron los afectados que se negaron a colaborar luego de explicárseles el procedimiento.
A todos los integrantes de la casuística se les aplicó el protocolo de ventilación no invasiva que usualmente se utiliza en las instituciones hospitalarias. Se emplearon los ventiladores disponibles en el servicios (Servo 900C y Dräger Savina) y se escogió la máscara nasobucal del tamaño más adecuado para cada paciente (pequeña, mediana o grande), quienes fueron colocados en posición de semisentado a 45 grados. La máscara fue ajustada con las bandas elásticas para evitar alguna fuga.
Las modalidades más frecuentemente utilizadas, según la causa de la insuficiencia respiratoria, fueron:
- Presión asistida o de soporte con CPAP y BiPAP (siglas en inglés de: presión positiva de dos niveles en la vía aérea): Se suele comenzar con 0 cm de H2O de PEEP (positive end expiratory pressure) y unos 10 cm de presión inspiratoria para, posteriormente, ir aumentando tanto una como otra en 3 a 5 cm H2O hasta obtener un volumen corriente adecuado, alrededor de 7 mL por Kg, buena sincronía entre el esfuerzo inspiratorio y el soporte ventilatorio, recordar la presencia de autoPEEP en los afectados con la enfermedad pulmonar obstructiva crónica (EPOC), confort del paciente con una frecuencia respiratoria razonable que será exitosa si se logra no sobrepasar los 25 movimientos respiratorios por minuto.
- Respecto a la CPAP, se comenzó con 10 cm H2O que varió según el grado de repercusión hemodinámica, valores de hipoxemia y estabilidad torácica.
- Los valores de fracción inspirada de O2 se ajustaron individualmente, atendiendo a los valores del pulsiooximetros y presión alveolar de O2 en las gasometrías.
El trigger fue ubicado en el límite inferior según el tipo de ventilador. Se proporcionaron períodos de descanso al paciente cada 2 o 4 horas, en dependencia de la evolución, que fueron aprovechados para la higienización e ingestión de líquidos o dieta. Cada etapa duró 30 minutos y durante el procedimiento se evaluaron las variables de interés en la investigación.
Se confeccionó una base de datos de acuerdo con el objetivo específico de los autores, en la cual se completó toda la información resultante del interrogatorio, el examen físico y la revisión de las historias clínicas de los pacientes. Entre las variables generales figuraron: edad, sexo, estadía en la UCI, estado al egreso (vivo o fallecido); entre las clínicas: diagnósticos principales y su relación con la ventilación mecánica no invasiva.
Definiciones operacionales:
- Éxito en la VMNI: Paciente con insuficiencia respiratoria aguda. Tuvo indicación de soporte ventilatorio, recibió VMNI y no fue intubado ni tratado con ventilación mecánica invasiva.
- Fracaso en la VMNI: Paciente con insuficiencia respiratoria aguda. Le fue indicado soporte ventilatorio sin contraindicaciones para recibir la terapia y al aplicársela inicialmente, tuvo que ser intubado e iniciar ventilación mecánica invasiva.
Los datos primarios obtenidos, necesarios para la investigación, fueron procesados y analizados con el paquete estadístico SPSS 11.5, en el sistema operativo Windows XP. Como medida de resumen se utilizó el porcentaje y los resultados fueron analizados por medio del método inductivo-deductivo. Se comparó la información básica y los resultados de la serie con los de registros nacionales y extranjeros.
RESULTADOS
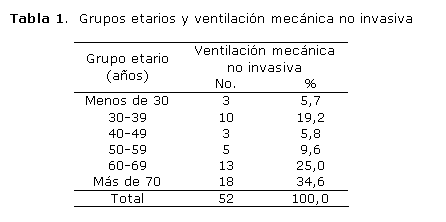
Al analizar la edad de los pacientes (tabla 1), se observó un predominio del grupo etario de más de 70 años, con 18 ancianos, para 34,6 %, seguido del grupo de 60-69 años, con 13 afectados (25,0 %). Hubo un incremento importante de afectados con las edades de 30-39 años, que representó 19,2 %.
Respecto el sexo, predominó el masculino, con 55,8 %. El femenino conformó 44,2 % del total.
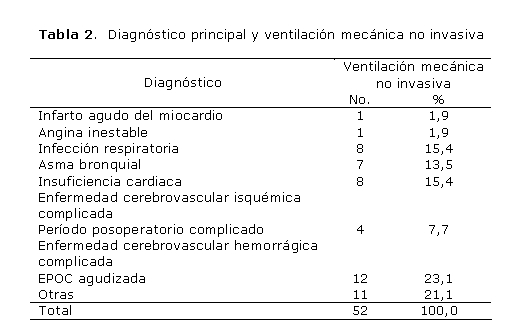
Entre los diagnósticos principales que condicionaron insuficiencia respiratoria aguda (tabla 2), la EPOC agudizada fue la causa más frecuente que requirió VMNI, con 12 pacientes, para 23,1 %, seguida de la insuficiencia cardiaca y las infecciones respiratorias (con 15,4 % en cada caso), así como el asma bronquial (13,5 %).
Según la estadía en la UCI y su relación con la ventilación mecánica no invasiva (tabla 3), los pacientes en estado crítico que recibieron VMNI tuvieron una corta estadía (de 3 a 5 días), para 57,7 %, seguidos de aquellos que estuvieron en el Servicio hasta 2 días, con 19,2 %. Por otra parte, 13,5 % tuvo estadía de 6 a 10 días y 9,6 %, de 11 días o más.
En cuanto el estado de los afectados al egresar, predominaron los egresos vivos, con 69,2 %, en tanto, 30,0 % egresó como fallecido.
DISCUSIÓN
La llegada de la ventilación mecánica no invasiva ha condicionado un cambio radical en la atención de pacientes con insuficiencia respiratoria aguda y crónica. A lo largo de los últimos años, se ha asistido al incremento progresivo de aplicaciones posibles de la VMNI en el ámbito hospitalario.9
El predominio de ancianos en la serie concuerda con los registros de otros autores,10 lo cual se explica por las causas que conducen a la insuficiencia respiratoria, muchas veces bajo la influencia de factores externos que tienen un efecto acumulativo sobre el árbol bronquial, o sea, a más tiempo de exposición existe mayor daño y, por ende, a mayor edad, hay mayor efecto deletéreo de los factores agresivos del medio que condicionan la aparición de esta afección, a lo que se adiciona una menor capacidad de respuesta inmunológica.
Meza García et al11 obtuvieron un predominio del sexo femenino, con 63,3 %, en su estudio, lo que difiere ligeramente de los resultados de la casuística. Con el transcurso del tiempo, las enfermedades cardiorrespiratorias crónicas han tenido una función importante en el desarrollo de cuadros de insuficiencia respiratoria aguda, como consecuencia del marcado disturbio anatomofuncional existente en estos órganos y sistemas que interfieren en el adecuado intercambio gaseoso; de ahí que sean las causas que con mayor porcentaje requieran de un soporte ventilatorio invasivo o no.
La eficacia de la técnica de ventilación mecánica ha sido demostrada en el tratamiento de la EPOC durante períodos de reagudización, pero igualmente resulta beneficiosa en otras causas de insuficiencia respiratoria hipoxémicas como en el edema pulmonar cardiogénico (EPC), tanto en la mejoría de las alteraciones fisiopatológicas y de los resultados en el tratamiento hospitalario respecto a mortalidad y pronóstico.12,13
En la agudización grave de la EPOC que evoluciona con acidosis respiratoria, la VMNI ha demostrado su eficacia en reducir la mortalidad, la necesidad de intubación y la estancia media. Otros beneficios observados son: mejoría más rápida del pH, PaCO2, PaO2, la disnea y frecuencia respiratoria; disminución de las complicaciones, la duración de la ventilación mecánica y la estadía en la UCI, así como una reducción considerable de los costes.14
Respecto al escenario del paciente con EPOC, otros autores15 han demostrado que la presión positiva intermitente aplicada en la vía aérea superior con una máscara nasal en ciclos mínimos de 3 horas diarias, aumenta la capacidad vital y la inspiratoria, disminuye la hiperinsuflación pulmonar y la carga de trabajo respiratorio.
En la guía clínica de la British Thoracic Society Standards of Care Committee15 se afirma que la CPAP ha mostrado ser eficaz en la terapia del edema pulmonar cardiogénico hipóxico, a pesar de la aplicación de un tratamiento médico máximo. En tal sentido, dicha afección no debería ser tratada bajo ningún concepto solamente con fármacos y oxígeno suplementario, pues los alvéolos colapsados o llenos de líquido extravasado provocan un efecto de desviación y no oxigenan la sangre que pasa por ellos.16,17
Relacionado con la estadía en el servicio hospitalario, en una investigación11 se demostró que la estancia en la UCI de los pacientes que tuvieron éxito fue de 4,38 ± 2,5 días, muy similar a los resultados de esta serie.
Otro estudio sobre el tema,17 en el que se analizó el estado al egreso, mostró el fallecimiento de 20 % de los pacientes que recibieron soporte ventilatorio no invasivo, lo que se ha relacionado con la reducción de la mortalidad en el caso de la EPOC descompensada de 29 a 9 %.
Resulta indiscutible la evidencia científica comparada por diferentes estudios sobre la superioridad de la VMNI respecto a la oxigenoterapia convencional y/o IOT en las infecciones respiratorias agudas hipercápnicas. Al comprobar los efectos derivados de la VMNI en relación con la IOT, se observó una mejora sensible del pronóstico de la enfermedad en su fase aguda, que disminuye la estancia en la UCI, así como las complicaciones asociadas a IOT.11 En pacientes con insuficiencia respiratoria aguda, sobre todo hipercápnica o secundaria a edema pulmonar, se ha demostrado su eficacia al reducir las intubaciones y estancias en la Unidad de Cuidados Intensivos, así como los días de hospitalización y la mortalidad.18
En casos seleccionados reduce la mortalidad en la insuficiencia respiratoria de pacientes con un agravamiento de la enfermedad pulmonar obstructiva crónica y el edema agudo de pulmón. Aunque la evidencia de su efectividad en otros procesos morbosos como el asma aguda y la insuficiencia respiratoria hipoxémica es menor, los grupos de consenso han establecido recomendaciones en el sentido de que la VMNI debe considerarse la modalidad de primera elección en el tratamiento de afectados con descompensación de la EPOC, y aconsejan su disponibilidad en todos los hospitales que atienden a estos pacientes.19,20
La introducción progresiva de la ventilación mecánica no invasiva para tratar la insuficiencia respiratoria ha permitido, por un lado, aumentar el número de indicaciones clínicas de esta técnica y, por otro, evitar o reducir las complicaciones derivadas de la ventilación mecánica convencional. En el presente estudio, se obtuvo una primacía de la edad avanzada, el sexo femenino y la enfermedad pulmonar obstructiva crónica; asimismo, la estadía en la UCI no fue prolongada y la mortalidad en quienes se aplicó la ventilación mecánica no invasiva resultó relativamente baja. No obstante, la necesidad de conversión a ventilación convencional con intubación endotraqueal no fue baja.
REFERENCIAS BIBLIOGRÁFICAS
1. Rodríguez Fernández A. Ventilación mecánica no invasiva. MEDICRIT. 2004 [citado 8 Mar 2011]; 1(5): 186-193. Disponible en: http://www.medicrit.com/rev/v1n5/15186.pdf
2. Liesching T, Kwok H, Hill NS. Acute applications of noninvasive positive pressure ventilation. Chest. 2003; 124(2): 699-713.
3. Rivero Martínez HB, Arocha Hernández RM, Gutiérrez Núñez CA. Asma bronquial. Enfoque intensivo. Rev Cub Med Int Emerg. 2003; 2(2): 18-9.
4. Lightowler JV, Wedzicha JA, Elliott MW, Ram FS. Noninvasive positive pressure ventilation to treat respiratory failure resulting from exacerbations of chronic obstructive pulmonary disease: Cochrane systematic review and meta-analysis. BMJ. 2003; 326(7382): 185.
5. Triolet Gálvez A, Bofill Oliva MI, Estrada Alonso AR, Pino Álvarez AA. Ventilación no invasiva con presión positiva. Rev Cubana Med. 2002; 41(1): 29-43.
6. Palacio Pérez H, Pugas Torres MS, Alcalde Mustelier G, Martínez Polanco E, Labarte Mekin R y García Romero J. Ventilación no invasiva. Hechos y controversias. Rev Cub Med Int Emerg. 2007 [citado 8 Mar 2011]; 6(2). Disponible en: http://bvs.sld.cu/revistas/mie/vol6_2_07/mie09207.htm
7. Campos Rodríguez F. Ventilación mecánica no invasiva: un nuevo reto para neumólogos. Neumosur. 2005 [citado 8 Mar 2011]; 17(4): 226-8. Disponible en: http://www.neumosur.net/visorfilestop10.asp?nfile=NS2005.17.4.A01.pdf&id=1026
8. Puga Torres MS, Palacios Pérez H, García Valdés R, Morejón Carbonell D. Ventilación no invasiva. Rev Cubana Med Milit. 2006 [citado 8 Mar 2011]; 35(2). Disponible en: http://bvs.sld.cu/revistas/mil/vol35_2_06/mil08206.htm
9. Gallardo Romero JM, Gómez García T, Sancho Chustb JN, González Martínez M. Ventilación no invasiva. Arch Bronconeumol. 2010 [citado 8 Mar 2011]; 46(Supl 6): 14-21. Disponible en: http://www.archbronconeumol.org/watermark/ctl_servlet?_f=10&pident_articulo=13191431&pident_usuario=0&pident_revista=6&fichero=
6v46nSupl.6a13191431pdf001.pdf&ty=149&accion=L&origen=abn&web=www.archbronconeumol.org&lan=es
10. Sanders HM, Stiller AR, Strollo JP. Ventilación con presión positiva sin intubación endotraqueal. En: Shoemaker WC. Tratado de Medicina Intensiva. 4 ed. Barcelona: Editorial Médica Panamericana; 2002. p. 932-41.
11. Meza García M, Cornejo Valdivia C, Zegarra Piérola J, Porras García W, Díaz Guadalupe A, Valdivia Núñez E, et al. Morbilidad y mortalidad de los pacientes con insuficiencia respiratoria aguda en ventilación mecánica no invasiva en el Servicio de Cuidados Intensivos Generales de Adultos del Hospital Nacional Cayetano Heredia, 2007-2008. Acta Med Peruana. 2009 [citado 15 Mar 2011]; 26(4). Disponible en: http://www.scielo.org.pe/scielo.php?pid=S1728-59172009000400002&script=sci_arttext
12. López Campos JL, García Polo C, León Jiménez A. Ventilación mecánica no invasiva en planta de hospitalización. Arch Bronconeumol. 2006; 42(5): 255.
13. Echave Sustaeta J, Comeche Casanova L, García Luján R, Sayas Catalan J, Gómez de la Cámara A, López Encuentra A. Pronóstico tras una agudización grave de la EPOC tratada con ventilación mecánica no invasiva. Arch Bronconeumol. 2010; 46(8): 405-10.
14. César Maquilón O. Consenso chileno de ventilación no invasiva. I. Introducción. Rev Chil Enf Respir. 2008 [citado 8 Mar 2011]; 24: 175-6. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0717-73482008000300001&lng=pt&nrm=iso&tlng=es
15. British Thoracic Society Standards of Care Committee. Non-invasive ventilation in acute respiratory failure. Thorax. 2002; 57(3): 192-211.
16. Ayuso Baptista F, Jiménez Moral G, Fonseca Del Pozo FJ. Manejo de la insuficiencia respiratoria aguda con ventilación mecánica no invasiva en urgencias y emergencias. Emergencias. 2009; 21(3): 189-202.
17. Ciledag A, Kaya A, Akdogan BB, Kabalak PA, Onen ZP, Sen E, Gulbay B. Uso precoz de la ventilación mecánica no invasiva en pacientes con insuficiencia respiratoria hipercápnica aguda ingresados en una sala de neumología: estudio prospectivo. Arch Bronconeumol. 2010; 46(10): 538-42.
18. Chiner E, Llombart M, Martínez García MA, Fernández Fabrellas E, Navarro R, Cervera Á. Ventilación mecánica no invasiva en la Comunidad Valenciana: de la teoría a la práctica. Arch Bronconeumol. 2009; 45(3): 118-22.
19. Principios básicos de la ventilación artificial mecánica. En: Caballero López A. Terapia intensiva. 2 ed. La Habana: Editorial Ciencias Médicas; 2006: t 2. p. 464.
20. De Lucas Ramos P, Rodríguez González-Moro JM, Ojeda Castillejo E, López Martín S. Indicaciones y manejo clínico de la ventilación mecánica no invasiva. Medicine. 2008; 10(23): 1557-65.
Recibido: 19 de julio 2012.
Aprobado: 24 de agosto de 2012.
Carlos De Dios Perera. Hospital General Docente "Orlando Pantoja Tamayo". Carretera central s/n, La Filomena, Contramaestre, Santiago de Cuba, Cuba. Correo electrónico:cdios@medired.scu.sld.cu