Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MEDISAN
versión On-line ISSN 1029-3019
MEDISAN vol.17 no.12 Santiago de Cuba dic. 2013
ARTÍCULO ORIGINAL
Caracterización clinicoepidemiológica de las defunciones neonatales
Clinical and epidemiological characterization of the neonatal deaths
Dr. Rubén Fernández Ermus, I Dra. Bárbara Castillo Núñez I y Enf. Carlos Humberto Llamas Herrarte II
I Centro Provincial de Higiene, Epidemiología y Microbiología, Santiago de Cuba, Cuba.
II Hospital "Antonio Penados del Barrio", San Benito Petén, Guatemala.
RESUMEN
Se efectuó un estudio descriptivo, de serie de casos, de 57 neonatos fallecidos en el Hospital "Dr. Antonio Penados del Barrio" de San Benito Petén en Guatemala, desde enero hasta junio del 2011, con vistas a caracterizar las defunciones neonatales producidas según variables clinicoepidemiológicas. La información se obtuvo de las historias clínicas de los neonatos y de los datos de la atención prenatal a la madre. En la serie se identificaron 85,9 % de madres con riesgos, entre los cuales tuvieron mayor frecuencia: hipertensión arterial, asma, diabetes mellitus, sepsis urinaria y ausencia de controles prenatales. La mortalidad predominó en las primeras 24 horas después del nacimiento y estuvo vinculada a factores, tales como prematuridad, enfermedad de la membrana hialina, síndrome de aspiración de meconio y sepsis neonatal.
Palabras clave: mortalidad, neonato, epidemiología, atención secundaria de salud, Guatemala.
ABSTRACT
A descriptive serial cases study of 57 neonates who died in "Dr. Antonio Penados del Barrio", San Benito Petén Hospital, in Guatemala was carried out from January to June, 2011, with the objective of characterizing neonatal deaths occurring according to clinical and epidemiological variables. The information was obtained from the medical records of neonates and from data of the prenatal care to the mother. In the series 85,9% of mothers were identified with risks, among which hypertension, asthma, diabetes mellitus, urinary sepsis and absence of prenatal control had the higher frequencies. Mortality prevailed in the first 24 hours after birth and it was linked to factors such as prematurity, hyaline membrane disease, meconium aspiration syndrome and neonatal sepsis.
Key words: mortality, neonate, epidemiology, secondary health care, Guatemala.
INTRODUCCIÓN
La mortalidad neonatal es el indicador que, en un país o región, expresa el riesgo de fallecer o las expectativas de sobrevida de los recién nacidos durante los primeros 28 días de vida. Asimismo, revela las condiciones de embarazo y parto de una población, y a la vez está relacionada con el estado socioeconómico de esta, así como con la oportunidad y calidad de atención de los servicios de salud. Representa alrededor de 70 % de las muertes ocurridas durante el primer año de vida. Para lograr reducir en mayor medida la morbilidad y mortalidad es preciso, fundamentalmente, prevenir el nacimiento de niños con bajo peso, a través de un adecuado control y tratamiento de las enfermedades de la gestación y complicaciones del parto. Existen factores del medio ambiente como las infecciones o problemas de nutrición, que pueden estar relacionados con la mortalidad.1
Cada año, 4 millones de bebés fallecen durante las 4 primeras semanas de vida; 99 % de estas muertes se producen en los países de riqueza baja o media, pues son las naciones ricas las que concentran la mayoría de recursos para fomentar la supervivencia.
Se destaca que el número de muertes en la etapa neonatal va en aumento. Tres cuartas partes de estos fallecimientos tienen lugar durante los primeros 7 días y, sobre todo, en las horas posteriores al alumbramiento.
Mientras que se ignoran estos retos, 450 recién nacidos mueren cada hora, principalmente por causas prevenibles, lo que es inconcebible en los momentos actuales.2
Respecto a las altas tasas de mortalidad neonatal, Guatemala ocupa el tercer lugar en la región, después de Haití y Bolivia. Según lo estimado, la tasa es de más de 16 por cada 1000 nacidos vivos.3
Teniendo en cuenta lo referido anteriormente, resulta necesario fomentar los cuidados en la familia, la comunidad y en general fuera de los hospitales. En este sentido, es vital una educación sanitaria que permita mejorar la práctica en los hogares y una atención calificada. El verdadero reto es hacerlo llegar, con una amplia cobertura, a las aldeas que tienen sistemas sanitarios débiles.
Tomando en consideración la tasa de mortalidad neonatal en el Hospital "Dr. Antonio Penados del Barrio", surgió la motivación para realizar esta investigación, cuyo objetivo fue caracterizar desde el punto de vista clinicoepidemiológico las principales variables dependientes de la madre y el neonato que influían en las muertes neonatales, lo que permitirá trazar mejores estrategias de intervención con vista a modificar estos resultados.
MÉTODOS
Se efectuó un estudio descriptivo, de serie de casos, con vistas a caracterizar las defunciones neonatales producidas según variables clinicoepidemiológicas. El universo estuvo constituido por los 57 neonatos que fallecieron en el Hospital "Dr. Antonio Penados del Barrio" de San Benito Petén en Guatemala, desde enero hasta junio del 2011 (criterio de inclusión).
Toda la información se obtuvo una vez realizado el diagnóstico de mortalidad neonatal, de los registros estadísticos hospitalarios de mortalidad y la historia clínica de cada fallecido, así como los datos de riesgo preconcepcional y maternos plasmados en las historias clínicas de las madres. Se creó una base de datos en el programa Excel, que permitió el almacenamiento de los mismos.
RESULTADOS
Los fallecidos de esta serie tenían entre 5 horas y 4 días de nacidos, con una edad promedio de 28,2 horas. El grupo etario con mayor mortalidad estuvo en los menores de 24 horas de nacidos (77,2 %), seguido por el de 24-48 (12,3 %).
Entre los antecedentes patológicos personales encontrados con mayor frecuencia en las madres figuraron: hipertensión arterial, asma bronquial, diabetes mellitus, sepsis urinaria y ausencia de controles prenatales.
De los neonatos fallecidos, 71,9 % presentaron bajo peso al nacer. El parto por cesárea tuvo lugar en 70,2 % de las madres de estos neonatos. Las edades extremas de las madres fueron menores de 20 años (15,8 %) y 35 años y más (63,1 %).
Se identificaron riesgos maternos en 85,9 % gestantes. Los de mayor frecuencia fueron la multiparidad (56,1%), periodo intergenésico corto (50,9 %) y edad extrema para la reproducción (36,8 %). Resulta importante señalar que muchas de las madres de los neonatos fallecidos poseían más de un riesgo preconcepcional, lo que incrementó la posibilidad de sufrimiento fetal y de muertes neonatales (tabla 1).
Obsérvese en la tabla 2 que los riesgos maternos se identificaron en 47,4 % de las pacientes; tuvieron mayor frecuencia la hipertensión arterial (12,2 %) y el asma bronquial (10,5 %).
Según la edad en el momento de la defunción (tabla 3), se halló mayor frecuencia en los neonatos fallecidos en menos de 24 horas (77,2 %), seguidos de los que tenían 24-48 horas de nacidos (12,3 %); por tanto, 89,5 % de los mismos murieron en las primeras 48 horas posteriores al nacimiento.
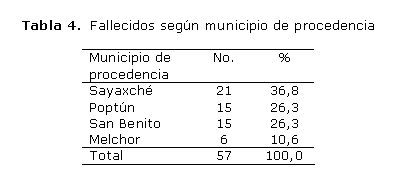
La tabla 4 muestra un predominio de los fallecidos en los hospitales Sayaxché (36,8 %), Poptún y San Benito (26,3 %, respectivamente). Cabe decir que 73,6 % de todas las defunciones ocurridas en el periodo de estudio fueron referidas de otros centros hospitalarios; además, muchas de las madres de estos neonatos fallecidos venían trasladadas por complicaciones obstétricas, donde la única alternativa era interrumpir el embarazo, por lo que nacían neonatos con muy bajo peso y pretérmino con inmadurez del aparato respiratorio.
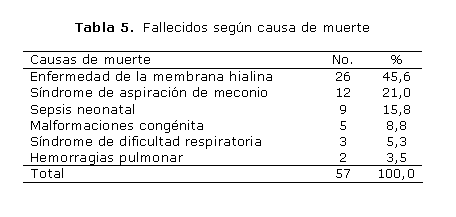
Las principales causas de defunción fueron la enfermedad de la membrana hialina (45,6 %), el síndrome de aspiración de meconio (21,1 %), la sepsis neonatal (15,8 %) y las malformaciones congénitas (8,8 %), las cuales aportaron 91,3 % de las muertes neonatales (tabla 5).
Las causas principales de fallecimientos de recién nacidos estuvieron asociadas al nacimiento prematuro, bajo peso al nacer, infecciones, asfixia (falta de oxígeno al nacer) y traumatismos en el parto. Estas causas explican casi 80,0 % de las muertes en este grupo etario. Asimismo, la frecuencia de los neonatos fallecidos según bajo peso al nacer representó 71,9 %.
Al analizar las muertes neonatales se encontró que 39,7 % estuvieron por encima de la media del área (24,2 %) y la media nacional que fue de 23,0 %.
DISCUSIÓN
Según la Organización Mundial de la Salud (OMS), aproximadamente 12,5 de cada 1000 nacidos vivos puede fallecer en los primeros 28 días de nacidos. Estudios realizados acerca del tema muestran que el parto pretérmino y los trastornos hipertensivos fueron las causas obstétricas más comunes asociadas a las defunciones perinatales (28,7 y 23,6%, respectivamente); sin embargo, la prematuridad resultó la fuente principal de las defunciones neonatales precoces (62,0 %),4-6 resultado inferior al observado en esta serie.
La hipertensión arterial durante el embarazo se asocia a un incremento del riesgo de algunas complicaciones obstétricas y perinatales, como la preclampsia grave y la eclampsia, que sin lugar a dudas, contribuyen al aumento de las tasas de mortalidad materna y neonatales,7-10 y son los riesgos preconcepcionales que se identifican con bastante frecuencia, tanto en este estudio como en la bibliografía consultada.
El espaciamiento entre nacimientos menor de 24 meses ha sido encontrado como factor asociado a las muertes neonatal y posneonatal;11,12 fueron riesgos maternos y aparecieron en un elevado porcentaje de madres cuyos neonatos fallecieron. Los resultados obtenidos en este estudio concuerdan con los notificados en la bibliografía médica.
Por otra parte, en Guatemala muchas mujeres continúan siendo madres después de los 35 años. Igualmente, en esta casuística un número elevado de pacientes tenían más de 35 años de edad. Según criterios de expertos, las féminas mayores de 35 años están expuestas a algunos riesgos especiales durante el embarazo.
Al respecto, el trastorno genético más común es el síndrome de Down, pero también tienen mayor riesgo de aborto y de parto prematuro que las mujeres más jóvenes; son más propensas a desarrollar diabetes gestacional y presión arterial alta inducida por el embarazo. Tienen un mayor riesgo de presentar problemas con la placenta y sangrado durante el embarazo, lo cual potencializa el riesgo de muerte neonatal.13,14
En las edades extremas de la vida reproductiva las pacientes se exponen a elevado riesgo. Así, los niños nacidos de mujeres menores de 20 años tienen 1,5 veces más riesgo de morir antes de su primer año de vida que los nacidos de madres con edades entre 20-29 años. La joven madre tiene mayor predisposición para presentar parto obstruido, parto prolongado, preclampsia y eclampsia, entre otros.15,16
La multiparidad también ha sido asociada a resultados adversos explicados principalmente por complicaciones obstétricas o afecciones maternas que incrementan el riesgo de muertes neonatales.17
Cada uno de los riesgos que fueron identificados en las madres de los neonatos fallecidos necesita de un seguimiento y control adecuado, por lo cual el control del riesgo preconcepcional en la mujer es una de las aristas importantes a fortalecer en las consultas de planificación familiar. La atención prenatal brinda el espacio preciso para prestar una asistencia integral a la gestante, en la que es necesario identificar todos los riesgos presentes, y de esta manera, establecer planes que aseguren que el parto tenga lugar en circunstancias seguras. Tratar de eliminar, atenuar o compensar estos riesgos con un enfoque clinicoepidemiológico y social, debe garantizar una maternidad sin peligros para la madre y el producto de la concepción.18
La mortalidad neonatal se produjo con mayor frecuencia en las primeras 24 horas después del nacimiento. Este momento es el más importante dada la incidencia de complicaciones que ocurren en las 4 primeras horas de evolución en aquellos neonatos con riesgo significativo, de ahí la importancia del seguimiento de los signos clínicos precoces de alarma.
Similares resultados a los de este estudio fueron obtenidos en Bolivia, bajo los mismos criterios de inclusión. Las complicaciones más frecuentes relacionadas con las muertes neonatales fueron secundarias a la prematuridad, que aumenta en el área rural a 46 defunciones por cada 1000 nacidos vivos, contra 25 por 1000 nacidos vivos en el área urbana.19
Los progresos de la atención a los lactantes prematuros y la prevención del parto pretérmino espontáneo, así como de los trastornos hipertensivos del embarazo podrían propiciar una disminución sustancial de la mortalidad neonatal en los entornos hospitalarios del Petén.
Se concluye que la mortalidad neonatal ocurrió a expensas de mujeres multíparas, con periodo íntergenésico corto y en edades extremas de la vida reproductiva. La hipertensión arterial fue el riesgo materno más frecuente, así como alteraciones relacionadas con esta (preclampsia y eclampsia); sin embargo, los mayores riesgos de fallecer estuvieron relacionados con el bajo peso al nacer. Las principales causas de muerte fueron la enfermedad de la membrana hialina y el síndrome de aspiración de meconio; la mayor cantidad de defunciones se registró en las primeras 24 horas después del nacimiento.
La deficiente atención prenatal y de promoción para la salud en las gestantes estudiadas, así como la insuficiente utilización de los servicios de salud en la atención primaria son algunas de las consecuencias para el incremento de la mortalidad neonatal.
Por las razones antes expuestas se recomendó reforzar los sistemas de información y vigilancia epidemiológica de las muertes neonatales, así como empoderar y educar tanto a las mujeres como a sus familiares para una vida saludable y toma de decisiones oportunas en cuanto al uso de servicios de salud.
REFERENCIAS BIBLIOGRÁFICAS
1. Vidal Borrás E. Análisis de la mortalidad neonatal precoz en San Miguel del Padrón (La Habana). Rev Cubana Pediatr. 2009[citado 12 Ene 2012];81(4). Disponible en:http://scielo.sld.cu/scielo.php? pid= S0034-75312009000400003&script=sci_arttext
2. Bernztein R, González Prieto G. Controversias en la planificación estratégica para la reducción de la mortalidad Materno-Infantil y por cáncer cérvico-uterino en Argentina. Rev Argent Salud Pública. 2011[citado 12 Ene 2012];2(9). Disponible en: http://www.saludinvestiga.org.ar/rasp/articulos/volumen9/debates.pdf
3. Proyecto de Salud Materna y Neonatal de Quetzaltenango-Guatemala. [citado 12 Ene 2012]. Disponible en: http://www.comminit.com/node/42205
4. Fondo de las Naciones Unidas para la infancia. Estado mundial de la infancia 2009. Nueva York: UNICEF;2008.
5. A scoring system identifield near-miss maternal morbidity during pregnancy. J Clin Epidemiol. 2004 [citado 8 May 2010];57(7). Disponible en: http://www.ncbi.nih.gov/pubmed/15358399
6. MDG 5. Improve maternal health. En: Potential contributions to the MDG agenda from the perspective of ICPD. Brasilia: United Nations Population Fund;2008. p. 277-300.
7. Bakkeing L. Pregnancy risk factors of small for gestational age birth. Obstet Ginecol Scand. 2001;72(4):273-9.
8. Morales Osorno B, Martínez DM, Cienfuentes Borrero R. Morbilidad materna extrema en la Clínica Rafael Uribe Uribe en Cali, Colombia, en el período comprendido entre Enero del 2003 y Mayo del 2006. Rev Colomb Obstet Ginecol. 2007;58(3):184-9.
9. Rodríguez Nuñez AC, Córdova Rodríguez AC, Alvarez M. Factores epidemiológicos que influyen en la morbilidad puerperal grave. Rev Cubana Obstet Ginecol. 2004 [citado 8 May 2010];30(3). Disponible en: http://www.bvs.sld.cu/revistas/gin/vol30_3_04/gin06304.htm
10. Samadi AR, Mayberry RM, Zaidi AA, Pleasant JC, McGhee N, Rice RJ. Maternal hipertension and associated pregnancy complications among African-American and other women in the United States. Obstet Gynecol. 1996;87(4):557-63.
11. Cesar CLG. Factores de risco asociados a mortalidade infantil em duas áreas de regiao metropolitana de Sao Paulo (Brasil), 1984-1985. Proposta de instrumentos preditivos. Rev Saúde Púb, S. Paulo. 1990;24:300-10.
12. Bartlett AV, Paz de Bocaletti ME, Bocaletti MA. Neonatal and early postneonatal morbidity and mortality in a rural guatemalan community: the importance of infectious diseases and their management. Pediatr Infect Dis J. 1991;10:752-7.
13. Chen PJ. Embarazo en edad avanzada. 2010 [citado 5 May 2010]. Disponible en: http://www.umm.edu/pregnancy_spanish/000201.htm
14. Cleary-Goldman J, Malone FD, Vidaver J, Ball RH, Nyberg DA, Comstock CH, et al. Impact of maternal age on obstetric outcome. Obstetrics and Gynecology. 2005;105(5):983-90.
15. Cnattingius S, Forman MR, Berendes HW, isotalo L. Delayed childbearing and risk of adverse perinatal outcome. A population-based study. JAMA. 1992;268(7):886-90.
16. Cabezas Cruz E. Mortalidad materna y perinatal en adolescentes. Rev Cubana Obstet Ginecol. 2002 [citado 5 May 2010];28 (1). Disponible en: http://scielo.sld.cu/pdf/gin/v28n1/gin01102.pdf
17. Ibrahim SA, Babikert AG, Amin IK, Omer MIA, Rushwan H. Factors assosiated with high risk of perinatal and neonatal mortality: an interim report on a prospective community-based study in rural Sudan. Paediatric and perinatal Epidemiology. 1994;8(2):193-204.
18. Gómez Jiménez CA, Hernández Díaz M, Jiménez Cardoso J. Riesgo preconcepcional y métodos anticonceptivos de control. Revisión bibliográfica. Gaceta Médica Espirituana. 2007 [citado 5 May 2010];9(1). Disponible en: http://bvs.sld.cu/revistas/gme/pub/vol.9.(1)_18/resumen.html
19. República de Bolivia, Ministerio de Hacienda, Instituto Nacional de Estadística. Mortalidad Infantil: Niveles y diferenciales. En: Encuesta nacional de demografía y salud. 2008:126-7.
Recibido: 20 de julio del 2013.
Aprobado: 22 de agosto del 2013.
Rubén Fernández Ermus. Centro Provincial de Higiene, Epidemiología y Microbiología, avenida Cebreco entre 1ra y 3ra, reparto Ampliación de Terrazas, Santiago de Cuba, Cuba. Correo electrónico:rubenfdez@cphem.scu.sld.cu