Introducción
El tétanos es una enfermedad infecciosa inmunoprevenible provocada por la tetanospasmina, una exotoxina de Clostridium tetani que ejerce una inhibición de neurotransmisores inhibidores como el ácido γ-aminobutírico (GABA). El efecto neto es una hiperactivación de la α-motoneurona en el asta anterior de la médula espinal y de neuronas autonómicas, que trae consigo espasmos musculares. En su aparición participan también la falta de cuidado a las heridas y la ausencia de inmunizaciones pasivas y/o activas que neutralicen la antitoxina.1
Ahora bien, la bacteria Clostridium tetani, anaerobia, productora de toxinas, encontrada al aire libre principalmente en la tierra y el excremento de animales, afecta al sistema nervioso y se puede presentar de 4 formas clínicas: tétanos generalizado, neonatal, local y cefálico. La primera es la más frecuente y se caracteriza por espasmos generalizados de la musculatura, que casi siempre comienzan en los músculos del cuello y la mandíbula, y causan el cierre de esta (trismo) e involucran a los músculos del tronco más que a los de las extremidades.2
A escala mundial se desconoce la magnitud real del problema, puesto que la notificación es incompleta. En América, en el 2015, se informaron 516 casos, de los cuales 27 fueron notificados en México, 48 en Colombia, 273 en Brasil, 10 en Argentina, 14 en Venezuela, 17 en Honduras y 8 en Chile.3
La enfermedad puede afectar a personas de cualquier edad, con una tasa de letalidad elevada (10-80 %), aunque se disponga de cuidados intensivos modernos. Gracias a la inmunización se ha logrado reducir el número de afectados, aunque todavía se presentan casos sobre todo en países con rezago social y económico.3)
El periodo de incubación es habitualmente menor de 2 semanas, pero puede ser más prolongado y llegar de 2 a 3 meses. Los ciclos más largos tienden a asociarse con heridas más distales o inóculos menores.1
Cabe decir que el cuadro clínico de los pacientes con tétanos generalizado se manifiesta mediante rigidez muscular, la cual se extiende rápidamente a la totalidad del cuerpo, y por espasmos musculares paroxísticos muy dolorosos; además, no existe alteración de la consciencia.4
La rigidez muscular se inicia en los músculos de la mandíbula. Primero existe dificultad para abrir la boca, seguida de imposibilidad de la apertura bucal (trismo), lo cual le impide al paciente hablar y alimentarse; esto se extiende a la cara dando lugar a una sonrisa forzada (risa sardónica). También afecta al cuello y al tronco con limitación de los movimientos respiratorios, así como al raquis, con movimientos de hiperextensión (opistótonos). Los espasmos musculares dolorosos pueden ser desencadenados por estímulos como la luz y los ruidos, o sobrevenir espontáneamente.4
Resulta importante señalar que las personas recuperadas del tétanos no tienen inmunidad natural y pueden volver a infectarse, por esa razón deben recibir la vacunación indicada.5
Con este trabajo se pretende informar acerca de los elementos diagnósticos y terapéuticos que se tuvieron en cuenta en la atención a un adolescente con tétanos generalizado.
Caso clínico
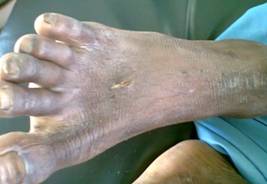
Se presenta el caso clínico de un adolescente de 13 años de edad, con antecedentes de buena salud, quien solo recibió inmunización durante la etapa neonatal; presentó una herida causada por un clavo enmohecido en el dorso del pie derecho, aproximadamente 13 días antes de asistir al Hospital Wete de Zanzíbar, Tanzania, donde ingresa en el Servicio de Pediatría con el diagnóstico de tétanos generalizado. En ese momento la herida presentaba signos flogísticos dados por dolor, calor y rubor (fig.1).
Al examen físico se constató además, facies dolorosa, rigidez de nuca, palidez cutáneomucosa, espasmos generalizados intermitentes de músculos torácicos, abdominales y de extremidades; risa sardónica, trismo, sialorrea abundante y opistótonos (fig. 2).
Se prescribe tratamiento médico con hidratación parenteral polielectrolítica a 2000 mL diarios, sedación y analgesia con ketamina a 1 mg por Kg por dosis, cada 6 a 8 horas; diazepán a 0,25 mg por Kg por dosis y sulfato de magnesio 30 mg por Kg diarios en infusión continua, además de oxígeno suplementario por tenedor nasal a 4 litros por minuto.
Desde el primer día de hospitalización se indican antibióticos tales como penicilina cristalina sódica a razón de 250 000 unidades por Kg por día y metronidazol a 30 mg por Kg por día; ambas por vía endovenosa durante 14 jornadas. Posteriormente se sustituyen por ceftriaxona a 100 mg por Kg por día hasta completar 10 ciclos con este último antimicrobiano.
Asimismo, se aplicó toxina antitetánica a razón de 250 unidades internacionales e inmunización con toxoide tetánico; además, se curó la herida del pie con solución salina y aplicación de antibióticos tópicos.
El plan terapéutico indicado al paciente fue multidisciplinario e incluyó a pediatras, epidemiólogos, inmunólogos y fisiatras.
Después de recibir dicho tratamiento durante 2 meses de hospitalización, el adolescente evolucionó de manera satisfactoria.
Comentarios
De acuerdo con los datos de cobertura vacunal de la Organización Mundial de la Salud (OMS), la vacuna contra el tétanos se encuentra entre las de mayor cobertura a escala mundial (86 %); sin embargo, dicha enfermedad sigue siendo un problema de salud pública. Los informes de casos en Latinoamérica coinciden en que la prevención es un punto clave. En primer lugar, esta enfermedad tiene una mortalidad alta cuando se presenta de forma grave; en segundo, es completamente prevenible por inmunización.6
No hay inmunidad natural contra el tétanos; la protección se obtiene mediante vacunas que contienen toxina tetánica inactivada o con la administración de gammaglobulina antitetánica específica.3,7
Durante el 2019 se administraron 3 dosis de la vacuna contra la difteria, el tétanos y la tosferina (DTP3) al 85 % de los lactantes de todo el mundo (unos 116 millones), para protegerlos contra enfermedades infecciosas que podrían provocarles trastornos y discapacidades graves, e incluso la muerte.8
Las vacunas pueden reducir significativamente la carga de las enfermedades infectocontagiosas, pero dicha reducción requiere un enfoque integral que incluya la prevención y el control mediante la combinación del uso de las vacunas con acciones básicas personales (lavado de manos o la alimentación adecuada) y colectivas (reducción de la contaminación). El enfoque sincrónico social y de salud se plantea no como una simple estrategia, sino como aquella que permite maximizar los beneficios de los programas de vacunación en las poblaciones.9
Resulta importante señalar, que el diagnóstico del tétanos es clínico y no requiere confirmación de laboratorio. El tratamiento incluye atención hospitalaria siempre, uso inmediato de inmunoglobulinas humanas antitetánicas, fármacos para controlar los espasmos musculares, antibióticos, tales como penicilina, metronidazol y cefalosporinas; vacunación antitetánica y cura enérgica de la herida.5
Las mayores tasas de supervivencia en pacientes con tétanos generalizado se consiguen con agentes bloqueadores neuromusculares, tales como vecuronio y pancuronio, control de la respiración y relajación muscular con benzodiacepinas. El tratamiento de la inestabilidad autonómica se regula con el uso de agentes α-bloqueadores, β-bloqueadores o morfina.10
Tal como se ha visto, el tétanos es una enfermedad infecciosa grave, totalmente prevenible si se cumple con los esquemas de inmunización universalmente aceptados.