Introducción
Según se refiere, en numerosos estudios epidemiológicos realizados durante las últimas cuatro décadas se han demostrado los efectos negativos de la inactividad física sobre la salud y los efectos beneficiosos de la práctica regular de ejercicios físicos para la salud corporal, mental y social.1
Actualmente se ha mostrado que los programas de entrenamiento físico disminuyen la mortalidad del paciente con enfermedad cardiovascular en alrededor de 12 % por cada unidad metabólica (MET: unidad de medida del índice metabólico; se fundamenta en que la cantidad de energía necesaria para que una persona permanezca sentada y despierta corresponde a 3,5-4 mL O2/kg/min=1,2 cal/min) de incremento en la capacidad de ejercicio, de manera que los pacientes con infarto agudo de miocardio no complicado están aptos para la movilización precoz, que podría comenzar desde el primer día en la institución médica.2,3
Los programas de rehabilitación cardiovascular están enfocados a la población con alto riesgo de presentar un nuevo episodio coronario. En la actualidad estos programas constituyen el esfuerzo multidisciplinario más completo para llevar a cabo la prevención secundaria de enfermedades coronarias.4
Métodos
Se realizó un estudio descriptivo, longitudinal y prospectivo, desde mayo de 2017 hasta igual mes del 2019, en el Servicio de Terapia Física y Rehabilitación del Hospital General Docente Dr. Juan Bruno Zayas Alfonso de Santiago de Cuba, de 41 pacientes con cardiopatía isquémica que habían padecido un infarto agudo de miocardio, en quienes se aplicó un programa terapéutico que incluía la realización de ejercicios físicos, previa solicitud del consentimiento informado, bajo los principios de voluntariedad, respeto y confidencialidad.
Como criterio de inclusión se consideraron el antecedente de infarto agudo de miocardio y la permanencia en el área y en el programa de entrenamiento durante toda la investigación. Se excluyeron los que no cumplieron con lo antes expuesto.
La rehabilitación se efectuó con una frecuencia de tres veces por semana durante una hora. De igual forma, se realizó una evaluación individual antes y después de aplicado el programa de ejercicios.
La capacidad funcional de los pacientes se midió a través de la prueba ergométrica o prueba de esfuerzo, los niveles de riesgo y las clases funcionales establecidas para ello. Los datos de interés se recogieron en una planilla confeccionada a tal efecto y fueron procesados estadísticamente con el empleo de la frecuencia absoluta y el porcentaje como medidas de resumen. Toda la información se utilizó solamente con fines investigativos.
Resultados
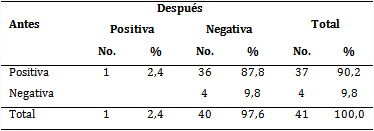
La tabla 1 muestra que en la prueba ergométrica inicial 90,2 % de los pacientes presentaron manifestaciones consideradas como positivas; después de concluida la rehabilitación, 40 pacientes (97,6 %) presentaron criterios negativos en la prueba, lo cual demostró que el porcentaje de positividad disminuyó a 2,4 % (con solo 1 paciente).
Al comienzo de la investigación se determinó el nivel de riesgo en los pacientes, de los cuales 90,2 % lo presentaban moderado y ninguno lo poseía alto. Después de realizar los ejercicios, en la prueba evolutiva, solo 22,0 % permanecía en el grupo de riesgo medio. Debe destacarse que al principio solo 9,8 % fueron ubicados en la categoría de bajo riesgo y luego, al concluir el programa, aumentó notablemente el número de pacientes incluidos en esta clase, con 32 de ellos, para 78,0 % (tabla 2).
Tabla 2 Evaluación del estado cardiovascular según niveles de riesgo antes y después de la rehabilitación

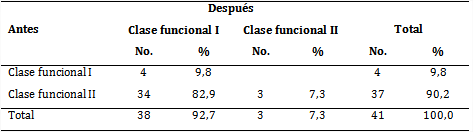
Igualmente, los pacientes fueron clasificados según clases funcionales y se observó que la mayoría (37 pacientes, para 90,2 %) pertenecía a la clase II; solo 9,8 % correspondió a la clase I y ninguno a la clase III, lo cual indica que desde un inicio los pacientes contaban con una capacidad funcional adecuada para el grado de rehabilitación que se llevó a cabo. Doce meses después, al finalizar el estudio, 92,7 % fue ubicado en la clase I y 7,3 % en la clase II (tabla 3).
Tabla 3 Evaluación la capacidad funcional según prueba ergométrica antes y después de la rehabilitación
A partir de los datos que se exhiben en la figura, se deduce que de 92,7 % en la clase funcional I (38 pacientes), 78,0 % (32 pacientes) fueron clasificados como de bajo riesgo y 14,6 % (6 pacientes) como de riesgo medio; el resto (7,3 %) quedó en la clase funcional II y en la categoría de riesgo medio.
Discusión
La evaluación funcional de los pacientes con cardiopatía isquémica permite su agrupación según niveles de riesgo y, secundariamente, la indicación del tipo de rehabilitación multidisciplinaria adecuada en cada caso.2
Cabe destacar que la prueba ergométrica se realiza con tres objetivos principales: diagnóstico, pronóstico y valoración. Con ella se pretende conseguir la mayor rentabilidad diagnóstica con el menor riesgo posible para el paciente. Además de la información diagnóstica y pronóstica, la prueba de esfuerzo permite estimar la repercusión funcional de la enfermedad coronaria.
Cuando se les realizó la ergometría inicial, los pacientes habían sufrido recientemente un infarto agudo de miocardio; salvo algunas excepciones, ninguno de ellos practicaba ejercicios físicos antes del episodio coronario. También debe considerarse que la mayoría de estos pacientes correspondían a edades mayores de los 50 años, por lo que no se encontraban en una buena forma física.
Posteriormente, al realizar la segunda prueba ergométrica, estos ya contaban con una capacidad física superior debido al entrenamiento. Se sabe que el ejercicio físico repetido eleva la capacidad de trabajo del organismo produciendo 3 efectos fundamentales: aumento de la fuerza (hipertrofia muscular), de la resistencia (mayor capacidad del organismo para subvenir a las demandas exageradas de oxígeno que se producen durante el ejercicio) y de la perfección del movimiento (mejor coordinación neuromuscular).1,2,3 Desde el punto de vista cardiocirculatorio se producen un conjunto de modificaciones, donde el corazón es el órgano que soporta una mayor sobrecarga, según la opinión de los autores de este artículo.
Los resultados de la actual serie demuestran el beneficio de la práctica sistemática de ejercicios físicos en pacientes cardiópatas, pues originan una mejora en la capacidad funcional con una mejor respuesta al esfuerzo, lo que se traduce en una menor probabilidad de padecer complicaciones a largo plazo y una calidad de vida superior.4,5
Con el entrenamiento físico se generan en el organismo varias adaptaciones, a saber: aumento de la contractilidad miocárdica, aumento del gasto cardíaco, incremento del retorno venoso y disminución de las resistencias periféricas. Hoy día esto puede lograrse a través de programas de rehabilitación cardíaca.5,6
La recuperación funcional cardíaca, producida por las adaptaciones morfofuncionales que ocurren cuando se utilizan los ejercicios físicos bien planificados y dosificados para aumentar la capacidad funcional del organismo, obligan al sistema cardiovascular a mantener un aporte de oxígeno adecuado al aumento de la demanda metabólica; la repetición continuada de un tipo de ejercicio provoca un incremento del gasto cardíaco, proporcional a la intensidad del ejercicio, lo que lleva a la remodelación morfológica y funcional característica del corazón entrenado, el cual es probablemente el órgano que soporta una mayor sobrecarga durante la práctica de ejercicio físico y, por esto, recibe notables modificaciones. Estos cambios relativamente estables en el tiempo, derivados de la práctica de una actividad física de suficiente intensidad y frecuencia, suponen una mejora funcional del corazón enfermo y representan lo que se define como adaptaciones cardíacas al entrenamiento.7,8
Referente al argumento anterior, las principales adaptaciones consisten en el aumento del gasto cardíaco y del consumo de O2, el incremento del retorno venoso y de la contractilidad del miocardio y la disminución de las resistencias periféricas. Los efectos fundamentales del entrenamiento son los siguientes: bradicardia sinusal, aumento del volumen de las cavidades cardíacas y del grosor de los espesores parietales, adaptaciones en la circulación coronaria y en el metabolismo miocárdico, y aumento del volumen de eyección (en menor medida); todas muy beneficiosas a la salud del hombre.7,9
Actualmente existe un consenso general de que un programa de entrenamiento físico produce una mejoría en la capacidad funcional, lo que se debe a un aumento de la capacidad de extracción de oxígeno por los músculos que se entrenan; o sea, por un aumento del flujo sanguíneo y de la vasodilatación muscular, lo que mejora la capacidad oxidativa del músculo esquelético entrenado y produce un incremento de la tolerancia celular a la acidosis, con muy poca mejoría en la función ventricular. Se produce, además, un aumento en el número y tamaño de las mitocondrias, que permiten mejorar la captación de oxígeno por los tejidos y, con ello, aumentar el rendimiento y mejorar la forma física.10,11
Durante mucho tiempo se creyó que este mecanismo periférico era el único causante de la mejoría funcional; sin embargo, también se produce un aumento de la captación de oxígeno por el miocardio (a nivel central), por lo que es necesario aumentar progresivamente la intensidad del entrenamiento para alcanzar este efecto, buscando un equilibrio entre la intensidad, para mejorar la capacidad funcional, y la seguridad del entrenamiento, para evitar accidentes cardiovasculares graves durante su ejecución.11,12
Por tanto, bajo consejo y control médico, los programas de rehabilitación cardiovascular integral o de ejercicio programado mejoran la capacidad física de los enfermos, refuerzan su estado psicológico, aumentan el umbral de presentación de angina y de arritmias y ayudan a la normalización de la vida social, laboral y sexual, reduciendo la mortalidad global de las personas afectadas por cardiopatía isquémica. La mejoría que genera el entrenamiento físico puede ser alcanzada por los pacientes con enfermedades coronarias independientemente del tamaño del infarto previo o de la gravedad de la disfunción ventricular.13,14
Al finalizar el presente estudio, doce meses después, el mayor porcentaje de pacientes fue ubicado en la clase I y un muy pequeño grupo en la clase II, lo que coincidió con cifras similares notificadas por otros autores.9 Asimismo, debe señalarse que los pacientes que pasaron a la clase I mejoraron considerablemente. Por su parte, el hecho de que algunos pacientes se mantuvieron en la clase II se atribuyó a trastornos psiconeuróticos (ansiedad, temor a la aparición de síntomas, entre otros) y musculoesqueléticos, que limitan el desempeño físico, fundamentalmente en personas mayores de 60 años.
A partir del nivel de esfuerzo alcanzado es posible conocer la capacidad funcional del individuo sobre la base de los valores de los gastos energéticos. De acuerdo con el nivel de esfuerzo logrado y los gastos energéticos correspondientes, los pacientes cardiópatas se clasifican, desde el punto de vista funcional, en tres categorías: clase funcional I (alcanzan 6-10 MET), clase funcional II (4-6 MET) y clase funcional III (2-3 MET).15
No se debe olvidar que la revascularización coronaria (angiogénesis y circulación colateral), como efecto a largo plazo del ejercicio físico, permite disminuir las áreas de isquemia residual, lo que indica, en particular en esta investigación, una mejor respuesta del paciente cardiópata al ejercicio y, en consecuencia, una mejor función cardiorrespiratoria y calidad de vida. Además, como es una propiedad general del tejido fibroso realizar contracción elastomérica progresiva y disolución, las dimensiones de la cicatriz fibrosa se reducen más y más en un plazo de meses a un año. En este estudio hubo un incremento bastante significativo de la capacidad funcional después del entrenamiento físico, reflejado en la reducción del gasto energético para la misma carga; es decir, que el corazón trabaja más económicamente.16,17
Al comparar los niveles de riesgo según la capacidad funcional, antes y después de aplicado el programa rehabilitador, se obtuvo un dato interesante y es que aun cuando un paciente se incluyó en la clase funcional I, lo que le permitiría cumplir funciones ordinarias conocidas y poder realizar una amplia gama de actividad física, excepto los ejercicios competitivos; este podía presentar un nuevo episodio isquémico agudo, por lo que fue ubicado en el nivel de riesgo medio, en el cual se limita el tiempo y la carga que estos pacientes pueden soportar, que debe ser supervisada por el personal especializado del programa de rehabilitación cardíaca en el que participen. Así, se reafirma que la prescripción de ejercicios físicos en pacientes que han padecido un infarto del miocardio debe ser individualizada, según las características de cada uno. La prescripción de ejercicios físicos, como la de cualquier fármaco o dieta, debe basarse en un buen conocimiento de los beneficios y riesgos, así como en la individualidad del paciente para el que se indican. Cuando se procede de esta manera, los beneficios del ejercicio son los máximos.18,19
Para dar por concluido, la aplicación del programa de rehabilitación cardíaca resultó útil en la mayoría de los casos al lograr una mejoría significativa de los parámetros cardiovasculares evaluados e incrementar la capacidad funcional luego de un infarto del miocardio en un elevado número de las personas afectadas, lo que apunta a un restablecimiento de la calidad de vida y de la tolerancia al esfuerzo.