INTRODUCCIÓN
Las salas de emergencias son, generalmente, el lugar del primer contacto con pacientes críticamente enfermos, donde el diagnóstico temprano y la terapéutica oportuna se convierten en una delgada línea que separa la vida de la muerte. La toma cuidadosa de la historia clínica, cuando la condición del paciente lo permite, así como el examen clínico, constituyen pilares básicos para la atención de todo tipo de enfermos. También, existen investigaciones auxiliares como: el electrocardiograma, la radiografía, los biomarcadores séricos, entre otros, que apoyan al diagnóstico. Sin embargo, no son pocas las veces que ni aun con todas las herramientas antes mencionadas es posible realizar un diagnóstico adecuado, por esto suele ser necesario más datos para el correcto tratamiento del enfermo.1
En determinados casos, el ecocardiograma transtorácico (ET) puede proporcionar, de forma rápida, una evaluación integral de la estructura y función cardíaca, así como de la hemodinámica, con mínimas molestias o riesgo para el paciente, sin necesidad de utilizar medios de contraste radiológico o radiaciones ionizantes. Estas características hacen que la técnica sea cada vez más empleada en el Servicio de Urgencias, ya que es segura y fácilmente repetible cada vez que ocurran cambios en la hemodinámica del paciente o ante la necesidad de seguimiento de anomalías detectadas con anterioridad.1,2
En investigaciones realizadas en pacientes críticos se ha encontrado que la información eco cardiográfica obtenida conduce a cambios en el diagnóstico y la terapéutica en el 30-60 % de los pacientes.3,4
En la literatura nacional consultada no se ha encontrado ningún informe donde se describa el uso de esta técnica diagnóstica en los servicios de atención al paciente grave. Por estas razones, con el objetivo de describir algunas de las indicaciones del ecocardiograma en los pacientes que llegan a los servicios de emergencias con inestabilidad hemodinámica, así como, de los cambios terapéuticos inducidos por estos, se decidió realizar la presente investigación.
MÉTODOS
Se realizó un estudio descriptivo y transversal que incluyó a todos los pacientes que fueron atendidos en el Servicio de Emergencia del Hospital Docente Clínico-Quirúrgico «Joaquín Albarrán Domínguez» con inestabilidad hemodinámica entre el 1ro de noviembre de 2018 y el 31 de enero de 2020. Fueron excluidos de la investigación los pacientes con inestabilidad hemodinámica secundaria a sangramiento activo, los moribundos y aquellos que se rehusaron a participar.
Se utilizaron estas variables en el estudio: edad, sexo, puntuación de APACHE/ SOFA, y tipo de enfermedad (clínica / quirúrgica). Se recolectó la información ecocardiográfica: motivo de realización del ecocardiograma, calidad de la imagen, número de ventanas acústicas utilizadas, principales hallazgos ecocardiográficos y cambios terapéuticos derivados de estos.
Se les realizó ET a todos los pacientes, para lo cual se utilizó un ecocardiógrafo Aloka (alfa 10) con transductor de 2.5MHz. Cuando, basado en los resultados del ecocardiograma, el médico actuante realizó reajustes en la terapéutica o indicó nuevas investigaciones, se consideró como un cambio terapéutico.
Se definió inestabilidad hemodinámica cuando, de manera sostenida, se encontró la tensión arterial media por métodos invasivos o convencionales con valor menor de 65 mm de Hg asociada con parámetros clínicos de hipo perfusión tisular o lactato por gasometría arterial o venosa mayor de 2,0 mmol/l.
La investigación se realizó según la declaración de Helsinki y fue aprobada por el Comité de ética del hospital. Todos los participantes o sus representantes firmaron el consentimiento informado, y se les informó verbalmente, de su participación en este estudio y la posible publicación de los resultados.
La información fue procesada de forma automatizada. Se empleó el paquete estadístico SPSS versión 22.0. Fue utilizada la técnica estadística de análisis de distribución de frecuencias; para cada una de las variables cualitativas se calcularon las frecuencias absolutas y relativas (porcentajes). En el caso de las variables cuantitativas se calculó la media aritmética y la desviación estándar.
RESULTADOS
En los 14 meses que duró el estudio fueron atendidos en los servicios de emergencia del Hospital Docente Clínico-Quirúrgico «Joaquín Albarrán Domínguez» un total de 123 pacientes con inestabilidad hemodinámica; de ellos, 89 fueron incluidos en la investigación, la edad promedio fue de 68,5 ± 2, mientras que los valores de APACHE y SOFA promedio fueron: 68,5±3 y 19,8±4, respectivamente. La mayoría eran pacientes con enfermedades clínicas, del sexo masculino, y tenían valores de APACHE y SOFA más elevados que los pacientes quirúrgicos (Tabla 1).
Tabla 1 Media y desviación estándar de las variables demográficas y clínicas.
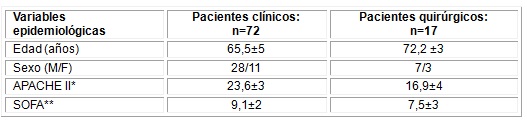
*Acute physiology and chronic health evaluation II
**Sequential organ failure assessment
M: Masculino
F: Femenino
En la totalidad de los pacientes fue posible adquirir imágenes útiles para diagnóstico. Como promedio, fueron utilizadas 1,9±1 ventanas acústicas por pacientes, las más explotadas fueron: la subcostal, apical cuatro cámaras y paraesternal eje largo: 92,3 %, 84,1% y 75,2 %, respectivamente. Es importante destacar que en ningún caso se realizó pleurotomía y que la PEEP máxima empleada fue de 12.
Se realizaron en total 106 ET (hubo pacientes que necesitaron más de un estudio). Las indicaciones más frecuentes fueron: estimación de las presiones de llenado del ventrículo derecho, evaluación de la función sistólica del ventrículo izquierdo e investigar la causa de hipotensión con 41, 31 y 17 pacientes, respectivamente (Tabla 2).
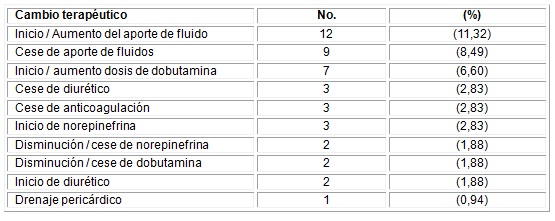
Después de la evaluación ecocardiográfica, se realizaron 44 cambios terapéuticos dentro de los que se destacan en orden de frecuencia: el inicio o aumento de aporte de líquidos (11,32 %), cese de aporte de líquidos (8,49 %), inicio del uso de dobutamina (6,60 %) y el cesel de uso de diuréticos (2,83 %) (Tabla 3).
DISCUSIÓN
El uso habitual del ET, fuera del entorno cardiológico, es infrecuente en Cuba. En el contexto de los cuidados críticos, uno de los inconvenientes del ET es la imposibilidad de obtener imágenes óptimas. En este sentido, Cook5) informó resultados no uniformes en una investigación que realizó en una ICU Quirúrgica (38 % de los pacientes). El estudio fue considerado inadecuado o pobre, y entre las causas del error se pueden mencionar: el aumento de peso corporal mayor al 10 % del basal, la presencia de pleurotomía, y una PEEP mayor de 15; sin embargo, en otros estudios se encontró una tasa de error inferior.3,6
En la presente serie, fue posible adquirir imágenes útiles para el diagnóstico en la totalidad de los pacientes incluidos, lo que estuvo facilitado posiblemente, por el bajo número de pacientes quirúrgicos y por la no presencia de algunas de las condiciones que habitualmente se identifican como causas de error en la adquisición de las imágenes, tales como: el aumento de peso corporal mayor al 10% del basal, la presencia de pleurotomía o una PEEP mayor de 15.
Datos recientes confirman que la mayoría de los pacientes pueden ser estudiados satisfactoriamente con ET gracias a los avances tecnológicos aplicados para la mayor calidad de los ultrasonidos. El porcentaje de fracaso para la adquisición de una buena imagen ecocardiográfica ha descendido hasta un 10 %.7
Una de las potencialidades más frecuentemente explotadas del ecocardiograma es que aporta información en tiempo real, y que esta puede ser utilizada para la toma de decisiones. En este sentido, son múltiples las investigaciones donde se confirma el impacto del ET en la toma de decisiones terapéuticas, esto oscila entre el 20 y el 68,5 % de los pacientes. En esta investigación, casi el 41,5 % de los ecocardiogramas realizados, contribuyeron a realizar cambios terapéuticos. En un estudio realizado a 2 508 enfermos, Hüttemann, citado por Charron y colaboradores informó un impacto terapéutico en el 68,5 % de los pacientes.8) De igual forma, en otro estudio realizado en Europa, el impacto fue de 71,6 % (83 de los 116 pacientes),9) mientras que otros autores encontraron resultados menos favorables.10
El aporte agresivo de volumen constituye la terapia de primera línea en la mayoría de las situaciones de inestabilidad hemodinámica. Existen datos que sugieren que la terapéutica hídrica precoz puede limitar o revertir la hipoxia tisular y la progresión de la insuficiencia de órganos, y como consecuencia, mejorar el pronóstico. Por otro lado, la reposición de volumen puede causar edema pulmonar, cerebral, e incremento de la presión intrabdominal.8
Por tal motivo, no fue sorpresa, que el inicio / aumento del aporte de fluido encabezara la lista de los cambios terapéuticos después de la realización del ecocardiograma.
La ecocardiografía se ha validado para la cuantificación del volumen del ventrículo izquierdo (VI). La valoración subjetiva del volumen del VI, mediante la estimación del tamaño de la cavidad ventricular izquierda, se utiliza para monitorizar la reposición de volumen; para una mayor precisión, se prefiere una estimación cuantitativa del VI.11,12
Desde el punto de vista ecocardiográfico, la presión de oclusión de la arteria pulmonar puede ser evaluada mediante el análisis de las velocidades de flujo transmitral con doppler pulsado y las velocidades obtenidas por doppler tisular del anillo mitral medial y lateral. El ratio E/e' es considerado como uno de los mejores estimadores de la presión de llenado.13
El estado de la volemia también puede valorarse de forma indirecta por la ecocardiografía bidimensional mediante la estimación de la presión en la aurícula derecha (AD). Esto frecuentemente se consigue al calcular el diámetro y el cambio en el calibre de la vena cava inferior en la inspiración. Este método ha mostrado una discriminación de forma fidedigna entre presiones auriculares derechas inferiores o superiores a 10 mmHg. Una vena cava dilatada (diámetro superior a 20 mm) sin una disminución en el calibre con una inspiración normal (superior al 50 % con inspiración suave) usualmente indica una presión en la AD elevada. En pacientes ventilados mecánicamente esta medida es menos específica.13
Otro de los cambios importantes, esta vez relacionado con el uso de los medicamentos, fue el inicio o cese del uso de dobutamina y de diuréticos. Vieillard-Baro, en una investigación que incluyó a 94 enfermos críticos que estaban bajo ventilación mecánica, encontró que en el 41 % de los enfermos se inició o aumentó el aporte de líquidos: en el 33 % se inició o aumentó el soporte con inotrópicos, mientras que se retiró o se redujo el soporte al 8 % de los pacientes.14
En otro estudio que incluyó a 1 576 pacientes y en el cual se realizaron 258 ecocardiogramas, el 51,8 % conllevó a cambios terapéuticos relacionados con: el manejo de volumen (24,2 %), seguido por el uso de soportes inotrópicos (14,3 %) y el de diuréticos (8,3 %).15 Estos resultados coinciden con los de la presente investigación.
En la actualidad, cuando está bien demostrado el fracaso de los parámetros estáticos tradicionalmente empleados para predecir la respuesta a los fluidos ( presión venosa central y de la arteria pulmonar),16) unido a que hasta un 50 % de los pacientes con diagnóstico de choque séptico no responden a una carga de volumen inicial de 20 mls/kg de peso (recomendación desde el 2016 en la campaña Sobreviviendo a la sepsis),17 el ecocardiograma está llamado a convertirse en un instrumento de inestimable valor en el diagnóstico y tratamiento terapéutico del paciente con inestabilidad hemodinámica.
CONCLUSIONES
El presente estudio fue aprobado por el Consejo Científico de la institución. La investigación se realizó conforme a los principios de la ética médica, a las normas éticas institucionales y nacionales vigentes, y a los principios de la Declaración de Helsinki. Los resultados de esta investigación confirmaron que es imprescindible realizar los ET en el contexto de la emergencia, ya que constituye una alternativa real que permite mejorar la calidad de atención al paciente grave. Este procedimiento ofrece información clave que contribuye a adecuar la terapéutica que, de otra manera, no se hubiese realizado.