INTRODUCCIÓN
Las enfermedades periodontales conforman un conjunto de afecciones de los tejidos que rodean al diente para su protección e inserción; estas afecciones se agrupan en: procesos inflamatorios, proliferativos y atrófico-distróficos. Dentro de estos últimos se encuentra la recesión periodontal (RP), la cual constituye un hallazgo clínico encontrado con frecuencia en las consultas estomatológicas.1
La RP se ha definido como la exposición de la superficie radicular por un desplazamiento apical de la encía con su aparato de inserción.2
Este trastorno mucogingival, desde el punto de vista epidemiológico, afecta entre un 50 y un 80 % a personas de 65 años y más, y sobre un 50 % en sujetos de edades comprendidas entre 18 y 64 años a nivel internacional.3
Desde el punto de vista clínico, existen varios aspectos de la RP que la hacen relevante. El cemento desgastado deja una superficie dentinaria subyacente muy sensible, en especial al aire y alimentos fríos, esto puede provocar hiperemia pulpar y la aparición de la caries dental como consecuencia de la exposición de la superficie radicular. La recesión interproximal crea espacios que pueden predisponer a: la acumulación de la biopelícula, formación de cálculo o tártaro dental e inflamación.4) Otro motivo cardinal por el cual los pacientes acuden a la consulta, es la afectación estética ocasionada por la exposición de la raíz, lo cual altera los parámetros establecidos para una armonía de los tejidos periodontales como elementos a valorar dentro de la estética facial. Estas razones explican el desarrollo de diversas técnicas quirúrgicas encaminadas a corregir estos defectos.5
La cirugía plástica periodontal comprende un grupo de procederes quirúrgicos orientados a prevenir, corregir o eliminar deformidades anatómicas del desarrollo o traumáticas de la encía. Varios han sido los procedimientos plásticos periodontales que se han propuesto para la exitosa cobertura de las raíces expuestas, tales como: los injertos de tejidos blandos que incluyen el injerto gingival libre y el de tejido conectivo subepitelial, y los injertos pediculados donde se encuentran los colgajos rotacionales y los desplazados en dirección coronal.2
La asociación de estas técnicas mucogingivales con diversos biomateriales, resultado de la ingeniería de tejidos, ofrece ventajas frente a los procedimientos de cobertura radicular tradicionales. Actualmente se utilizan diversos materiales derivados de elementos sanguíneos como la fibrina rica en plaquetas (FRP), la cual fue descubierta por el francés Choukroun, citado por Arce y colaboradores, 6 la cual constituye una segunda generación de concentrados plaquetarios con propiedades regenerativas debido a su alto contenido en factores de crecimientos, leucocitos, citoquinas, entre otros elementos.
La FRP en forma de membrana se ha utilizado en el tratamiento de los defectos óseos ocasionados por las periodontitis, con lo cual se ha logrado una mejoría sustancial en parámetros clínicos como: profundidad al sondaje, pérdida de la inserción clínica, sangramiento al sondeo, entre otros;7 sin embargo, no existen referencias publicadas en Cuba, ni en la provincia de Villa Clara, de resultados de este biomaterial en combinación con el colgajo de reposición coronal (CRC) en el tratamiento de las recesiones periodontales. Con su empleo se obtendrían mejores resultados en los diferentes parámetros clínicos relacionados con el proceso distrófico, así como un mejor postoperatorio para el paciente que recibió la técnica tradicional del CRC. Lo antes expuesto constituyó el punto de partida de la presente investigación, la cual tuvo como objetivo: describir los parámetros clínicos y el postoperatorio del CRC tradicional y asociado a la membrana de FRP.
MÉTODOS
Se realizó una investigación cuasi-experimental, en pacientes atendidos en la consulta de Periodoncia de la Facultad de Estomatología de la Universidad de Ciencias Médicas de Villa Clara, en coordinación con la Unidad de Investigaciones Biomédicas de dicha institución, en el período comprendido entre marzo de 2017 y mayo de 2019. La población de estudio estuvo constituida por 41 pacientes que padecían RP y requerían recubrimiento radicular mediante la técnica del CRC. Se empleó un muestreo no probabilístico intencional por criterios, y la muestra quedó constituida por 26 pacientes, con 53 sitios de estudio y control, respectivamente.
Se tuvieron en cuenta varios criterios de inclusión: pacientes total o parcialmente dentados, con edades entre 18 y 60 años, portadores de dientes permanentes con RP vestibular, pacientes con dientes con RP bilaterales que pertenecían al mismo grupo dentario, presencia de unión amelocementaria identificable, vitalidad pulpar, ser portadores de RP Clase I, II o III de Miller, y pacientes que cumplieron con los requisitos para la elaboración de la membrana de FRP
Entre los criterios de exclusión se pueden mencionar los siguientes: aquellos pacientes fumadores o con enfermedades sistémicas que comprometían la cicatrización (diabetes mellitus, enfermedades hematológicas, inmunológicas, autoinmunes y neoplasias malignas), y las embarazadas. No se tomaron en cuenta las: RP asociadas a enfermedad periodontal inflamatoria crónica profunda, las RP generalizadas y las RP asociadas a inserciones musculares. Se excluyeron los pacientes con cirugía periodontal previa en las recesiones analizadas dentro de los 24 meses anteriores al examen, los pacientes con restauraciones cervicales en los dientes portadores de RP, y aquellos con deficiente higiene bucal, la cual fue determinada a través de los criterios del índice de Love.8
Criterios de exclusión específicos para la elaboración de la membrana de FRP: paciente trasplantado o inmunodeprimido, paciente con trastornos: hemáticos, endocrinos, cardiovasculares, mujeres embarazadas o en período de lactancia materna, y los pacientes sometidos a tratamiento con citostáticos.
Se establecieron los siguientes criterios de salida: pacientes que no acudan a las citas para realizar las mediciones en los períodos establecidos y los pacientes donde fracasó el injerto (esfacelado de la membrana de FRP).
Se determinaron sitios de estudio localizados en hemiarcada derecha, donde se empleó la técnica de CRC asociada a la aplicación de membrana de FRP, y sitios de control en la hemiarcada izquierda, en dientes homólogos contralaterales también portadores de RP, en estos solo se le realizó la técnica del CRC.
En este estudio se utilizaron tres unidades de análisis: pacientes (26), dientes con RP (106: 53 sitios de estudio y 53 sitios de control) y sitios quirúrgicos (66: 33 de estudio y 33 de control).
Se realizó un estudio radiográfico a cada paciente con la finalidad de descartar las recesiones asociadas a enfermedad periodontal inflamatoria crónica profunda, para establecer la situación del hueso interproximal para realizar la clasificación de Miller.9
Se estudiaron las variables: edad, sexo, clasificación de Miller, profundidad al sondeo, pérdida de inserción clínica, afectaciones clínicas (inflamación gingival, hiperestesia dentinaria y sangramiento al sondeo), complicaciones postoperatorias, y cicatrización clínica de los sitios quirúrgicos.
El cronograma de mediciones realizado fue el siguiente:
Previo al acto quirúrgico
A los 10 días
Al mes
A los seis meses
Al año de la cirugía
En las todas las mediciones se exploraron los parámetros establecidos en la investigación, excepto en los 10 días, que solo se constató la presencia o no de complicaciones postoperatorias y la cicatrización.
Los datos recogidos en este estudio fueron almacenados en Microsoft Excel 2016 y se procesaron posteriormente mediante el software estadístico SPSS versión 15.0, que permitió el resumen y presentación de la información en tablas o cuadros estadísticos, en los que se muestran frecuencias absolutas y porcentajes, así como la media y la desviación estándar cuando las variables se consideraron medidas en una escala cuantitativa. De la estadística inferencial, fueron utilizados los procedimientos de estimación de parámetros y de pruebas de hipótesis.
RESULTADOS
En esta investigación se trabajó con un total de 26 pacientes: 15 pertenecían al sexo femenino (57,69 %) y 11 al masculino (42,31 %).
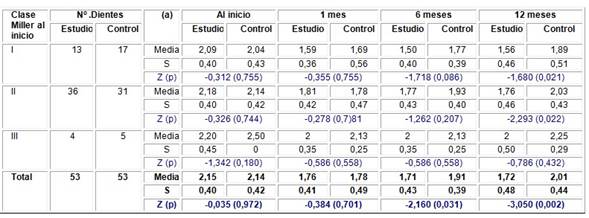
En la Tabla 1 se puede observar una disminución de la profundidad al sondeo en ambos sitios en el primer mes, para todas las clases estudiadas. Se pudo constatar un aumento de dicha profundidad, sin llegar a ser patológica, a partir de los seis meses en el sitio de control para las Clases I y II de Miller, manteniéndose sin variación en este período para la Clase III, la cual se incrementó a los 12 meses. Mientras que en el sitio de estudio se apreció una disminución en el sexto mes, con un ligero aumento a los 12 meses para la Clase I. En la Clase II se constató una disminución en todos los períodos del estudio, y en la Clase III se mostró estable en el tiempo.
Cuando se analizaron las medias aritméticas de la variable, los sitios fueron considerados homogéneos (p>0,05) al inicio en cada una de las clases; de igual forma, no hubo diferencias significativas (p>0,05) al mes y a los seis meses, y solo se observaron diferencias significativas de la profundidad al sondaje a los 12 meses en la Clase I (p=0,021) y en la II (p=0,022).
Tabla 1 Profundidad al sondeo en los dientes con recesión periodontal agrupados según clasificación de Miller y sitios establecidos en los diferentes momentos del estudio.
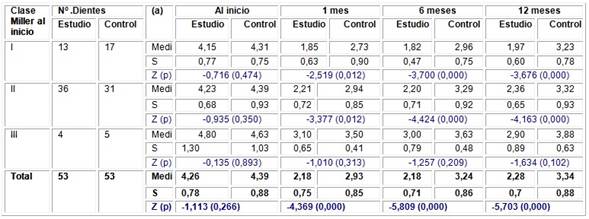
En la Tabla 2 se puede apreciar que la mayor pérdida de inserción clínica perteneció a la Clase III seguida de las Clases II y I, al inicio del tratamiento y en las diferentes etapas del estudio. Hubo una disminución de la pérdida de inserción al mes del tratamiento para las tres clases de Miller y en ambos sitios estudiados. A partir de los seis meses se pudo observar un aumento de la variable estudiada en los sitios controles, mientras que en los sitios de estudio se constató una disminución para las Clases I y II a los seis meses con un ligero incremento al año, en la Clase III disminuyó hasta la última medición.
Al aplicar la prueba de Mann - Whitney, se pudo apreciar homogeneidad de los sitios al inicio, así como diferencias estadísticamente significativas entre los sitios de estudio y control en el primer mes para las Clases I y II (p=0,012), las que pasaron a muy significativas (p=0,000) a partir de los seis meses; no se observaron diferencias entre los sitios en la Clase III.
Tabla 2 Pérdida de inserción clínica en los dientes con recesión periodontal según clasificación de Miller y sitios establecidos en los diferentes momentos del estudio.
En la Tabla 3 se constató que en los nueve dientes (16,98 %) con inflamación gingival antes del tratamiento, esta se erradicó a partir del primer mes en los sitios de estudio, mientras que en los sitios de control, de los siete dientes (13,21 %) con inflamación, seis (11,32 %) persistieron el primer mes, y luego desapareció a partir de los seis meses.
En relación con la hiperestesia dentinaria, se constató que de los ocho dientes que la presentaban antes del tratamiento en ambos sitios para un 15,09 %, desapareció en los sitios de estudio al mes del tratamiento, y persistió en los sitios de control en cuatro dientes (7,55 %), eliminándose a partir de los seis meses de evaluación.
El sangramiento al sondeo que se presentó en 15 dientes de los sitios de estudio al inicio del tratamiento (28,30 %), fue erradicado al mes de la terapéutica; mientras que en los sitios de control de los 12 dientes con esta afectación clínica para un 22,64 %, nueve la mantuvieron el primer mes con un 16,98 % y se erradicó a los seis meses de la medición.
Al aplicar el test de homogeneidad basado en la distribución Ji cuadrado, se observaron diferencias muy significativas en la variable sangramiento al sondeo en los sitios de estudio en relación con los de control (p=0,003) y significativas para la variable inflamación (p=0,027) en el primer mes de evaluación.
En la Tabla 4 se pudo constatar la ausencia de complicaciones postoperatorias en los sitios de estudio mientras que en los de control se encontró dolor postoperatorio en cinco sitios (15,15 %) y edema en dos sitios (6,06 %). A pesar de las diferencias observadas entre los porcentajes mostrados en la tabla, los datos no permitieron dar evidencias suficientes para la identificación de asociaciones significativas entre los grupos y la presencia de cada complicación (p>0,05).
En la Tabla 5 se pudo apreciar que la totalidad de los sitios de estudio fueron evaluados con buena cicatrización clínica, 33 para un 100 %, y en los sitios de control se evaluó de buena a 29 sitios para un 87,88 %, y solo cuatro de regular para un 12,12 %. Esta diferencia entre los sitios fue estadísticamente significativa al aplicar el test de homogeneidad basado en la distribución de Ji cuadrado (p=0,039).
DISCUSIÓN
La disminución de la profundidad del surco en los diferentes sitios estudiados puede ser explicada por la buena adaptación que se logra de los tejidos sobre la superficie radicular, a diferencia de otras técnicas mucogingivales donde la adaptación epitelial es menos estrecha al principio. El epitelio de unión largo, que es el mecanismo de cicatrización de estos procedimientos,10,11,12 se encuentra íntimamente adaptado a la raíz, lo que impide el paso de la sonda, y de esta manera garantiza el sellado periférico. Por otra parte, el mecanismo adaptativo logrado en los sitios de estudio es superior debido al aporte que proporciona la FRP en cuanto a su contenido en fibronectina y fibrinógeno que actúan como un pegamento biológico.13) La presencia de factores de crecimiento permite la regeneración de todos los elementos celulares dañados por la distrofia.6
Las variaciones en la profundidad al sondeo sucedidas en los sitios de control pueden ser explicadas por los cambios inflamatorios ocasionados por la acción de la biopelícula, incluso con su control adecuado.
Resultados similares son los expresados por Gómez y colaboradres,14) quienes obtuvieron una disminución en la profundidad al sondaje con las técnicas empleadas, solo con la diferencia que a pesar de emplear la membrana de FRP con el CRC también utilizaron la combinación con el tejido conectivo subepitelial.
La disminución de la pérdida de inserción, al mes de realizada la terapéutica, se debe a la cobertura lograda por el desplazamiento del colgajo diseñado, además de la estrecha adaptación epitelial inicial. Esta disminución fue significativamente superior para el grupo de estudio debido a los aportes de la membrana de FRP, la cual potencia una mayor síntesis de colágeno garantizada por los factores de crecimiento contenidos en su matriz.7
El aumento de la pérdida de inserción que se produce después del primer mes en los sitios de control, ocurre porque durante las primeras semanas de colocado el fragmento de tejido, las fibras insertadas sobre la superficie radicular mantienen una firme adhesión, pero con el paso de los días, y al entrar el diente en su función oclusal habitual, se produce una ligera degeneración de la porción más coronal del injerto. La irrigación sanguínea disminuye en la nueva posición que ocupa el tejido, y la acción de algunas enzimas bacterianas o determinados elementos de la dieta, así como la estimulación mecánica del cepillado, pueden tributar a esta destrucción coronal del tejido reposicionado. 15,16 Por su parte, en los sitios de estudio, el tejido colocado continúa su crecimiento por un período de tiempo, lo que explica la disminución de la pérdida de inserción en las mediciones posteriores.
Resultados semejantes fueron informados por Gómez y colaboradores,14) quienes exponen un aumento de la inserción clínica a partir de las técnicas de CRC, tanto con FRP, como con tejido conectivo subepitelial.
Es de criterio de los autores que la desaparición al mes de las afectaciones clínicas en los sitios de estudio, se debe a la acción de las interleuquinas y los leucocitos contenidos en la matriz de fibrina que bloquean las proteasas producidas por los microorganismos y garantizan una reducción de cualquier respuesta inflamatoria desencadenada. También, el desarrollo de una red vascular neoformada a partir del factor endotelial vascular, aumenta el aporte de células defensivas.16
La persistencia de algunas afectaciones después del primer mes en los sitios de control, se debe fundamentalmente a la insuficiente maduración del injerto cuando se realiza solamente su desplazamiento coronal.
Las complicaciones postoperatorias evidenciadas en los sitios de control pueden explicarse por la sección de fibras nerviosas durante la preparación del colgajo. El propio traumatismo de los tejidos durante el acto quirúrgico, así como su manipulación, pueden generar edema que cesa generalmente durante las primeras 24 horas. Esta área es más propensa a complicaciones, a diferencia de los sitios de estudio, pues carece de FRP, la cual garantiza una protección adicional. La presencia de citoquinas antinflamatorias, como la interleuquina cuatro (IL4), favorece dicho proceso en los sitios de estudio.17
Los investigadores precisan que la inexistencia de sitios con infección postoperatoria se sustenta en los cuidados durante la cirugía y la prescripción de antimicrobianos. En los sitios de estudio se adiciona la presencia de leucocitos activados, los cuales actúan como mecanismos defensivos ante la infección.
Estos resultados son similares a los obtenidos por Merizalde y colaboradores,18) cuando informaron la presencia de dolor e inflamación en los sitios donde no colocaron la membrana de FRP.
Las diferencias en cuanto a la cicatrización están justificadas por la presencia del biomaterial asociado al CRC en los sitios quirúrgicos de estudio. Se puede mencionar la presencia del factor de crecimiento epidérmico contenido en la membrana, el cual induce la migración y las mitosis celulares; por otra parte, el factor endotelial vascular promueve la angiogénesis, lo cual ayuda a la maduración y nutrición del injerto, el factor de crecimiento insulínico y fibroblástico que promueven la división celular y la biosíntesis de colágeno tipo I.16) Todos estos elementos tributan a los procesos de formación y maduración del tejido que son concluyentes en el proceso de cicatrización del injerto. Por su parte, lo sucedido en los sitios de control difiere de lo expresado anteriormente, pues en estas zonas el injerto sobrevive a partir de los vasos sanguíneos del tejido desplazado. Se crea una capa delgada de fibrina entre la raíz y el injerto, y aparecen un grupo de fibroblastos sobre la superficie radicular, estos se pueden diferenciar en cementoblastos; el epitelio prolifera desde el borde de la herida en dirección apical y forma una barrera protectora hasta el tejido conectivo, lo que da lugar a la formación de un epitelio de unión largo.19 Similares resultados fueron encontrados por Cabrera y colaboradores,20 al lograr una cicatrización excelente con el empleo de la FRP en técnicas similares a las del presente estudio.
En esta investigación se evidenció una evolución superior en los sitios donde se combinó la membrana de FRP con el CRC, en relación con los diferentes parámetros clínicos estudiados, el postoperatorio de los pacientes y la cicatrización del proceder plástico periodontal. Lo antes expresado contribuye a elevar el nivel científico de los especialistas en Periodontología en cuanto al tratamiento de los pacientes que requieran estas técnicas de cobertura radicular para mejorar la calidad de su atención. Estos resultados tributan a la formación de los recursos humanos para esta especialidad.

















