La ingestión de cuerpos extraños (CE) que provocan perforación del recto es poco frecuente. La mayoría de estas ingestas pasan inadvertidas por el tracto digestivo alto y generalmente son expulsados en aproximadamente una semana, sin producir afección o enfermedad intestinal; sin embargo, hay ciertas localizaciones que por su anatomía, representan puntos de impacto como es el caso de: la orofaringe, el esófago, el píloro, el ángulo duodeno-yeyunal o de Treitz, la válvula ileocecal y la región colosigmoidea o colorectal.1,2
Existen algunos factores predisponentes para la ingesta silente de cuerpos extraños como son: las edades extremas, tanto niños como adultos mayores, el uso de prótesis dental, enfermedades mentales, alcoholismo y el mayor porcentaje de manera accidental.1
La mayoría de las ingestiones de CE trascurren sin complicaciones, solo el 1% de los pacientes presentan complicaciones asociadas. Entre las complicaciones más frecuentes se pueden mencionar: laceración, perforación, impactación y obstrucción, las cuales requieren un diagnóstico rápido, preciso y completo, porque de ello depende el tratamiento a seguir.2,3
El lugar más habitual de impacto es la válvula ileocecal seguida de la región colorrectal. La espina de pescado es el objeto más frecuente encontrado en relación proporcional con estos alimentos incorporados a la dieta, como agente causal de perforación.4 Es útil la anamnesis y un adecuado examen clínico apoyado en estudios imagenológicos, en especial una radiografía y ultrasonido abdominal.5) Las manifestaciones clínicas son inespecíficas e incluyen: fiebre, dolor abdominal, localizado o difuso, y afectación del estado general.6 En algunos casos se dificulta la visualización o identificación de los CE, pero orientan mediante sus hallazgos radiológicos la existencia de una perforación.5 Otro estudio de gran utilidad es la tomografía axial computarizada (TAC), la cual permite identificar la región afectada por la inflamación que la envuelve, y visualizar el origen de la enfermedad, el absceso localizado y la presencia de aire libre. También son importantes los estudios endoscópicos de región colorrectal donde se puede realizar extracción del cuerpo extraño y diagnóstico certero.4,7,8) El diagnóstico se realiza mayoritariamente transoperatorio y requiere: suturas intestinales, resecciones intestinales, ostomías y lavados de la cavidad abdominal.5,6,7
Presentación del paciente
Paciente masculino de 54 años de edad, piel blanca, con antecedentes de fumador inveterado y alcohólico desde hace aproximadamente 25 años. Acudió al Cuerpo de Guardia de Urgencias del Hospital Universitario Clínico-Quirúrgico «Arnaldo Milián Castro» por presentar aumento de volumen en ambos testículos y cambios ligeros en su coloración, con dolor difuso en hemiabdomen inferior. Al interrogatorio refirió que los síntomas comenzaron el día anterior. Fue valorado por el especialista de Urología e interconsultado con el servicio de Cirugía General.
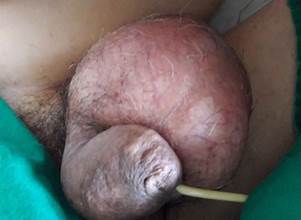
En el examen físico se constató abdomen suave y depresible, con enfisema celular subcutáneo en fosa lumbar derecha, flanco derecho, fosa iliaca derecha e izquierda y bolsa escrotal (Figura 1), así como pérdida de la matidez hepática. Al tacto rectal se detectó una perforación de aproximadamente 2 cm de diámetro a 6 cm de las márgenes del ano.
Se le realizaron varios exámenes complementarios con los siguientes resultados: hematocrito 55 vol/%, leucograma 13 x 109 %, polimorfonucleares 88 %, linfocitos 12 %, coagulación 6 minutos, sangramiento 1 minuto, plaquetas 240 x 199, glicemia 5,7 mmol/l y creatinina 90 mmol/l.
En la radiografía de tórax se observó neumoperitoneo bilateral (Figura 2), y en la radiografía de abdomen simple se observó enfisema celular subcutáneo.
En la rectosigmoidoscopía flexible, se introdujo el rectosigmoidoscopio flexible hasta los 10 cm (margen interno del ano) y a los 6 cm se observó una perforación en la cara interior del recto, de aproximadamente 2 cm de diámetro de bordes irregulares. Se constató la presencia de un cuerpo extraño (espina de pescado) a nivel de la perforación (Figura 3 y Figura 4), la cual se extirpó por vía endoscópica.
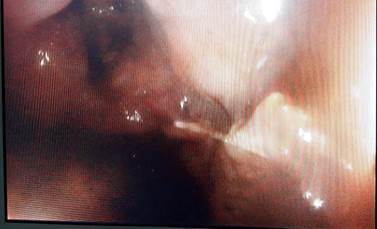
Figura 3 Rectoscopia a 6 cm de las márgenes del ano. Se puede observar la presencia de una espina de pescado en la mucosa rectal
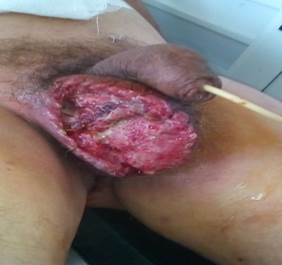
Se realizó una laparotomía exploratoria, con enjuague amplio de la cavidad y transversostomía en asa, para desfuncionalizar el resto del intestino. Se indicó tratamiento antibiótico con: metronidazol 0,5 cada 8 horas, gentamicina 80 mg 2 ámpulas endovenosas diarias, y claforan 1 gramo endovenoso cada 8 horas. Al séptimo día del post operatorio se diagnosticó gangrena de Fournier (Figura 5), y el paciente fue intervenido quirúrgicamente.
Se realizaron varios procedimientos: una necrectomía, el enjuague abundante con peróxido de hidrógeno y suero fisiológico, y orquitectomía derecha. Pasadas 24 horas, se decidió pasar a otro esquema de tratamiento antibiótico con: meropenem 1g 2 bulbos endovenosos cada 8 horas y vancomicina (500 mg) 2 bulbos endovenosos cada 12 horas. El paciente evolucionó de manera satisfactoria y egresó a los 11 días. Se le dio seguimiento por consulta externa hasta constatar, mediante el examen rectal, el cierre espontáneo de la perforación. En ese momento se realizó una tercera intervención quirúrgica, en este caso electiva, para el cierre de la colostomía y restitución del tránsito intestinal.
Comentario
Trebol López J, y colaboradores1) describen la perforación del recto por una espina de pescado, de manera homóloga a lo descrito en el presento artículo, pero asociado a una neoplasia subyacente. La presencia de un cuerpo extraño en el recto por ingestión es infrecuente, la principal puerta de entrada es la vía anal. 7 Se debe realizar la extracción de urgencia, por vía transanal una vez diagnosticado. El tiempo es un factor importante para evitar complicaciones mayores como pueden ser: la lesión de la pared del recto, infecciones como abscesos superficiales y profundos de los espacios pararrectales, lesiones esfinterianas, fístulas y gangrena de Fournier.6
Con relación a la localización, en el informe de Ponce R. y colaboradores, (5) la perforación por la espina de pescado fue en el yeyuno, por lo que difiere con el caso en cuestión.
El paciente, a los siete días de la extracción del cuerpo extraño por vía endoscópica, y después de realizada una colostomía derivativa, presentó una gangrena de Fournier, que afectó los genitales externos, en especial el área perineal con un enfisema subcutáneo. Se realizaron varios procedimientos en su tratamiento: necrectomía, enjuague, orquitectomía derecha, y cura local diaria con desbridamiento de tejido necrótico.9,10